基于商业健康保险调查数据分析7~12岁早产儿童超重肥胖的发生
2021-06-30张巧利林君天刘黎明
张巧利,林君天,毕 海,刘黎明
(1.首都医科大学附属北京妇产医院生殖医学中心,北京 100026;2.北京好啦科技有限公司,北京 100085;3.西安交通大学附属第一医院,陕西 西安 710061)
随着我国社会经济的快速发展和广大人民生活水平的显著提高,近年儿童青少年的饮食结构及生活方式发生了深刻变化,加之学业负担重、电子产品普及、缺乏体育活动等因素,儿童超重肥胖率呈快速上升趋势,儿童高血脂、高血压和糖尿病也呈上升趋势。国内外研究表明,儿童青少年超重肥胖已成流行趋势,成为重要的公共卫生问题。儿童青少年超重肥胖不仅危害正常生长发育,对其心理、行为、认知和智力也会产生不良影响,而且成年后患慢性病的风险也增加。我国早产儿出生率为9.9%[1],每年新增约150万例早产儿[2],本研究探讨早产儿的超重肥胖情况,以期对早产的儿童青少年超重肥胖的防控干预提供科学依据。
1资料与方法
1.1资料来源
资料来自2016年至2021年的商业健康保险调查数据,研究对象来自中国30个省份(不包括西藏自治区及香港、台湾、澳门地区)的7~12岁儿童。
1.2儿童超重和肥胖判定标准
依据儿童的体重(kg)和身高(m)计算体质量指数(body mass index,BMI),计算公式为BMI=体重(kg)÷[身高(m)]2,参照2018年国家卫生健康委员会发布的《学龄儿童青少年超重与肥胖筛查》(WS/T 586-2018)标准[3],进行超重和肥胖的判定。7~12岁儿童性别年龄别超重肥胖标准详见表1。
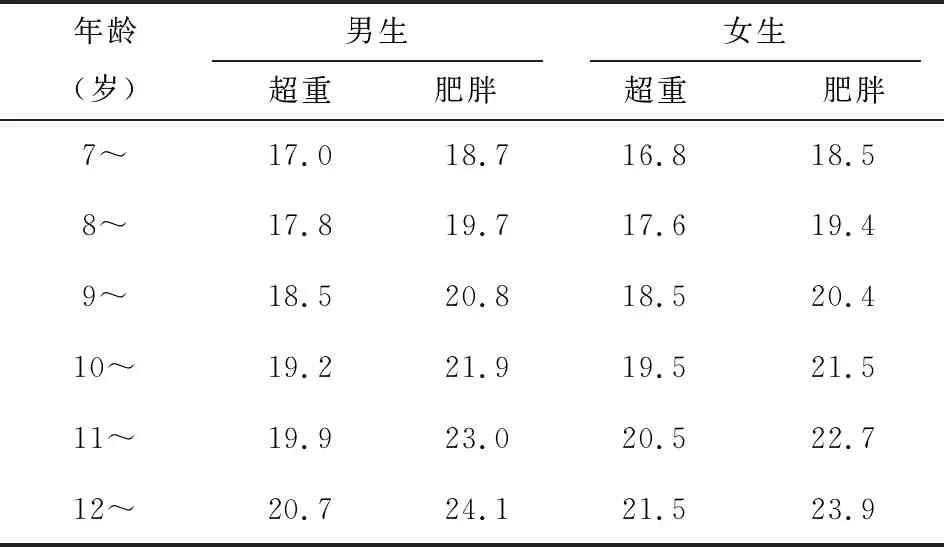
表1 7~12岁儿童性别年龄别BMI筛查超重肥胖界值标准(kg/m2)
1.3统计学方法
采用SPSS 21.0软件进行数据录入和统计学分析。计数资料采用例数(构成比)[n(%)]表示,组间比较采用χ2检验,比较不同性别、年龄组和区域儿童超重、肥胖率的差异。P<0.05为差异有统计学意义。
2结果
2.1调查儿童的构成情况
本次调查7~12岁学龄儿童共计201 711名,其中男生108 261名(53.67%),女生93 450名(46.33%),各年龄段的分布情况见表2。所有调查对象中27 135名儿童超重(13.45%),11 384名儿童肥胖(5.64%)。所有调查对象中足月分娩儿童共计187 676名(93.04%),早产儿童共计14 035名(6.96%)。

表2 7~12岁所有调查儿童的性别构成情况
2.2 7~12岁早产和足月儿童超重和肥胖率的比较
各年龄组中,早产儿童与足月儿童的超重率差异均无统计学意义(P>0.05),见表3。7岁组和8岁组早产儿童的肥胖率显著高于同年龄组的足月儿童(P<0.05),其他年龄组差异均无统计学意义(P>0.05),见表4。

表3 7~12岁早产和足月儿童超重情况的比较

表4 7~12岁早产和足月儿童肥胖情况的比较
2.3 7~12岁不同性别早产儿童超重和肥胖情况的比较
7~12岁早产儿中男生和女生各年龄组超重率差异均有统计学意义(P<0.05),男生的超重率均显著高于女生,见表5。不同年龄组间男生的超重率差异无统计学意义(χ2=10.107,P>0.05),不同年龄组间女生的超重率差异有统计学意义(χ2=23.472,P<0.001),进一步两两组间比较显示,7岁女生超重率显著高于11岁和12岁组女生(χ2值分别为12.541、9.860,P<0.05),8岁女生超重率显著高于11岁和12岁组女生(χ2值分别为10.076、7.810,P<0.05)。

表5 7~12岁不同性别的早产儿童超重情况比较
7岁组、8岁组和9岁组早产男生的肥胖率显著高于女生(P<0.05),其余年龄组肥胖率性别间差异均无统计学意义(P>0.05),见表6。早产儿童中,不同年龄组男生的肥胖率差异有统计学意义(χ2=250.014,P<0.05);进一步两两组间比较显示,7岁组的男生肥胖率显著高于8岁组(χ2=15.228,P<0.05),8岁组则显著高于9岁组和10岁组(χ2值分别为95.666、22.697,P<0.05),9岁组显著高于11岁组和12岁组(χ2值分别为15.494、15.327,P<0.05),10岁组显著高于11岁组和12岁组(χ2值分别为6.252、6.947,P<0.05),男生呈现随着年龄增加肥胖率递减的趋势。早产儿童中,不同年龄组女生的肥胖率差异有统计学意义(χ2=142.013,P<0.05),进一步两两组间比较显示,7岁组女生肥胖率显著高于8岁组(χ2=8.809,P<0.05),8岁组显著高于9岁组和10岁组(χ2值分别为18.368、11.174,P<0.05),9岁组显著高于11岁组和12岁组(χ2值分别为4.325、4.672,P<0.05),10岁组显著高于11岁组和12岁组(χ2值分别为7.351、7.463,P<0.05),女生也呈现随着年龄增加肥胖率递减的趋势。

表6 7~12岁不同性别的早产儿童肥胖情况比较
2.4不同区域7~12岁早产儿童超重和肥胖率的比较
本次调查依据我国七大区域划分儿童所在地,华东地区的儿童有89 984名,华南地区的儿童有43 464名,华北地区的儿童有30 107名,华中地区的儿童有14 171名,西南地区的儿童有14 009名,东北地区的儿童有6 644名,西北地区的儿童有3 332名。七大区域各年龄组的早产儿童数见表7。

表7 中国七大区域7~12岁早产儿童超重和肥胖情况
7~12岁早产儿童中,不同区域儿童的超重率差异有统计学意义(χ2=15.633,P<0.05),组间进行两两比较,结果显示华东地区儿童超重率显著高于华南地区(χ2=11.005,P<0.05)。不同区域儿童的肥胖率差异无统计学意义(χ2=8.011,P>0.05),见表7。
3讨论
3.1儿童青少年超重肥胖的发生情况
儿童肥胖可对心血管系统、内分泌系统、呼吸系统和肝脏、骨骼、心理行为等带来多方面的危害。儿童肥胖有30%~50%的几率发展为成人期肥胖,儿童肥胖也是儿童高血压、2型糖尿病及代谢综合征等儿童慢性非传染性疾病的重要危险因素,并能增加成年期慢性疾病的患病风险。
我国儿童青少年的超重和肥胖率(采用WHO标准)由1985年的1.10%上升至2014年的20.40%[4]。2019年的Meta分析报道我国儿童青少年超重肥胖率由1991—1995年期间的5.00%、1.70%分别上升至2011—2015年期间的11.70%、6.80%[5]。针对1985—2014年全国7~18岁学生的体质与健康调研发现超重、肥胖检出率持续处于正增长趋势,超重检出率年均增长值在0.27%~0.63%之间,肥胖检出率年均增长值在0.10%~0.58%之间。1991—2015年的“中国健康与营养调查”数据纳入了9个省份共14 888名6~17岁儿童青少年,结果同样发现BMI、超重和肥胖率均呈逐年增加趋势;调整年龄、性别和地区后,BMI由1991年的(2 363名)的17.26kg/m2上升至2015年(1 060名)的18.72kg/m2(P趋势<0.001)[6]。2014年中国7~18岁学生的超重及肥胖检出率为19.40%(41 608/214 354)[7],本次共调查7~12岁的201 711名儿童,其中27 135名超重,占13.45%,11 384名肥胖,占5.64%,超重和肥胖率基本与现有的研究报道相符。
3.2早产儿童的超重肥胖情况
早产儿指胎龄小于37周的活产新生儿,全球早产发生率约为10.60%,我国的早产发生率为6.90%,占全球早产总人数的7.80%,居世界第二[8]。本次所有调查对象中早产儿童共计14 035名,占6.96%。早产对儿童的体格、神经心理发育及代谢产生影响,增加了生长发育障碍、神经认知缺陷、行为问题、语言障碍、学习能力下降及代谢性疾病的发生风险,适宜的追赶生长除了最终获得与足月儿基本一致的生长轨迹外,还会减少以上风险的发生;但未进行追赶生长或追赶生长失败会出现神经认知和行为能力问题,以及肾脏疾病、心血管疾病、代谢综合征等风险将会增加[9]。另外,早产儿早期追赶生长可能增加其后期发生肥胖、2型糖尿病、胰岛素抵抗、肝脂肪变性、急性或慢性肾损害及心脑血管疾病的风险[10]。
早产儿追赶生长主要表现在12月龄以内,以6月龄之前最快,总体呈现先快后慢的追赶模式[11]。有研究随访308例早产儿12月龄时体重为6.8~14.0(9.07±1.08)kg,270例(87.70%)体重追赶生长满意,38例(12.30%)体重追赶生长未达满意标准;早产儿低出生胎龄是追赶生长的危险因素(OR=0.661),定期儿童保健(OR=4.168)与奶量摄入充足(OR=4.501)是保护因素[12]。研究发现采取早期综合干预措施可以对早产儿(包括试管婴儿)的身体及智能发育起到促进作用[13]。本次调查发现,与足月产儿童相比,各年龄组早产儿童超重率差异无统计学意义,但7岁组和8岁组的肥胖率显著增加(7岁组:13.23% vs.10.92%;8岁组:9.08% vs.7.26%,P<0.05),表明我国早产儿7岁和8岁阶段与足月产儿童相比,肥胖问题凸显,应引起高度重视,做好全方位儿童保健工作以降低肥胖的发生。
有研究指出,与女生相比,男生的超重肥胖率更高[5],2014年关于7~18岁学生的调查结果发现男生超重及肥胖检出率为24.20%(25 975/107 216),女生为14.60%(15 633/107 138),男生高于女生(P<0.001)[7],本研究在早产儿中也发现男生的超重及肥胖率高于女生,具体为7~12岁各年龄组早产儿男生的超重率均显著高于女生(P<0.05),7~9岁组早产儿男生的肥胖率显著高于女生(P<0.05)。进一步发现7~12岁男女生的肥胖率随着年龄的增加呈下降趋势,提示早产儿男生是重点关注人群,另外年龄越小的男、女早产儿也是重点关注人群。
3.3早产儿童超重肥胖的地域情况
我国地域辽阔,不同地区社会经济、地理环境及饮食习惯等方面差异很大,儿童青少年的生长发育水平具有明显的地域特征。一项针对山东省7~18岁青少年的调查研究显示超重肥胖流行分布有明显的地域经济特征,经济发达地区超重、肥胖率明显高于经济欠发达地区。经济发达地区、中等及经济欠发达地区的超重率分别为14.28%、12.84%和11.06%(P<0.001),肥胖率分别为11.20%、7.83%和6.95%(P<0.001)[14]。一项研究针对1995—2014年涵盖29个省份的1 054 602名7~18岁的儿童青少年调查发现超重肥胖的平均发生率从5.30%上升至20.50%,进一步研究发现超重肥胖的发生率与社会经济状况呈正相关[15]。以2000年全国学生体质健康调研228 250名6~18岁青少年为研究对象,发现BMI南北差异显著,尤其在生长突增期,北方、南方11岁女生BMI分别为22.30kg/m2和21.00kg/m2,相差1.30kg/m2;北方、南方14岁男生分别为25.40kg/m2和23.50kg/m2,相差1.90kg/m2。发达和不发达地区群体的BMI差异在7岁即很明显,男生为22.50kg/m2和16.70kg/m2,女生为19.80kg/m2和16.30kg/m2[16]。2014年各省份7~18岁学生肥胖检出率最低为海南(2.30%,166/7 200),最高为天津(16.30%,1 168/7 186)[7]。本次调查分析了我国七大地理区域7~12岁早产儿的超重肥胖状况,发现华东地区儿童超重率显著高于华南地区,说明早产儿的超重现象有地域差异,是因为不同地域除经济发展有差异外,生活习惯、饮食方式、文化习俗、气候和行政管理也有差异,这些因素综合导致不同地域儿童的体格发育不同。
肥胖不仅可导致儿童青少年心血管疾病、糖尿病等慢性代谢综合征的发生,还是成年期慢性疾病的危险因素,并影响他们的心理健康和社会适应。超重儿童如果不积极干预则发生肥胖的风险很高。7~12岁早产儿童中,7~8岁组的肥胖率显著高于足月儿童,而且早产男女生年龄越小,肥胖率越高。7~12岁组男生的超重率均显著高于女生,7~9岁年龄组的早产儿童,男生的肥胖率显著高于女生。早产儿童超重率有地域差异。因此,对于早产儿童除考虑体格健康发育问题外,还需重点关注男生、越小年龄段的体格发育,采取积极措施预防早产儿童超重肥胖的发生。
