血脂与老年冠心病患者颈动脉粥样硬化斑块的相关性
2021-06-26王琳琳叶陈宇应春妹
王琳琳,范 君,叶陈宇,应春妹
(1.上海市杨浦区控江医院检验科,上海 200093;2.复旦大学附属妇产科医院检验科,上海 200011)
冠心病(coronary heart disease,CHD)的发病基础是冠状动脉粥样硬化造成的冠状动脉血供不足,多发于老年人。有研究发现,颈动脉粥样硬化斑块与冠状动脉粥样硬化具有一定的一致性[1]。脂质成分改变在冠状动脉粥样硬化进程中发挥重要作用,可促进血液成分沉积于冠状动脉血管壁,刺激血管内皮细胞增殖,使冠状动脉血管管腔缩小[2]。低密度脂蛋白(lowdensity lipoprotein,LDL)是脂质组分之一,易被氧化修饰,其水平升高可促进CHD发生[3]。小而密低密度脂蛋白(small and dense low-density lipoprotein,sd-LDL)是LDL中更易被氧化的组分,其被巨噬细胞摄取后可形成泡沫细胞,加重血管内皮损伤,形成动脉粥样硬化斑块。载脂蛋白B(apolipoprotein B,apo B)可运载脂质,其水平升高提示机体sd-LDL、LDL水平升高,血管损伤加重。脂蛋白(a)[lipoprotein(a),Lp(a)]水平与冠状动脉粥样硬化的发生密切相关。高密度脂蛋白(high-density lipoprotein,HDL)是目前唯一具有抗动脉粥样硬化作用的心脏保护性因子,其水平与CHD的病情严重程度直接相关。本研究旨在分析小而密低密度脂蛋白胆固醇(small and dense lowdensity lipoprotein cholesterol,sd-LDL-C)、Lp(a)水平和sd-LDL-C/低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)比值、LDL-C/高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)比值与老年CHD患者颈动脉粥样硬化斑块的关系。
1 材料和方法
1.1 研究对象
选取2018年1月—2020年2月上海市杨浦区控江医院心血管内科收治的276例老年CHD患者,其中男123例、女153例,年龄(73.08±10.70)岁。根据有无颈动脉粥样硬化斑块分为斑块组(138例)和无斑块组(138例)。颈动脉粥样硬化斑块诊断标准[4]:超声检查结果显示局部颈动脉内膜中层厚度(intima-media thickness,IMT)>1.20 mm,或相较于邻近部位IMT增加1.5倍或0.5 mm,或颈动脉某处血流缺损面积≥10 mm2。本研究获上海市杨浦区控江医院医学伦理委员会批准,所有患者均知情同意。
1.2 纳入和排除标准
1.2.1 纳入标准 (1)符合《冠心病的诊断与治疗》[5]中关于CHD的诊断标准,经冠状动脉造影确诊;(2)既往无脑卒中、心脏病史;(3)未经中转治疗;(4)年龄>60岁;(5)相关辅助检查结果完整。
1.2.2 排除标准 (1)合并急性心肌炎、甲状腺疾病;(2)有脑部手术史或创伤史;(3)合并脑出血、恶性肿瘤、凝血功能异常、肝功能障碍、肾功能障碍;(4)近期进行过动脉穿刺;(5)发病前1个月使用过调节血脂的药物、抗凝药物等。
1.3 方法
1.3.1 收集临床一般资料 通过医院电子病历系统收集所有患者的一般资料,包括性别、年龄、体质量指数(body mass index,BMI)、高血压史、糖尿病史、吸烟史(每日吸烟超过1支,连续或累计6个月)。
1.3.2 血脂检测 采集所有患者空腹静脉血5 mL,1 000×g离心10 min,分离血清。总胆固醇(total cholesterol,TC)、三酰甘油(triglyceride,TG)、LDL-C、HDL-C、apo B、Lp(a)检测试剂购自美国贝克曼库尔特公司,sd-LDL-C检测试剂购自重庆中元公司,检测仪器为AU5800全自动生化分析仪(美国贝克曼库尔特公司)。计算sd-LDL-C/LDL-C比值、LDL-C/HDL-C比值、非高密度脂蛋白胆固醇(non-high-density lipoprotein cholesterol,non-HDL-C)。
1.3.3 颈动脉粥样硬化斑块分级 根据斑块指数将颈动脉粥样硬化斑块的程度为4个级别:0级(IMT<1.2 mm)、1级(只存在1个斑块或IMT为1.2~2.0 mm)、2级(IMT为2.1~4.0 mm,有1个或多个斑块)、3级(有多个斑块,且IMT>4.1 mm)[6]。
1.4 统计学方法
采用SPSS 22.0软件进行统计分析。呈正态分布的数据以表示,2个组之间比较采用t检验,多组间比较采用方差分析,两两比较采用LSD-t检验。计数资料以率表示,组间比较采用χ2检验。采用Spearman秩相关分析评估各项目与颈动脉粥样硬化斑块分级的相关性。采用多因素Logistic回归分析评估颈动脉粥样硬化斑块的危险因素。以P<0.05为差异有统计学意义。
2 结果
2.1 斑块组与无斑块组各项指标的比较
斑块组BMI、糖尿病史比例、吸烟史比例和血清sd-LDL-C、Lp(a)、apo B水平以及sd-LDL-C/LDL-C比值、LDL-C/HDL-C比值均高于无斑块组(P<0.05),其他指标2个组之间差异无统计学意义(P>0.05)。见表1。
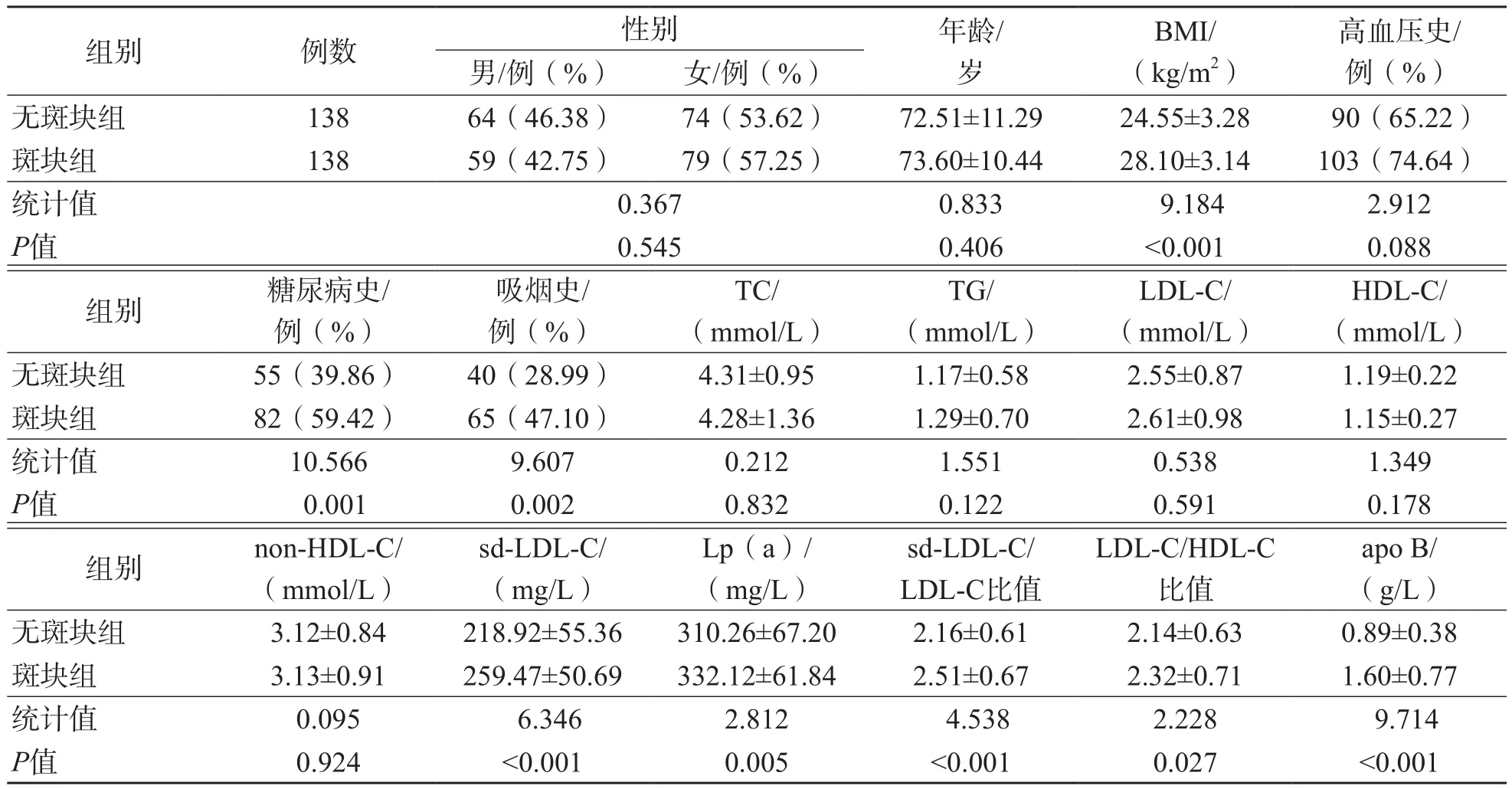
表1 斑块组与无斑块组各项指标的比较
2.2 斑块组不同颈动脉粥样硬化斑块级别患者血清sd-LDL-C、Lp(a)、apo B水平及sd-LDL-C/LDL-C比值、LDL-C/HDL-C比值比较
颈动脉粥样硬化斑块1级、2级、3级患者血清sd-LDL-C、Lp(a)、apo B水平及sd-LDL-C/LDL-C比值依次升高,不同级别患者差异均有统计学意义(P<0.05)。见表2。
表2 斑块组不同颈动脉粥样硬化斑块级别患者各项指标的比较
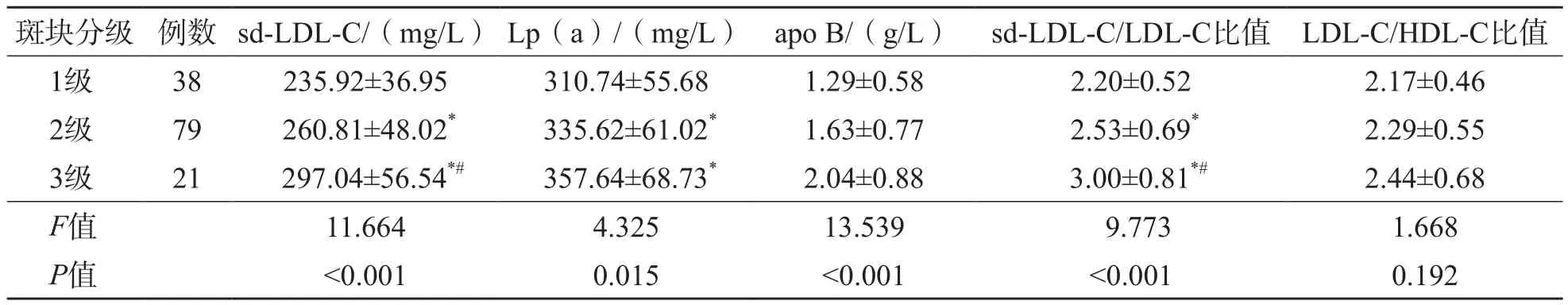
表2 斑块组不同颈动脉粥样硬化斑块级别患者各项指标的比较
注:与1级比较,*P<0.05;与2级比较,#P<0.05。
斑块分级 例数 sd-LDL-C/(mg/L) Lp(a)/(mg/L) apo B/(g/L) sd-LDL-C/LDL-C比值 LDL-C/HDL-C比值1级 38 235.92±36.95 310.74±55.68 1.29±0.58 2.20±0.52 2.17±0.46 2级 79 260.81±48.02* 335.62±61.02* 1.63±0.77 2.53±0.69* 2.29±0.55 3级 21 297.04±56.54*# 357.64±68.73* 2.04±0.88 3.00±0.81*# 2.44±0.68 F值 11.664 4.325 13.539 9.773 1.668 P值 <0.001 0.015 <0.001 <0.001 0.192
2.3 斑块组各项指标与颈动脉粥样硬化斑块分级的相关性
Spearman秩相关分析结果显示,sd-LDL-C、Lp(a)、apo B、sd-LDL-C/LDL-C比值与颈动脉粥样硬化斑块分级均呈正相关(r值分别为0.502、0.396、0.475、0.415,P<0.001)。
2.4 老年CHD患者颈动脉粥样硬化斑块的危险因素分析
以颈动脉粥样硬化斑块为因变量,性别、年龄、BMI、高血压史、糖尿病史、吸烟史、TC、sd-LDL-C、LDL-C、HDL-C、TG、Lp(a)、apo B、non-HDL-C、sd-LDL-C/LDL-C比值、LDL-C/HDL-C比值为自变量,采用多因素Logistic回归分析评估颈动脉粥样硬化斑块的危险因素。结果显示,有糖尿病史、有吸烟史和sd-LDL-C、Lp(a)、apo B、sd-LDL-C/LDL-C比值升高是老年CHD患者颈动脉粥样硬化斑块的危险因素[比值比(odds ratio,OR)值分别为2.203、2.147、1.514、1.829、1.412、1.376,P<0.05]。见表4。

表4 老年CHD患者颈动脉粥样硬化斑块的危险因素分析
3 讨论
目前,冠状动脉造影是CHD诊断的金标准,但属于有创检查,因此其临床应用受到了一定的限制[7]。动脉粥样硬化是包括CHD在内的多种心脑血管疾病的重要病因和病理基础。颈动脉和冠状动脉在人体动脉组成中均属于中等动脉,具有相似的组织结构,在动脉粥样硬化发展过程中也存在相似性。有研究结果显示,CHD患者更易发生颈动脉粥样硬化[8]。颈动脉属于人体浅表动脉,可通过影像学方法进行检查,对设备要求较低。另外,颈动脉粥样硬化斑块也是判断心脑血管疾病严重程度的指标之一[9]。因此,对老年CHD患者颈动脉粥样硬化斑块的危险因素及相关指标进行研究具有重要意义。
本研究结果显示,斑块组BMI、糖尿病史比例、吸烟史比例均高于无斑块组,多因素Logistic回归分析结果显示,有糖尿病史、有吸烟史是老年CHD患者颈动脉粥样硬化斑块的危险因素,提示BMI对颈动脉粥样硬化斑块的发生有一定影响,但并非独立影响因素,有糖尿病史和吸烟史的老年CHD患者发生颈动脉粥样硬化斑块的风险更高。BMI可反映人体整体的肥胖程度,但影响BMI的因素较多,无法准确反映脂质分布及动脉粥样硬化的进展[10]。糖尿病患者血糖升高可导致血液黏稠度升高,增加动脉壁糖基化终末产物堆积。高血糖还可促进碱性磷酸酶的活化,增加动脉粥样硬化斑块的钙化程度[11]。吸烟时摄入的尼古丁和一氧化碳可使血液中儿茶酚胺水平升高,使血管痉挛风险升高,影响脂质正常代谢,加剧颈动脉粥样硬化。因此,临床应重点关注此类患者,以预判疾病进展。
动脉粥样硬化的发生与脂质、载脂蛋白代谢异常密切相关[12]。sd-LDL是LDL中体积更小、密度更低的组分,表面极性分子较少,可更迅速地与LDL受体结合,增加LDL在血管内皮屏障处的存留时间,提高对血管内皮细胞的黏附性,使其大量进入动脉血管壁[13]。IZUMIDA等[14]的研究结果显示,sd-LDL的氧化修饰性更强,可促进泡沫细胞的形成,诱导炎症因子的产生,进而促进血管内皮损伤和动脉粥样硬化斑块的形成。apo B主要由肝脏合成,存在于极低密度脂蛋白、LDL的表面,是机体有害脂质的载体,也是动脉粥样硬化血脂异常相关因子。HDL可促进脂质溶解,并从胆汁中排泄,抑制补体激活和瀑布反应,从而延缓动脉粥样硬化进程[15]。apo B、LDL-C/HDL-C比值和sd-LDL-C/LDL-C比值升高提示脂质代谢障碍加剧。Lp(a)是LDL分子与载脂蛋白的二聚体,可参与脂蛋白代谢,并介导动脉粥样硬化炎症反应。本研究结果显示,斑块组血清sd-LDL-C、Lp(a)、apo B水平和sd-LDL-C/LDL-C比值、LDL-C/HDL-C比值均高于无斑块组(P<0.05),斑块组颈动脉粥样硬化斑块1级、2级、3级患者血清sd-LDL-C、Lp(a)、apo B水平和sd-LDL-C/LDL-C比值依次升高(P<0.05),且sd-LDL-C、Lp(a)、apo B、sd-LDL-C/LDL-C比值与颈动脉粥样硬化斑块分级呈正相关(r值分别为0.502、0.396、0.475、0.415,P<0.001);有糖尿病史、有吸烟史和sd-LDL-C、Lp(a)、apo B、sd-LDL-C/LDL-C比值升高是老年CHD患者颈动脉粥样硬化斑块的危险因素(OR值分别为2.203、2.147、1.514、1.829、1.412、1.376,P<0.05),提示sd-LDL-C、Lp(a)、apo B和sd-LDL-C/LDL-C比值可用于老年CHD患者颈动脉粥样硬化斑块的判断。
综上所述,老年CHD患者血清sd-LDL-C、Lp(a)、apo B和sd-LDL-C/LDL-C比值、LDL-C/HDL-C比值与颈动脉粥样硬化斑块密切相关。有糖尿病史、有吸烟史和sd-LDL-C、Lp(a)、apo B、sd-LDL-C/LDL-C比值升高是老年CHD患者颈动脉粥样硬化斑块的危险因素。
