心理行为干预对妊娠期糖尿病孕妇的血糖控制情况及妊娠结局的影响研究
2021-06-26魏小清郭娜菲厉跃红
魏小清,郭娜菲,厉跃红
妊娠期糖尿病是一种妊娠合并糖尿病的疾病,患者妊娠前糖代谢正常,妊娠后首次出现糖代谢异常,是一种由于妊娠诱发的暂时性糖尿病,临床产妇较为常见,且随着人们饮食习惯、生活习惯的改变,发病率不断上升,对产妇身体健康造成不良影响,威胁产妇及新生儿安全[1]。多数患者由于妊娠和妊娠期糖尿病等问题的影响,存在焦虑和抑郁心理,不良的心理状态不利于患者身心健康及胎儿健康,故而临床十分重视妊娠糖尿病患者的心理干预。课题组发现心理行为干预对妊娠期糖尿病患者具有较好效果,本次纳入60例患者进行探究,现报道如下。
1 资料与方法
1.1 一般资料 研究共计纳入60例妊娠期糖尿病患者,均由上海市第一妇婴保健院产科2018年9月至2019年8月收治,参照《妇产科学》[2]中妊娠期糖尿病诊断标准,将符合纳入标准的妊娠期糖尿病(gestational diabetes mellitus,GDM)患者采取随机数字表法分为对照组与观察组。其中对照组30例,仅需饮食运动控制血糖22例,需胰岛素控制血糖8例,年龄(28.34±1.24)岁,范围22~38岁,孕周(25.23±0.56)周,范围24~28周,初产妇13例,经产妇17例,孕次(1.99±0.23)次,范围1~5次;观察组30例,仅需饮食运动控制血糖23例,需胰岛素控制血糖7例,年龄(28.38±1.27)岁,范围21~39岁,孕周(25.31±0.49)周,范围24~28周,初产妇14例,经产妇16例,孕次(1.91±0.20)次,范围1~4次。2组患者年龄、孕周、孕次等资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入排除标准 纳入标准:患者均为单胎妊娠;患者自愿参与研究,签署知情同意书。排除标准:(1)多囊卵巢综合征患者、孕前糖尿病患者;(2)合并其他疾病影响研究患者;(3)对胰岛素严重过敏者;(4)孕妇拒绝心理调查,无法配合严重者。
1.3 干预方法 对照组孕妇常规护理:予患者健康教育、饮食干预、运动干预、环境干预及心理支持等治疗。观察组孕妇在常规干预基础上给予患者心理行为干预,具体如下:每个团体包括3~7名患者,共计纳入6个团体,干预时间为期12周,2周1次,45~60 min/次,活动在封闭式教室内开展,共计6次,每次活动一个主题,如下:(1)与患者互相认识,取得患者配合,并向患者讲解整个干预方法、预期达到的目标、后续操作步骤,辅导时间、地点等内容;(2)增强患者战胜疾病信心,使其明确情绪在血糖控制、生活质量中的重要作用;以食物模型具体介绍孕期科学饮食,既要保证母胎营养需求,又要控制血糖升高,结合案例,介绍如何处理因饮食不当导致血糖升高带来的焦虑;(3)放松训练:伴着柔和的音乐做降糖操,和患者一起探讨放松训练的体验;教会患者做降糖操,2次/d,10~15 min/次,并指导其做好运动日记;(4)倾听患者长期监测毛细血管血糖和胰岛素注射治疗的苦恼,鼓励分享表达,为患者提供更多的情感支持;(5)指导患者进行沟通技巧训练,患者可以平和心态阐述自己意愿,改善患者错误认知,缓解患者焦虑、抑郁情绪;(6)挑选适应本次干预方法较好的患者发言。通过现身说法,分享疾病发生、发展过程中个人的心理体会、变化、如何更好地应对问题、表达情感、有效解决问题。团体辅导小组成员总结报告,与患者分享干预期间的体验与变化情况。
1.4 观察指标 (1)患者血糖水平监测:监测2组患者干预前后空腹血糖、餐后2h血糖、糖化血红蛋白水平。(2)爱丁堡产后抑郁量表[3](edinburgh postpartum depression scale,EPDS)评分:共10个条目,每个条目以0~3分赋值,0分(从未)、1分(偶尔)、2分(经常)、3分(总是)。总分为30分,≥ 10分为产后心绪不良,≥13分即诊断产后抑郁症,分值越高说明孕产妇的抑郁症状越严重。(3)糖尿病自护行为量表[4](SDSCA):包括血糖监测、运动及饮食、健康知识水平及自护责任感等组成,总分100分,评分越高表示患者自护行为越好。(4)记录患者妊娠并发症发生情况,产妇分娩结局及新生儿情况。
1.5 统计学处理 数据分析采用SPSS 22.0软件,计量资料以均数±标准差(x±s)描述,比较采用t检验,计数资料以百分比表示,比较采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 血糖情况比较 干预前,2组患者空腹血糖、餐后2 h血糖、糖化血红蛋白水平比较差异无统计学意义(P>0.05),干预后各组患者空腹血糖、餐后2 h血糖、糖化血红蛋白水平均改善,观察组优于对照组(P<0.05)。见表1。
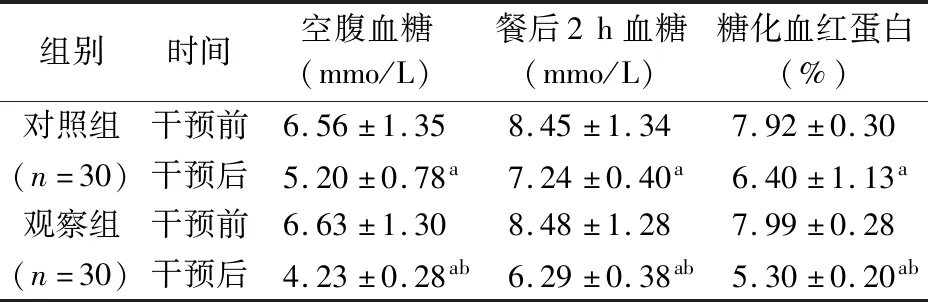
表1 观察组与对照组妊娠期糖尿病患者干预前后血糖情况比较(x±s)
2.2 EPDS评分比较 干预前,2组患者EPDS评分比较差异无统计学意义(P>0.05),干预后各组患者EPDS评分均下降,且观察组患者干预后EPDS评分低于对照组(P<0.01)。见表2。

表2 观察组与对照组妊娠期糖尿病患者治疗前后EPDS评分比较(x±s,分)
2.3 SDSCA评分比较 干预前,2组患者SDSCA评分比较差异无统计学意义(P>0.05),干预后各组患者SDSCA评分均上升,且观察组患者干预SDSCA评分高于对照组(P<0.01)。见表3。
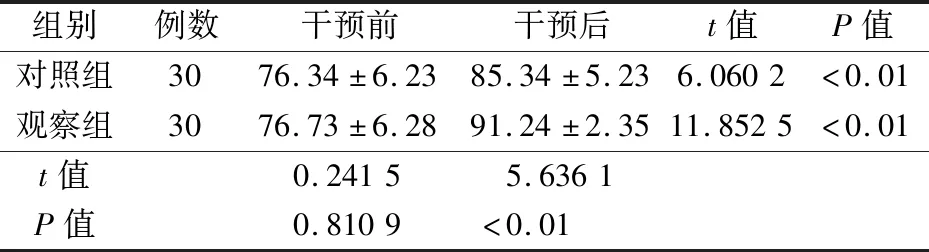
表3 观察组与对照组妊娠期糖尿病患者干预前后SDSCA评分比较(x±s,分)
2.4 妊娠期间并发症情况比较 观察组患者妊娠并发症发生率低于对照组(P<0.05)。见表4。
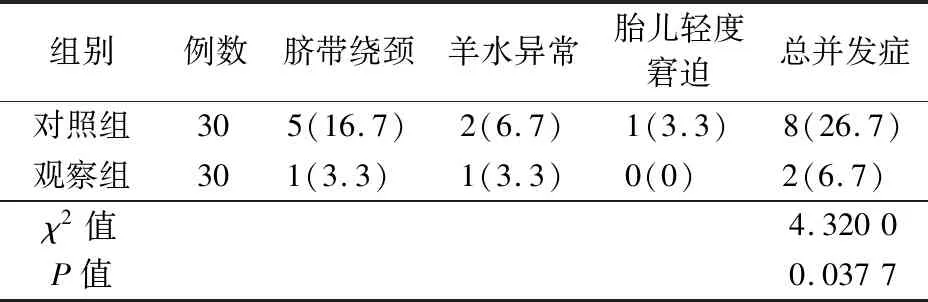
表4 观察组与对照组妊娠期糖尿病患者妊娠期并发症发生率比较[例(%)]
2.5 产妇分娩情况比较 2组产妇均顺利分娩,观察组自然分娩率高于对照组(P<0.05),剖宫产率低于对照组(P<0.05)。见表5。

表5 观察组与对照组产妇分娩情况比较[例(%)]
2.6 新生儿不良结局比较 观察组新生儿不良结局发生率低于对照组(P<0.05)。见表6。

表6 观察组与对照组新生儿不良结局比较[例(%)]
3 讨论
3.1 心理行为干预的必要性 娠期糖尿病发病率逐年上升,危害严重[5-6],故而上海市第一妇婴保健院十分重视妊娠糖尿病孕妇的治疗及干预,临床医护人员不断进行探究,以改善患者糖尿病情况,稳定患者血糖,保证母婴平安。
3.2 心理行为干预的有效性 心理干预是近年来心因性相关疾病治疗的重要方法,越来越受到临床重视,已成为临床护理工作的延伸和重要组成部分。心理干预是以心理学原理与方法分析患者心理状态及问题后,通过心理支持、行为干预、药物治疗相结合的一种综合性治疗方法。支持治疗又叫做一般心理治疗,包括指导、劝解、安慰、鼓励、支持、保证等内容,支持患者应对感情困难及心理问题。认知行为治疗指让患者认知和找出不良想法、感觉与行为,了解应激、情绪、症状三者关系,慢慢改善自身异常心理、行为[7-8]。妊娠期糖尿病患者血糖升高特点为:餐后血糖升高较快,空腹及夜间容易出现低血糖。所以选择妊娠期糖尿病血糖控制治疗方案时,除了要保证和提供妊娠期间母体、胎儿发育正常所需热量和营养,还要避免餐后高血糖或饥饿性酮症出现。孕妇易情绪紧张,故而血糖水平波动较大,控制血糖难度也相应加大,心理调节可改善孕妇不良情绪,使其积极配合饮食控制以及其他治疗,可更好控制患者血糖水平[9-11]。本次研究显示,干预前,2组患者空腹血糖、餐后2 h血糖、糖化血红蛋白水平比较差异无统计学意义(P>0.05),干预后各组患者空腹血糖、餐后2 h血糖、糖化血红蛋白水平均改善,观察组优于对照组(P<0.05)。数据显示,心理行为干预方法对妊娠期糖尿病孕妇血糖控制情况具有积极影响,干预后患者血糖水平稳定。干预前,2组患者EPDS评分比较差异无统计学意义(P>0.05),干预后各组患者EPDS评分均下降,观察组患者干预后EPDS评分低于对照组(P<0.01)。妊娠期糖尿病患者均存在较大负面心理,由于十分担心胎儿发育情况及是否能健康分娩,同时也担心自身身体健康,患者焦虑、抑郁心理较严重,经过干预后,可一定程度缓解。本次研究发现,患者经心理行为干预后,抑郁心理显著改善,心理状态较为平和。干预前,2组患者SDSCA评分比较差异无统计学意义(P>0.05),干预后各组患者SDSCA评分均上升,观察组患者干预后SDSCA评分高于对照组(P<0.01),提示心理行为干预可有效提升妊娠期糖尿病患者自我护理行为,可较好提升治疗及护理的依从性。观察组患者妊娠并发症发生率(6.7%)低于对照组(26.7%),差异有统计学意义(P<0.05),可见心理行为干预可降低妊娠期糖尿病孕妇妊娠期并发症发生率;2组患者均顺利分娩,观察组自然分娩率(90.0%)高于对照组(66.7%),剖宫产率(10.0%)低于对照组(33.3%),观察组新生儿不良结局发生率(3.3%)低于对照组(20.0%),差异有统计学意义(P<0.05),提示心理行为干预可提高妊娠期糖尿病自然分娩率,降低剖宫产率及新生儿不良结局发生率,利于母婴健康,未见不良情况,安全可行。
心理行为干预可较好控制妊娠期糖尿病孕妇血糖水平,改善孕妇心理状态,提升孕妇自我护理能力,降低妊娠并发症发生率,提高自然分娩率,且新生儿结局良好,可推广应用。
