疝针辅助脐周两孔腹腔镜与经脐单孔腹腔镜附件切除术的对比研究*
2021-06-23潘晓雨张思佳郭亮生任琼珍陶晓敏戴淑榕唐怡璇朱维培
潘晓雨 张思佳 郭亮生 任琼珍 陶晓敏 戴淑榕 唐怡璇 朱维培
(苏州大学附属第二医院妇产科,苏州 215004)
近年来,为获得更好的微创效果,一些创新性微创技术理念应运而生[1~3]。经自然腔道内镜手术(natural orifice translumenal endoscopic surgery,NOTES)及经脐单一部位腹腔镜内镜手术(umbilical laparoendoscopic single-site surgery,U-LESS)[4]将手术创口完美隐蔽、外表美观,但是因专用器械昂贵、技术要求高,同时也存在一些并发症如腹壁穿刺孔切口疝等,限制其临床应用。疝针辅助脐周两孔腹腔镜手术,在达到美观效果的同时,减少对特殊手术器械的要求[5]。本研究回顾性分析2016年1月~2019年10月我院120例腹腔镜附件切除术的临床资料,探讨疝针辅助脐周两孔腹腔镜与经脐单孔腹腔镜附件切除术的临床疗效,现报道如下。
1 临床资料与方法
1.1 一般资料
本研究通过苏州大学附属第二医院伦理委员会审批(伦理审查决定号:JDHG202116)。选取2016年1月~2019年10月因附件肿物在我院行腹腔镜附件切除术的患者作为研究对象。病例选择标准:①病理诊断为卵巢良性囊肿,行腹腔镜手术治疗;②卵巢囊肿直径<10 cm;③单侧卵巢囊肿。排除标准:①合并严重心、肺疾病;②术前怀疑恶性肿瘤;③合并严重内外科疾病;④合并子宫肌瘤同时行肌瘤剔除术;⑤要求行卵巢囊肿剥除者。符合标准134例,14例失访,共120例纳入本研究。年龄42~76岁,(50.6±6.9)岁。下腹坠胀52例,腹部扪及肿块22例,尿频8例,因便秘就诊消化科B超检查发现附件囊肿4例,无明显不适体检发现附件囊肿34例。妇科检查附件区触及类圆形囊性肿块107例,触诊不满意13例。超声提示单侧多房性囊肿24例,单侧囊实性包块内有强回声或脂液分层36例,单侧囊肿内有细小点状回声15例,其余45例均为单侧壁薄、光滑、内透声好的单纯性囊肿。合并无症状肌壁间子宫肌瘤13例,因直径<5 cm子宫肌瘤无需手术处理。CA125增高11例,40~57 U/ml(我院正常值<35 U/ml)。有剖宫产手术史47例,阑尾手术史11例。术前与患者及家属沟通,充分尊重患者意愿,60例选择疝针辅助脐周两孔腹腔镜附件切除手术(疝针两孔组),60例选择单孔腹腔镜附件切除手术(单孔组)。2组一般资料比较无统计学差异(P>0.05),有可比性,见表1。
1.2 方法
常规术前准备,采用气管插管全身麻醉,仰卧位。术前留置导尿管。
疝针两孔组:经脐部右侧上缘做一弧形或正中纵行切口10 mm,建立人工气腹,气腹压力维持12~14 mm Hg (1 mm Hg=0.133 kPa),置入trocar、腹腔镜。脐部偏左侧下缘做一弧形或纵行切口5 mm,置入trocar和普通腹腔镜手术器械。全面探查腹腔,观察盆腔情况,仔细辨认附件状况,冲洗腹盆腔,留取冲洗液细胞学检查。在腹腔镜引导下,耻骨上患侧附件侧经腹壁穿刺置入普通成人腹股沟斜疝疝针(图1),辅助提拉患侧附件(图2),电凝切除患侧附件,将其放入一次性带线标本袋中,经脐孔取出(图3)。冲洗创面,观察无出血后,排净气体,缝合10 mm脐部切口后手术结束(图4)。
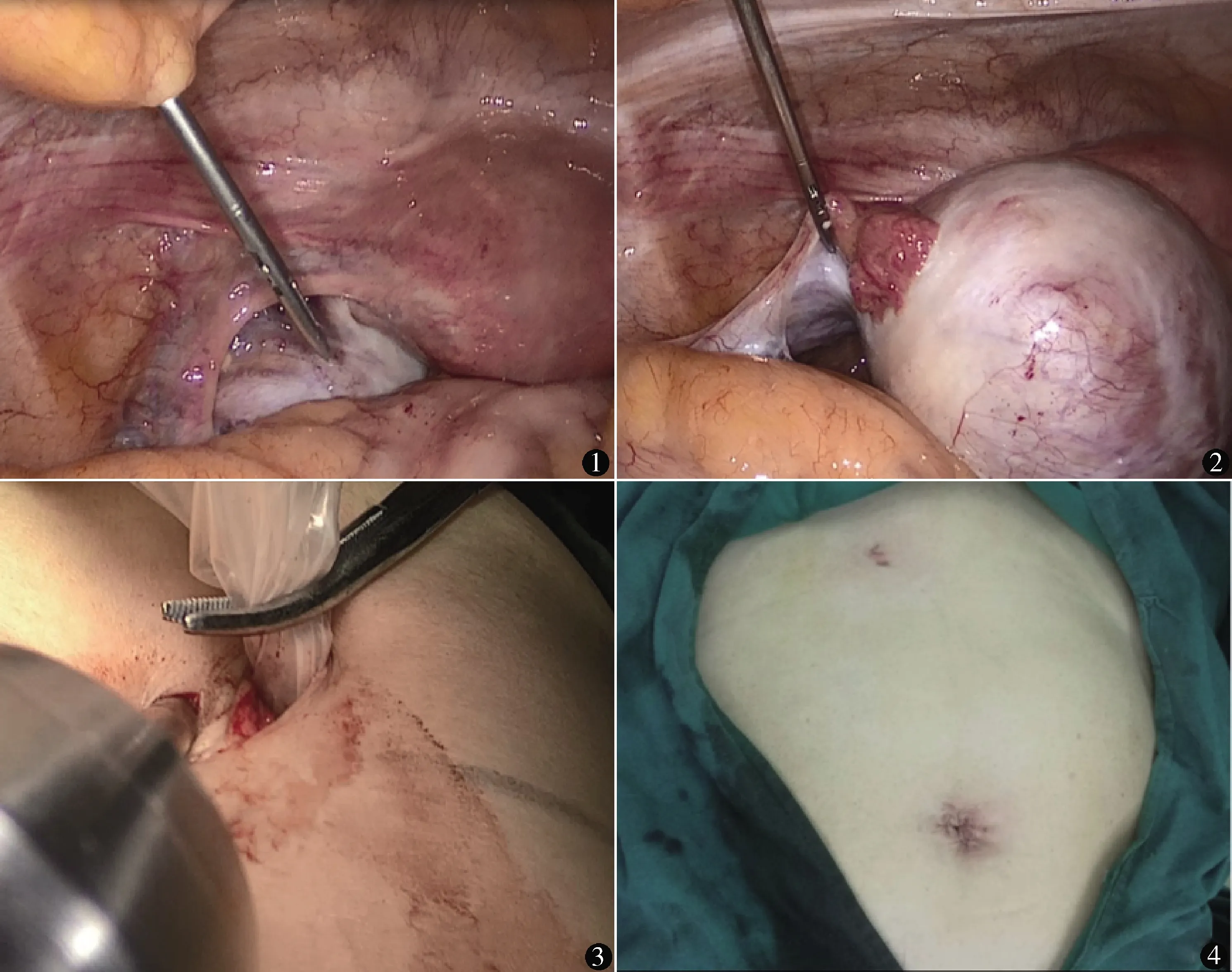
图1 经腹壁穿刺置入疝针 图2 辅助提拉患侧附件 图3 经脐孔取物袋取出标本 图4 术后腹部切口
单孔组:常规消毒、铺巾后,沿脐缘做一长约3 cm弧形切口,逐层切开皮肤、皮下脂肪、腹直肌前鞘,用血管钳提起腹膜,组织剪剪开腹膜,进入腹腔[6]。置入一次性单孔腹腔镜专用入路平台(杭州康基医疗器械有限公司,批文号:浙械注准20152220374),建立人工气腹,气腹压力维持在12~14 mm Hg,将腹腔镜及专用操作器械分别置入平台通道进行操作,手术步骤与疝针两孔组相同,术后逐层缝合切口重塑脐部。
1.3 观察指标
手术时间(从脐部切口至缝合切口完毕)、术中出血量(吸引瓶中液体总量减去冲洗液量)、术后住院时间(出院标准:患者术后恢复软食、无发热、感染,一般情况好即可出院)、术后疼痛情况[采用疼痛数字评分法(Numeric Rating Scale,NRS)记录患者术后24、48 h疼痛程度,其中0分为无痛,10分为极度疼痛或无法忍受[7]]、切口愈合情况(采用Hollander切口愈合量表对切口愈合情况进行评分,量表主要由6个评分点组成,即切口对合是否错位、外观是否规整、对合边距是否超过2 mm、切口有无扭曲变形、边缘是否内翻,以及整体外观评分。整体外观满意为1分,否则为0分,满分为6分[8])、切口并发症(术后随访1年内发生的切口疝、切口脂肪液化)。
1.4 统计学处理
2 结果
2组患者均顺利完成手术,术中无并发症发生。疝针两孔组术后病理:卵巢浆液性囊腺瘤21例,卵巢黏液性囊性瘤11例,卵巢畸胎瘤20例,卵巢子宫内膜异位囊肿8例;单孔组术后病理:卵巢浆液性囊腺瘤24例,卵巢黏液性囊性瘤13例,卵巢畸胎瘤16例,卵巢子宫内膜异位囊肿7例。2组术中出血量、术后住院时间差异无统计学意义(P>0.05)。疝针两孔组手术时间、住院费用均明显短于/少于单孔组(P<0.05),术后24、48 h疼痛NRS评分、切口并发症发生率均明显低于单孔组(P<0.05),Hollander切口愈合评分明显高于单孔组(P<0.05),见表2。

3 讨论
随着人们对微创要求的提高,经脐单孔腹腔镜手术逐步出现在大家的视野中[9]。单孔腹腔镜需置入专用入路平台,对术者手术技术要求较高[10],术后逐层缝合脐部切口并重塑脐部外形,对术者脐部缝合技术有较高的要求。本研究疝针两孔组采用疝针辅助脐周两孔腹腔镜完成附件切除手术,手术时间明显短于单孔腹腔镜手术组(t=4.463,P=0.000),原因可能是脐周两孔腹腔镜无需放置入路平台、专用疝针与其他手术器械形成“操作三角”,避免单孔腹腔镜手术器械相互干扰形成的“筷子效应”[11],手术操作更加流畅,术后仅需缝合一个10 mm脐部切口,节省手术时间。
疝针两孔组术后24、48 h疼痛NRS评分和切口并发症发生率明显低于单孔组(P<0.05),这可能由于脐周两孔腹腔镜的手术切口一个为10 mm,另一个为5 mm,均位于脐部,且切口不相连,疝针的穿刺口几乎无切口,术后切口愈合更好,不易形成脂肪液化和切口疝,疼痛也较轻。由于脐部皮肤皱褶,可将手术创口完美隐蔽,且切口较小,美容优势突出,术后恢复快[12]。单孔腹腔镜脐部切口较大,约3 cm,切开的皮肤、皮下脂肪、筋膜较长,术后48 h内疼痛更明显,发生切口疝和脂肪液化的概率更高,单孔组发生切口疝5例,发生率8.3%(5/60),值得同道重视。单孔腹腔镜手术对脐部切口缝合技巧要求比较高,早期开展时由于部分患者脐部较深,放置单孔手术平台时脐部切口较大,脐部筋膜缝合不牢靠、皮肤对合不齐导致部分患者脐部脂肪液化和切口疝的发生,总结经验教训后我们采用脐部纵切口,切口长度尽量控制在2.5 cm以内,手术结束时依次缝合腹膜,加固缝合筋膜、脂肪,4-0可吸收缝线缝合皮肤重塑脐部外形,术后予碘伏消毒液加强脐部护理预防感染。妇科手术中使用<5 mm迷你腹腔镜也显示出和本研究类似的优点,如不改变多孔腹腔镜操作方式、不延长学习曲线及不需要单孔手术平台且术后切口疼痛轻微、瘢痕较小[7],迷你腹腔镜术比单孔腹腔镜手术时间更短、术后疼痛更轻[13,14],迷你腹腔镜手术治疗子宫内膜异位症具有切口美观,术后并发症少等优点[15],但迷你腹腔镜存在容易扭曲、抓持力度不够、微型器械价格较高等劣势。在住院费用方面,单孔腹腔镜通常需要使用特殊器械,专用入路平台价格昂贵,疝针辅助脐周两孔腹腔镜手术仅需要传统腹腔镜的器械,无需专用入路平台,疝针也不额外增加手术费用,住院费用明显少于单孔腹腔镜(t=381.250,P=0.000)。
本研究所选病例基本符合单病种,手术操作均较为简单。对于有慢性盆腔炎病史的患者,因可能合并严重腹盆腔粘连,疝针辅助手术难度较大,需要谨慎选择此类病人。附件囊肿>10 cm时,腹腔内可操作空间较小,疝针辅助难以暴露蒂部,囊肿未破裂的情况下腹腔镜取物袋也很难装入超过10 cm的囊肿。合并子宫肌瘤需行肌瘤剔除的患者,考虑到子宫肌瘤剔除术后需缝合与打结,可能需要增加穿刺孔使用其他手术器械辅助完成手术。如何改良疝针,增加工作端的灵活性,提高其张口范围和抓持力度从而能协助完成缝合打结等高难度手术操作是我们下一步研究的内容。
综上所述,选择合适的病例,疝针辅助脐周两孔腹腔镜附件切除术是安全可行的,与单孔腹腔镜手术相比,能明显缩短手术时间、减轻术后疼痛、切口并发症更少、切口愈合更好,而且住院费用更加低廉。疝针辅助脐周两孔腹腔镜具有一定的临床价值,是值得进一步研究和推广的手术方式。
