以监测NT-proBNP为指导的临床用药对慢性心力衰竭病人住院率及心血管死亡率的影响
2021-06-23王春艳
王春艳
N末端B型利钠肽原(NT-proBNP)作为心力衰竭诊断和判断预后的重要指标,其增高程度与心力衰竭严重程度成正比,其指标变化与心力衰竭病人不良事件的发生存在相关性[1-2]。病人在接受治疗后NT-proBNP降低大于30%说明治疗有效,预后良好,如果居高不下则提示预后不良[3]。有假设提出在临床对NT-proBNP进行持续监测,根据其结果以指导心力衰竭病人用药,可改善心力衰竭治疗效果。近年来,国内外不同临床中心先后采用不同样本量和不同设计的临床试验对此理论进行验证。但是,这些研究结果参差不齐,个别研究得出的是阴性结论。也有一些临床荟萃分析表明该方法有显著的临床效果,但其中并没有能够提供足够证据的独立临床研究[4-5],或是因现有临床研究所采用的治疗并非临床指南中的标准方案推荐的药物,或者其药物的剂量同临床指南不符[6-7],不同研究其结果是混杂的[8-11],同时,这些临床研究均存在样本量不足,且试验设计中无特定针对亚洲人群研究,所以,目前我国的心力衰竭指南仅利用NT-proBNP来辅助诊断和判断预后,还不建议通过监测NT-proBNP指导心力衰竭病人的治疗[12-13]。虽然指南未做出NT-proBNP可以指导治疗的建议,但是,NT-proBNP对于心力衰竭病情评估的肯定性价值引起不少其他领域的探索。本研究旨在观察在慢性心力衰竭病人治疗期间监测NT-proBNP来指导临床用药对病人住院率或心血管死亡率的影响,进一步探索NT-proBNP在心力衰竭治疗领域的价值,以期为临床提供更好的理论证据。
1 资料与方法
1.1 临床资料 选取2015年6月—2016年6月在我院就诊的慢性心力衰竭病人92例,其中冠心病52例,扩张型心肌病22例,高血压心脏病18例。根据随机数字表法分为试验组和对照组,每组46例。
1.2 纳入与排除标准 纳入标准:慢性心力衰竭且心脏射血分数<40%,既往12个月内有心力衰竭相关事件发生的病史(包括因心力衰竭住院,急诊、门诊静脉输注利尿剂),既往30 d内NT-proBNP>2 000 pg/mL或脑钠肽(BNP)>400 pg/mL。排除标准:①入组前30 d内出现急性冠脉综合征或行血运重建术;②入组前3个月内进行心脏再同步化治疗;③末期肝脏、肾脏疾病;④未来12个月内预计要行心脏移植或机械心脏支持手术;⑤围生期心肌病;⑥活动性心肌炎;⑦收缩压<90 mmHg(1 mmHg=0.133 kPa)。
1.3 方法 试验组通过监测NT-proBNP、临床症状、血压、心率指导调整用药。对照组通过临床症状、血压、心率调整用药。
1.3.1 药物选择 试验组及对照组均根据《中国心力衰竭诊断和治疗指南2018》采用洋地黄、血管紧张素转换酶抑制剂(ACEI)、β受体阻滞剂、螺内酯、利尿剂、硝酸酯(根据病情)、氯化钾(根据病情)进行治疗。药物选择地高辛0.125 mg,每日1次,剂量固定不变不做调整;螺内酯20 mg,每日1次,剂量固定不变不做调整。
1.3.2 需要调整剂量的药物 贝那普利片2.5 mg/d起始,目标剂量每日10 mg;酒石酸美托洛尔6.25 mg,每日2次起始,目标剂量每日150 mg;呋塞米片10~40 mg,每日1次或2次,心力衰竭症状明显联合托拉塞米每日5~20 mg,所有利尿剂合用的病人在合用期间均加用氯化钾缓释片。根据症状酌情加用单硝酸异山梨酯缓释胶囊(依姆多)60 mg,每日1次。
1.3.3 调整方法 调整剂量依据:在整个研究期间,每个月进行1次访视,试验组常规复查NT-proBNP、肝肾功能、电解质,对照组复查肝肾功能、电解质,不复查NT-proBNP。试验组根据临床症状、NT-proBNP监测结果、血压、心率调整剂量,对照组根据临床症状、血压、心率调整剂量,不监测NT-proBNP水平,目标心率60次/min,目标血压不低于90/60 mmHg,托拉塞米、单硝酸异山梨酯、氯化钾药物剂量选择根据病人心功能而定,治疗期间试验组保证NT-proBNP水平低于1 000 pg/mL 。如果病人NT-proBNP超出目标范围,增加速尿片的剂量或者连用托拉塞米片和氯化钾缓释片,并及时加用单硝酸异山梨酯减轻心脏负荷。对照组选择上述药物,但是临床上不监测NT-proBNP,不根据以上指标调整用药。以上试验方法通过医院伦理委员会批准通过,病人签署知情同意书。贝那普利、美托洛尔2周上调1次剂量,直到达到目标剂量为止。如果病人血压低于90/60 mmHg,停止上调,直到血压恢复90/60 mmHg再次恢复调整方案。
1.4 疗效评定 主要疗效判定指标为复合指标,即病人治疗期间发生心力衰竭住院率或心血管死亡率。预设需评价的次要指标为全因死亡率。根据预先设定的标准,对入组病人进行死亡和住院情况评定。
1.5 统计学处理 假设两组病人失访率为10%,Ⅰ类错误发生率为0.05。对于主要终点的分析,通过Cox回归模型进行数据分析,利用调整风险比调整5个预先设定的基线协变量的年龄、性别、射血分数、NT-proBNP水平和心率的情况。基于先前的数据预先指定了基于年龄(≥75岁与<75岁)的亚组分析,表明生物标志物指导的疗法在年轻病人中更有效[9]。使用Andersen-Gill强度模型模拟了试验组的复发性心力衰竭住院总数。统使用SPSS 13.0进行统计分析,以P<0.05为差异有统计学意义。
2 结 果
2.1 临床资料 两组临床资料比较差异无统计学意义(P>0.05),具有可比性。详见表1。该研究纳入了高风险心力衰竭病人,其特点是射血分数低,NT-proBNP水平升高,以及既往心力衰竭住院史(在过去1年)。基线时大多数病人接受推荐的慢性心力衰竭药物治疗。所有病人的中位随访时间为12个月。5项预先调整的协变量的数据基本无缺失(年龄或性别无,糖尿病1例,基线NT-proBNP 3例,射血分数2例)。在随访期间,试验组门诊随访次数、心力衰竭治疗的调整次数较对照组多。 在整个研究过程中,两组对于心力衰竭的治疗强度均进行了中等程度的增加,而随机分配至NT-proBNP指导治疗或常规治疗的病人数量差异无统计学意义(P>0.05)。
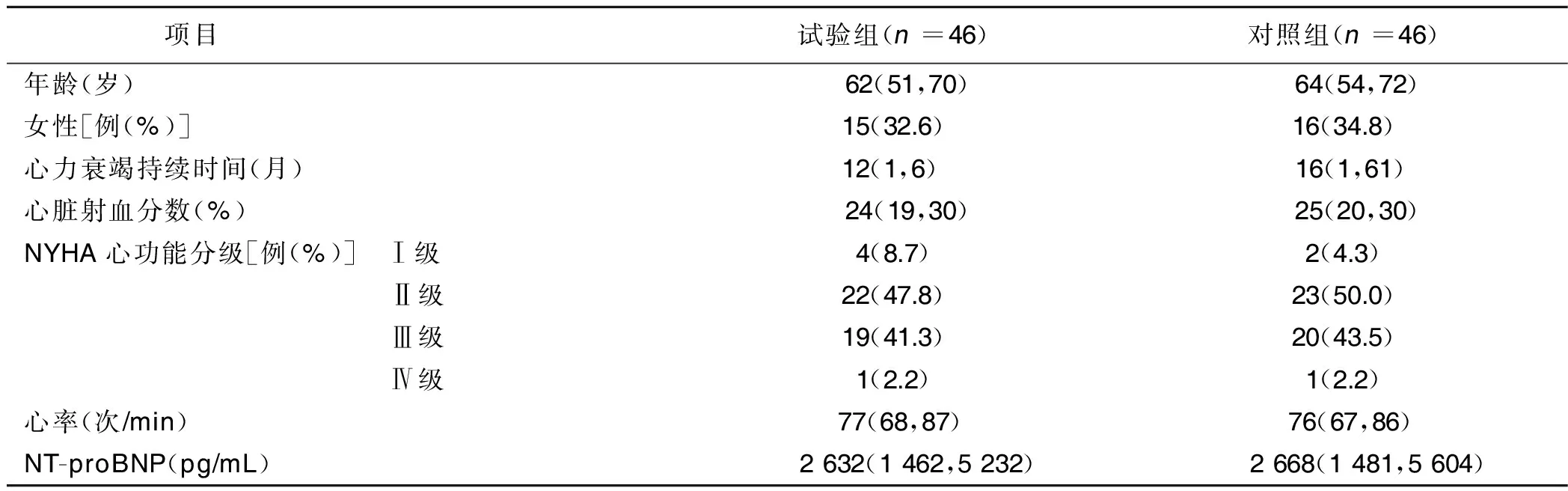
表1 两组临床资料比较
2.2 两组因心力衰竭再住院、心血管死亡、全因死亡情况比较 试验组10例(21.7%)因心力衰竭再住院,对照组21例(45.6%)因心力衰竭再住院;试验组1年内心血管死亡2例(4.3%),对照组1年内心血管死亡8例(17.4%);试验组1年内全因死亡6例(13.0%),对照组为1年内全因死亡12例(26.1%),两组比较差异均有统计学意义(P<0.05)。在一些预先设定的和事后的小组中通常没有证据表明治疗效果的异质性。 随着时间的推移,两组NT-proBNP浓度(基于我院的实验室数据)均下降,组间比较差异无统计学意义(P>0.05)。
3 讨 论
NT-proBNP作为心力衰竭重要的诊断指标以外,还可以作为判断预后的指标之一,一般来讲,通过对其的监测,可使临床医生更精确地评估病人心力衰竭状态,为判断治疗效果及预后提供依据[14-15]。随着循证医学的发展,对于 NT-proBNP在心力衰竭治疗领域的探索越来越多,通过监测NT-proBNP数值作为调整用药的依据已经成为热点研究之一。
本研究主要发现了对于慢性收缩性心力衰竭心脏射血分数比较低的病人,基于NT-proBNP浓度的指导治疗策略在降低复发终点方面比通过常规观察调整治疗策略更有效,试验组1年内因心力衰竭再次住院发生率、心血管死亡率及全因死亡率均明显降低。由于监测NT-proBNP的客观要求以及复诊后的良好疗效,试验组病人复诊率更高和药物调整更频繁。
通过对病人实施NT-proBNP的监测,可以增加病人的依从性,同时增加临床医生对于病人基本情况的判断和治疗情况的把控。本研究中观察到的药物治疗调整是否与病人特征或医师行为有关需进一步分析。此外,可通过进一步扩大样本量和延长随访时间获得更有代表性的结论。
