改良客观性BISAP评分对急性胰腺炎严重程度及预后的预测价值
2021-06-22唐豪佑胡程俊李建水
唐豪佑,刘 胜,胡程俊,马 林,李建水
1 川北医学院附属医院 肝胆外科,四川 南充 637000; 2 川北医学院 肝胆胰肠研究所,四川 南充 637000
急性胰腺炎(AP)是一种起病急骤、病程进展快以及可能导致多种并发症甚至死亡的临床常见消化系统疾病[1]。根据其病情的严重程度,AP可被分为轻、中、重3种类型,其中重症急性胰腺炎(SAP)的病死率高达36%~50%[2-3]。因此,能够早期、准确、简便的判断AP的严重程度及预后,尽早进行干预显得尤其重要。基于此,探索早期、简便、准确的临床评分系统成为当代热点问题。目前,国内外已有多种评分系统,如APACHEⅡ评分、Ranson评分、BISAP评分、CTSI评分等,其中APACHEⅡ、Ranson、CTSI评分等评价指标较多,操作复杂,不利于临床使用,而BISAP评分系统临床应用相对简便、快速,但存在评价患者精神状态的主观性指标,容易引起误差,降低预测AP患者严重程度及预后的准确性[4]。本研究旨在通过去除BISAP评分系统中精神状态这一指标,加入CTSI评分系统中胰腺炎坏死面积这一客观性的观察指标,以建立改良客观性BISAP评分(MBISAP评分),研究其对AP严重程度及预后的预测价值。
1 资料与方法
1.1 研究对象 选取2018年6月—2020年6月川北医学院附属医院所有诊断为AP患者。纳入标准:(1)临床治疗完整。(2)符合我国2019年急性胰腺炎指南诊断标准[5],①急性突发的上腹部持续性疼痛;②血清脂肪酶(或淀粉酶)至少上升至3倍正常值上限;③相关影像学检查符合AP影像学改变;以上3项满足2项即可。排除标准:资料不完善、入院时AP发病>72 h、住院时间<48 h、年龄<18岁、自动要求出院、妊娠者,以及慢性胰腺炎、胰腺肿瘤患者。
收集患者年龄、性别、病因、是否合并基础疾病(高血压、糖尿病等)、住院时间、并发症[胸腔积液、胰腺坏死感染、多器官功能障碍综合征(MODS)],以及血液学指标等临床资料。根据患者入院72 h内的资料进行BISAP评分、CTSI评分,并将BISAP评分分为轻症组(BISAP<3分)和重症组(BISAP≥3分)[6];CTSI评分分为轻度组(CTSI:0~3分)、中度组(CTSI:4~6分)及重度组(CTSI:7~10分)[7]。
相关定义:MBISAP评分,去除BISAP评分中精神状态这一主观性指标,根据CTSI标准,将胰腺坏死程度分为4类(0、0~30%、30%~50%、>50%),并进行相应的评分(0~3分)。MBISAP评分由指标赋值相加可得,最高分7分(表1)。根据受试者工作特征(ROC)曲线,将患者分为MBISAP低级别组(MBISAP<3)和MBISAP高级别组(MBISAP≥3)2组。
1.2 伦理学审查 本研究方案经由川北医学院附属医院伦理委员会审批,批号:2020ER(A)070。
1.3 统计学方法 采用SPSS 25.0软件进行统计学分析。非正态分布的计量资料以M(P25~P75)表示,2组间比较采用Mann-WhitneyU秩和检验;计数资料2组间比较采用χ2检验或Fisher精确检验。采用MedCalc 19.0软件绘制ROC曲线并分析不同评分系统的ROC曲线下面积(AUC)、敏感度、特异度、约登指数,使用Z检验比较不同评分系统ROC曲线差异。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 共计313例AP患者纳入研究。其中MBISAP低级别组253例,男141例,女112例;MBISAP高级别组60例,男28例,女32例。两组中AP的主要病因是胆源型(49.84%)、高脂血症型(30.03%)、酒精型(7.99%)。两组患者在性别、吸烟、饮酒、糖尿病、高血压等方面差异均无统计学意义(P值均>0.05),而两组患者在年龄(Z=-5.480,P<0.001)、病因(χ2=36.536,P<0.001)、住院时间(Z=-6.038,P<0.001)、病死率(P<0.001)、胰周感染(P<0.001)、MODS(P<0.001)、BISAP评分(χ2=215.32,P<0.001)、CTSI评分(P<0.001)之间存在显著差异(表2)。
2.2 MBISAP评分、BISAP评分、CTSI评分的分层分布 按MBISAP评分分层的SAP、病死率、胰周感染、MODS的患者数目及其比例见表3,随着MBISAP评分升高,AP病情严重程度、病死率、胰周感染、MODS的发生呈升高趋势(P值均<0.001)。按BISAP评分、CTSI评分分层的SAP、病死率、胰周感染、MODS的患者数目及其比例,随着BISAP评分、CTSI评分的增加,AP病情严重程度、病死率、胰周感染、MODS的发生呈增加趋势(P<0.001)(表4、5)。
2.3 MBISAP评分与BISAP、CTSI评分系统对SAP、病死率、胰周感染、MODS的预测效果比较 利用ROC曲线分析各评分系统,比较AUC。在预测SAP方面,MBISAP评分AUC=0.898(95%CI: 0.859~0.929,P<0.001),敏感度为71.43%,特异度为90.53%;当MBISAP≥3时为最佳临界值,优于BISAP评分(AUC=0.868,P<0.05)、CTSI评分(AUC=0.827,P<0.05)。在预测AP患者死亡方面,MBISAP评分AUC=0.925(95%CI: 0.890~0.952,P<0.001),敏感度为88.89%,特异度为82.89%;当MBISAP≥3时为最佳临界值,与BISAP评分(AUC=0.915,P>0.05)、CTSI评分(AUC=0.879,P>0.05)相似。在预测AP胰周感染方面,MBISAP评分AUC=0.842(95%CI: 0.796~0.880,P<0.001),敏感度为72.22%,特异度为84.07%;当MBISAP>2时为最佳临界值,优于BISAP评分(AUC=0.776,P<0.05),但比CTSI评分(AUC=0.932,P<0.05)较差。在预测AP患者合并MODS方面,MBISAP评分AUC=0.874(95%CI: 0.832~0.909,P<0.001),敏感度为76.19%,特异度为84.93%,当MBISAP>2时为最佳临界值,与BISAP评分(AUC=0.855,P>0.05)、CTSI评分(AUC=0.829,P>0.05)相似(表6,图1)。

表3 根据MBISAP评分分层的SAP、病死率、胰周感染、MODS患者数量及其比例

注:a,预测SAP的ROC曲线;b,预测死亡的ROC曲线;c,预测胰周感染的ROC曲线;d,预测MODS的ROC曲线。

表4 根据BISAP评分分层的SAP、病死率、胰周感染、MODS患者数量及其比例

表5 根据CTSI评分分层的SAP、病死率、胰周感染、MODS患者数量及其比例
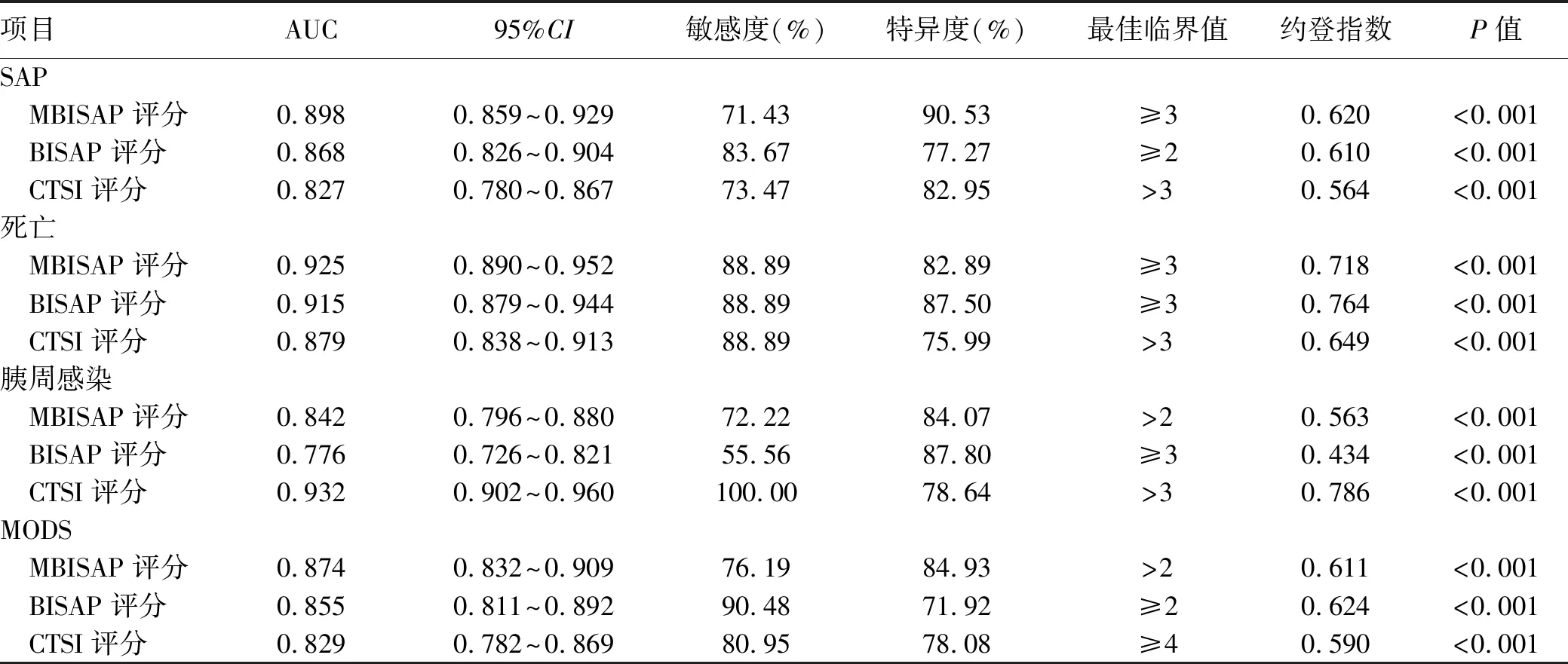
表6 MBISAP评分与BISAP、CTSI评分系统对AP严重程度及预后的预测效果比较
3 讨论
AP作为一种临床常见急重症,其首要病因仍然为胆源性,且随着饮食结构及饮食习惯的改变,高脂血症急性胰腺炎发病率逐年上升,已成为AP的主要发病因素[8],与本研究结果一致。随着研究不断深入,虽然近年来AP取得了不错的治疗效果,但其中SAP的病死率仍高达36%~50%[9]。SAP患者往往因合并SIRS所致多器官功能衰竭或后期出现各种并发症导致死亡[10]。目前有大量研究证实,Ranson评分、APACHEⅡ评分、BISAP评分、 CTSI评分这4种评分系统常用于评估AP的严重程度及预后,但均有一定的局限性。Ranson评分由11个参数组成,其中6个参数需要在48 h内测量,过程久而复杂,容易错过治疗窗口期,而且该评分并未考虑胰腺本身情况和器官衰竭的影响,同时Ranson评分设计最初的目的主要用于酒精性胰腺炎,其实用性因患者的个体差异被广泛质疑,特异度、敏感度均较差[11-12]。APACHEⅡ评分包含14个纳入参数,Wu等[6]证实大部分患者无法完整收集APACHEⅡ评分所需参数,而且大量的数据及复杂的评分系统限制了其临床应用。CTSI评分是基于增强CT从影像学上反映AP严重程度的预测系统,但计算过程中可能将筋膜周围肿胀面积计算入内,引起误差[13]。BISAP评分相对简单,评价指标较少,容易操作,用于预测AP患者的严重程度及预后,但BISAP评分中评价AP患者精神状态情况主要依靠Glasgow昏迷评分,其具有主观性且有较大的局限性。在通过2名经过专业训练的急诊科医师对相同116例患者进行Glasgow昏迷评分的研究中[14]发现,二者只有38%的评分相同,而33%的评分相差2分及以上。同时Glasgow昏迷评分复杂,即使经过专业培训,也仅有15%的医师能够准确计算Glasgow昏迷评分[15-16],其他研究[17-18]也显示出Glasgow昏迷评分较低的准确性。综上所述,本研究的MBISAP评分系统同时兼顾胰腺本身情况,还能够反映患者炎症反应水平,相较其他评分更具有客观性。
BISAP评分对AP严重程度及预后有较好的预测价值。一项Meta分析[19]发现,BISAP评分系统对AP患者严重程度预测的AUC为0.77,敏感度为64.82%,特异度为83.62%,略低于本研究。一项前瞻性研究[20]发现,BISAP在预测AP患者死亡方面的AUC为0.88,与本研究一致,并指出随着BISAP评分升高,AP患者严重程度、病死率、MODS发生率呈明显上升趋势。Hagjer等[21]也通过前瞻性研究证实了BISAP评分系统对AP严重程度、MODS、死亡方面的AUC分别为0.875、0.906和0.740,与本研究结果相似。HarShit等[22]开展的前瞻性研究发现,CTSI评分在预测AP严重程度方面的AUC为0.919,MODS的AUC为0.893,与本研究结论一致。同时,一项前瞻性研究[23]也证实了CTSI评分与AP死亡、MODS等临床结局具有较好的相关性。综上所述,虽然BISAP评分与CTSI评分在预测AP严重程度、死亡、MODS均有较好的价值,但是均不可避免主观因素带来的偏倚。本研究的MBISAP评分与以往的BISAP系统相比,更具客观性,可以更好地减少人为主观性偏倚,又保持了BISAP评分系统的简便性。
胰周感染一般为胰腺及周边组织因坏死继发感染,通常出现在AP起病2周以后,其病死率高达43%~100%[24],对此早期预测识别、尽早干预意义重大。然而,目前预测胰周感染的指标一直存在争议,众多学者推荐降钙素原、C反应蛋白等用于预测胰周感染的发生。但需要连续2周监测降钙素原,耗时较长且经济负担重[25]。本研究尝试使用MBISAP评分、BISAP评分、CTSI评分预测胰周感染,发现MBISAP评分的AUC为0.842,优于BISAP评分。虽然比CTSI评分较差,但MBISAP评分更具客观性,有效减少了主观性偏倚。
本研究属于单中心回顾性研究,样本量有限,且胰腺炎并发例数较少,可能导致样本量小带来的偏倚,相关结论需要多中心、大样本、多方位的验证。同时,用于对照的2种评价系统存在一定的主观性,可能存在偏差。
综上所述,MBISAP评分在预测AP患者的严重程度及胰周感染方面优于BISAP评分,在预测AP患者死亡及MODS方面也有较好的价值,相比BISAP评分能够更准确、客观地评估AP,易于推广。
利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突。
作者贡献声明:唐豪佑、李建水负责设计研究思路,论文撰写;刘胜、胡程俊负责收集临床资料,统计分析;马林协助论文修改。
