超声指导下液体复苏对重症感染性休克患者免疫功能的影响
2021-06-22邓镇锋孔祥伟梁朝矿黄承吨邓善茵
邓镇锋,孔祥伟,梁朝矿,黄承吨,邓善茵
(怀集县人民医院重症医学科,广东 肇庆 526400)
重症感染性休克是指机体被病原微生物入侵引发全身炎症反应和免疫应激,炎症因子、免疫相关因子等细胞因子大量释放导致血管通透性增加,体循环阻力降低,引起组织器官灌注不足、缺血缺氧,进而引发患者休克的过程,病情严重可致患者死亡[1]。体液复苏是临床治疗重症感染性休克患者的重要手段,但临床研究发现,体液复苏并非改善重症感染性休克患者预后的保护因素。超声引导下的体液复苏是通过容量监测的方法对体液复苏提供指导的过程[2-3]。目前临床对于超声引导下的体液复苏治疗重症感染性休克的机制尚未完全明确,基于此,本研究探讨了超声指导下液体复苏对重症感染性休克患者免疫功能的影响,现作如下报道。
1 资料与方法
1.1 一般资料 选取怀集县人民医院2019年1月至2020年2月收治的50例重症感染性休克患者,按照随机数字表法分为对照组(25例)和观察组(25例)。对照组患者男性14例,女性11例;年龄31~57岁,平均(45.73±4.27)岁;入院时间 1~5 d,平均(3.26±0.51) d;原发性感染部位:肺8例,颅脑7例,腹部10例。观察组患者男性15例,女性10例;年龄32~58岁,平均(46.21±4.27)岁;入院时间 1~5 d,平均(3.28±0.61) d;原发性感染部位:肺6例,颅脑8例,腹部11例。两组患者一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。诊断标准:参照《医院感染诊断标准(试行)》[4]中关于感染性休克的诊断标准。纳入标准:①符合上述诊断标准者;②无肺结核、病毒性肝炎等感染性疾病者;③临床资料完整者等。排除标准:①合并其他感染性疾病者;②合并免疫系统缺陷疾病者;③合并恶性肿瘤者等。患者或家属签署知情同意书,本研究经院内医学伦理委员会审核批准。
1.2 方法 两组患者采用心电图监测患者生命体征,清理气道,吸氧、必要时机械通气;给予抗感染、营养支持、多脏器保护等治疗措施;给予循环支持,维持患者平均动脉压在65 mm Hg(1 mm Hg = 0.133 kPa)。对照组患者采用常规体液进行治疗,主要根据生命体征、中心静脉压变化、尿量及直腿抬高试验或快速补液试验等情况指导液体复苏。观察组患者采用超声指导下液体复苏进行治疗,根据彩色多普勒超声监测进行液体复苏,调整补液速度、液体量。两组患者均治疗72 h。
1.3 观察指标 ①微循环情况。分别于治疗前后采用血液流变仪对两组患者总血管密度、微循环血流指数、灌注血管比例进行测定。②免疫功能指标。分别于治疗前后抽取两组患者清晨静脉血5 mL,其中1 mL静脉血采用流式细胞仪检测外周血CD4+百分比、CD8+百分比水平;另外4 mL以3 000 r/min的转速离心10 min后,取血清,采用酶联免疫吸附试验法检测免疫球蛋白G(IgG)水平。③炎性因子水平,包括血清白介素-6(IL-6)、白介素-10(IL-10)、肿瘤坏死因子-α(TNF-α)。血样采集及血清制备、检测方法同②。
1.4 统计学方法 应用SPSS 22.0统计软件分析数据,计量资料以(±s)表示,采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 微循环 与治疗前比,治疗后两组患者微循环血流指数、灌注血管比例及观察组总血管密度均显著升高,且观察组显著高于对照组,差异均有统计学意义(均P<0.05),见表 1。
表1 两组患者微循环比较(±s)
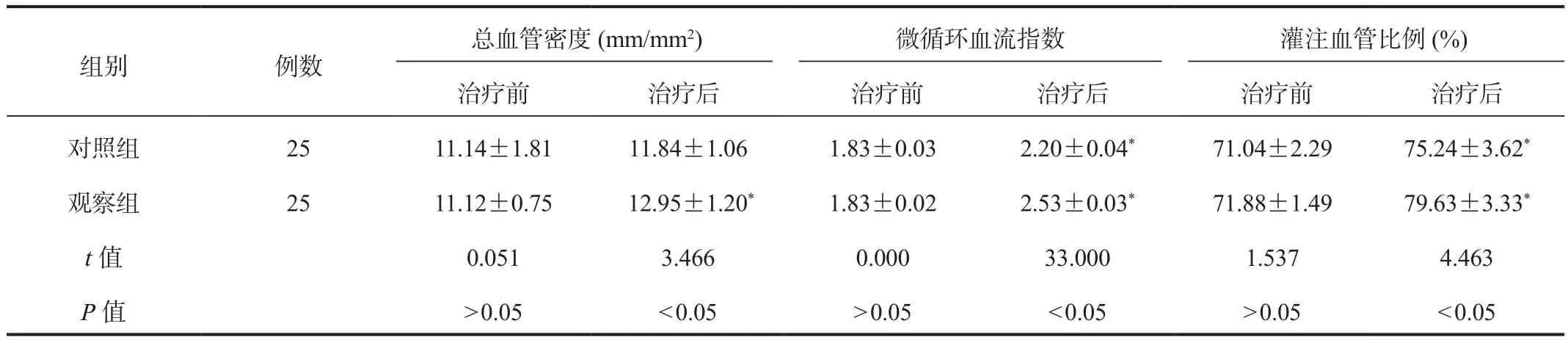
表1 两组患者微循环比较(±s)
注:与治疗前比,*P<0.05。
组别 例数总血管密度(mm/mm2) 微循环血流指数 灌注血管比例(%)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 25 11.14±1.81 11.84±1.06 1.83±0.03 2.20±0.04* 71.04±2.29 75.24±3.62*观察组 25 11.12±0.75 12.95±1.20* 1.83±0.02 2.53±0.03* 71.88±1.49 79.63±3.33*t值 0.051 3.466 0.000 33.000 1.537 4.463 P值>0.05<0.05>0.05<0.05>0.05<0.05
2.2 免疫功能 与治疗前比,治疗后两组患者CD4+百分比及IgG水平均显著升高,且观察组CD4+百分比显著高于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者免疫功能比较(±s)

表2 两组患者免疫功能比较(±s)
注:与治疗前比,*P<0.05。IgG:免疫球蛋白G。
组别 例数CD4+(%) CD8+(%) IgG(g/L)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 25 25.82±4.04 38.26±7.60* 26.81±5.33 26.33±5.36 6.03±0.82 8.50±1.39*观察组 25 26.13±4.26 43.01±7.22* 26.16±5.81 26.56±5.03 5.96±0.93 8.99±1.47*t值 0.264 2.266 0.412 0.156 0.282 1.211 P值>0.05<0.05>0.05>0.05>0.05>0.05
2.3 炎性因子 与治疗前比,治疗后两组患者血清IL-6、IL-10、TNF-α水平均显著降低,且观察组显著低于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者炎性因子比较(±s, pg/L)
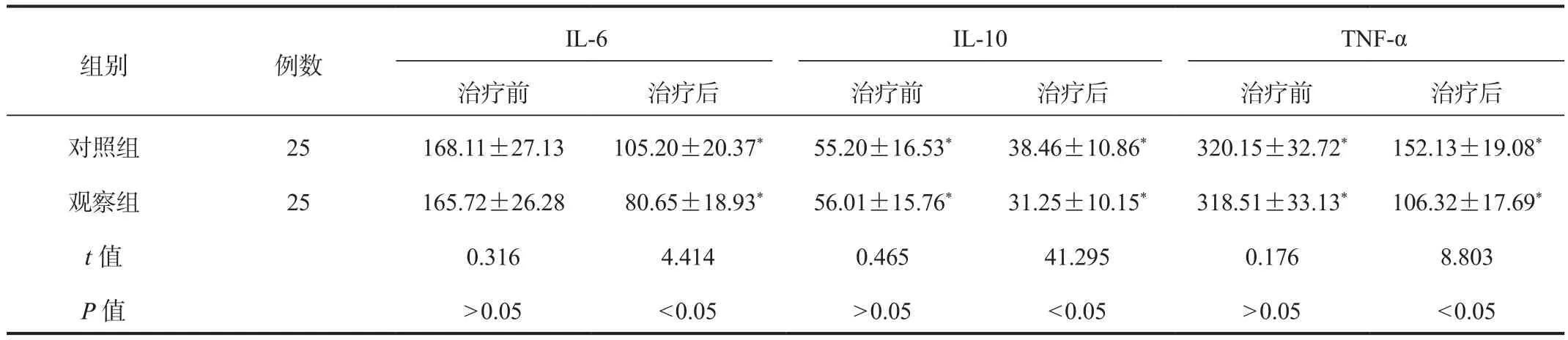
表3 两组患者炎性因子比较(±s, pg/L)
注:与治疗前比,*P<0.05。IL-6:白介素-6;IL-10:白介素-10;TNF-α:肿瘤坏死因子-α。
组别 例数IL-6 IL-10 TNF-α治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 25 168.11±27.13 105.20±20.37* 55.20±16.53* 38.46±10.86* 320.15±32.72* 152.13±19.08*观察组 25 165.72±26.28 80.65±18.93* 56.01±15.76* 31.25±10.15* 318.51±33.13* 106.32±17.69*t值 0.316 4.414 0.465 41.295 0.176 8.803 P值>0.05<0.05>0.05<0.05>0.05<0.05
3 讨论
感染性休克主要的病理机制为全身炎症因子呈“瀑布样”释放,其引发的多器官功能衰竭综合征是导致患者死亡的重要原因,临床研究统计发现,全球每年新发感染病例超过100万例,其中感染致死率高达28%~50%[5]。感染性休克的主要特征是由感染引起外周血管阻力改变和血管通透性增加导致血管内容量丢失引起的相对有效容量不足和绝对有效容量不足,因此通过改善患者组织灌注和促进有效容量的恢复以改善患者微循环是治疗重症感染性休克的关键[6]。本研究结果显示,治疗72 h后,观察组患者总血管密度、微循环血流指数、灌注血管比例均显著高于对照组,说明超声引导下的体液复苏可有效改善患者微循环。超声引导下的体液复苏可通过对患者基础生命体征进行监测进而判断机体血液灌流情况,精准、有效地指导液体复苏,确保组织器官灌注,并避免过多液体补充,降低心脏负担[7]。
患者发生感染后血液中的大量细菌会诱导机体产生大量的炎症因子,造成患者机体免疫功能失调,而过度的炎症反应和免疫功能失调是导致患者发生感染性休克的重要原因。本研究结果显示,观察组患者CD4+百分比显著高于对照组,血清IL-6、IL-10、TNF-α水平均显著低于对照组,说明超声引导下的体液复苏可有效抑制感染性休克患者机体炎症反应,调节机体免疫功能。超声引导下的体液复苏可避免血管过度收缩,降低炎性因子的释放,进而调节机体免疫细胞功能,抑制机体炎症反应,改善患者免疫功能[8]。既往研究结果也显示,超声引导下的体液复苏可有效降低脓毒症患者炎性介质的释放,同时调节免疫基因的表达和T淋巴细胞亚群水平[9]。
综上,超声引导下的体液复苏可有效调节重症感染性休克患者机体微循环,抑制炎症反应,改善免疫功能,值得在临床推广。
