白头翁汤联合透灸对湿热型溃疡性结肠炎患者炎症细胞因子和免疫功能的影响*
2021-06-21范普雨王宁
范普雨,王宁
1.河南中医药大学第三附属医院,河南 郑州450008;2.河南省洛阳正骨医院/河南省骨科医院,河南 郑州450000
溃疡性结肠炎(ulcerative colitis,UC)是结肠的一种慢性特发性炎症性肠病,在不同程度上引起从直肠到近端结肠的连续黏膜炎症,最常见的是30~40岁的成年人,其主要特点是反复发作和腹痛[1]。近年来,UC患病率逐渐升高[2-3],到2025年,全球患病人数将达到3 000万人[4]。UC的发病机制虽然仍未完全确定,但它是多因素的,涉及遗传易感性、上皮屏障缺陷、免疫反应失调和环境因素等[5]。当前UC的治疗方法包括5-氨基水杨酸药物,类固醇、免疫抑制剂和介入疗法,严重者可能需要进行结肠手术治疗。长期使用免疫抑制和抗炎药有增加恶性肿瘤的风险,其他疗法也存在不良反应较多、容易复发的缺点[6]。白头翁汤清热燥湿、开壅调达,治疗UC疗效显著。本研究将其和透灸法联合应用,艾以温通、助药祛邪,相辅相成,内外同治,在提高临床疗效和患者机体免疫功能方面优势明显,现报道如下。
1 资料与方法
1.1 一般资料选择2018年9月至2019年12月在河南中医药大学第三附属医院治疗的80例UC患者,中医辨证为大肠湿热证,按随机数字表法随机分为对照组和观察组,每组各40例。对照组男20例,女20例;年龄25~62(41.55±5.56)岁;病程1~10(4.32±1.03)年。对照组男20例,女20例;年龄24~64(42.38±4.15)岁;病程1~10(4.67±1.15)年。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准根据2012年《炎症性肠病诊断与治疗的共识意见》[7]和2017年制定的《溃疡性结肠炎中医诊疗专家共识意见》[8]中的UC诊断标准,临床表现为反复发作的腹泻、腹痛、里急后重、肛门灼热、脓血便等;结肠镜检查,病变从直肠开始呈弥漫性、连续性分布。中医辨证为大肠湿热证,舌质红、苔黄腻,脉滑数。
1.3 病例纳入标准(自拟)①满足UC的诊断标准;②符合中医诊断大肠湿热证辨证分型;③年龄为20~60岁;④签署知情同意书,服从研究人员安排。
1.4 病例排除标准(自拟)①不符合上述诊断标准和纳入标准者;②严重的心、脑、肾、肺、血液等疾病者;③妊娠期及哺乳期妇女;④精神疾病患者;⑤不能耐受本研究中药物或对其过敏者。
1.5 治疗方法两组患者均给予饮食指导、戒烟酒、营养支持等常规治疗。对照组给予美沙拉嗪肠溶片(葵花药业集团佳木斯鹿灵制药有限公司),口服剂量1.0 g,每日3次。观察组给予白头翁汤加透灸治疗。白头翁汤方剂组成:白头翁15 g,黄连6 g,黄柏12 g,秦皮12 g。以上中药来源于本院药房,每天1剂,加水煎至300 mL,早晚分两次服。透灸治疗:患者取仰卧位,将2根艾条(南阳市卧龙汉医艾绒厂,5年艾)分成等分8段,均匀放入艾灸箱中,然后将艾灸箱(专利号:ZL 201120504994.2)放在患者腹部施灸,在艾灸箱上盖上棉布,以烟雾不能直接逸出为准;在施灸过程中,注意调整艾箱盖子开口,以使艾条不熄灭或不致烫伤皮肤;艾灸时间40~45 min,灸至局部皮肤潮红、汗出为度,每日1次。两组治疗1周为1个疗程,治疗4个疗程后进行评价。
1.6 观察指标①中医证候积分:根据《中药新药临床研究指导原则》[9],对患者治疗前后中医证候总积分及腹痛、腹泻、腹胀、里急后重、脓血便、纳呆、乏力症状进行评价。②Mayo评分:根据《炎症性肠病诊断与治疗的共识意见》中的改良Mayo评分[10]:由临床观察人员对排便次数、便血情况、内镜检查结果进行总体评分,0分为正常或无活动性病变,1分为轻度病变,2分为中度病变,3分为重度病变,分值越高表明症状越严重。③实验室指标检测:治疗前后采集两组患者静脉血,采用酶联免疫吸附法检测两组患者血清中的白细胞介素-6(interleukin-6,IL-6)、IL-8、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)表达水平,采用流式细胞仪检测两组患者CD3+、CD4+、CD8+、CD4+/CD8+T淋巴细胞亚群水平(仪器:美国贝克曼库尔特有限公司,型号:CytoFLEX)。
1.7 临床疗效判定标准显效:患者临床症状基本消失,每日大便次数≤2次,结肠镜检查黏膜恢复正常;有效:患者临床各症状显著改善,且每日大便次数为2~4次,结肠镜检查黏膜有轻度炎症;无效:患者症状未见明显改善或恶化,结肠镜检查黏膜无改善[9]。
有效率=(显效+有效)/n×100%
1.8 统计学方法采用SPSS 20.0统计学软件,计数资料采用χ2检验;计量资料以均数±标准差(±s)表示,符合正态分布的,组间比较以独立t检验,组内比较以配对t检验;不符合正态分布及等级计数资料采用秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较对照组有效率为71.11%,观察组有效率为93.33%,两组比较,差异有统计学意义(P<0.05),见表1。
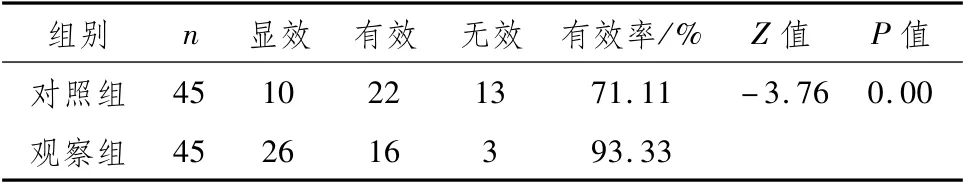
表1 两组患者临床疗效比较 例
2.2 两组患者治疗前后中医证候积分比较治疗后,两组患者中医证候积分显著下降,且观察组低于对照组,差异均有统计学意义(P<0.05),见表2。
2.3 两组患者治疗前后Mayo评分比较治疗后,两组患者Mayo评分显著下降,且观察组低于对照组,差异均有统计学意义(P<0.05),见表3。
表2 两组患者治疗前后中医证候积分比较 (±s,分)
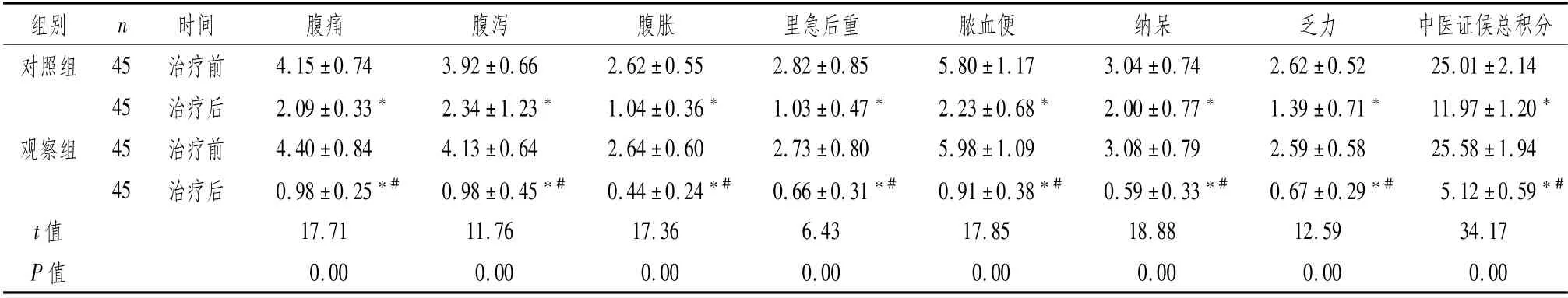
表2 两组患者治疗前后中医证候积分比较 (±s,分)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05
时间 腹痛 腹泻 腹胀 里急后重 脓血便 纳呆 乏力 中医证候总积分对照组 45治疗前 4.15±0.74 3.92±0.66 2.62±0.55 2.82±0.85 5.8组别 n 0±1.17 3.04±0.74 2.62±0.52 25.01±2.14 45治疗后 2.09±0.33* 2.34±1.23* 1.04±0.36* 1.03±0.47* 2.23±0.68* 2.00±0.77* 1.39±0.71* 11.97±1.20*观察组 45治疗前 4.40±0.84 4.13±0.64 2.64±0.60 2.73±0.80 5.98±1.09 3.08±0.79 2.59±0.58 25.58±1.94 45治疗后 0.98±0.25*# 0.98±0.45*# 0.44±0.24*# 0.66±0.31*# 0.91±0.38*# 0.59±0.33*# 0.67±0.29*# 5.12±0.59*#t值 17.71 11.76 17.36 6.43 17.85 18.88 12.59 34.17 P值0.00 0.00 0.00 0.00 0.00 0.00 0.00 0.00
表3 两组患者治疗前后Mayo评分比较 (±s,分)
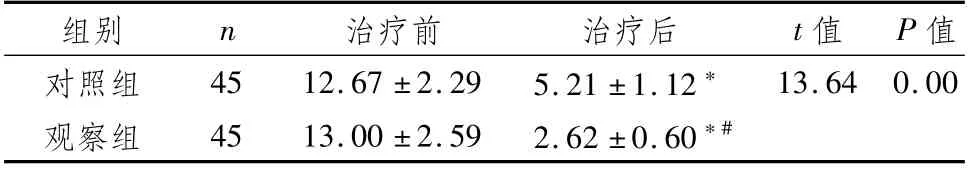
表3 两组患者治疗前后Mayo评分比较 (±s,分)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05
组别 n 治疗前 治疗后 t值 P值对照组 45 12.67±2.29 5.21±1.12*13.64 0.00观察组 45 13.00±2.59 2.62±0.60*#
2.4 两组患者治疗前后炎症因子水平比较治疗后,两组患者IL-6、IL-8、TNF-α水平均显著下降,且观察组以上指标显著低于对照组,差异均有统计学意义(P<0.05),见表4。
表4 两组患者治疗前后炎症因子水平比较 (±s,ng·L-1)
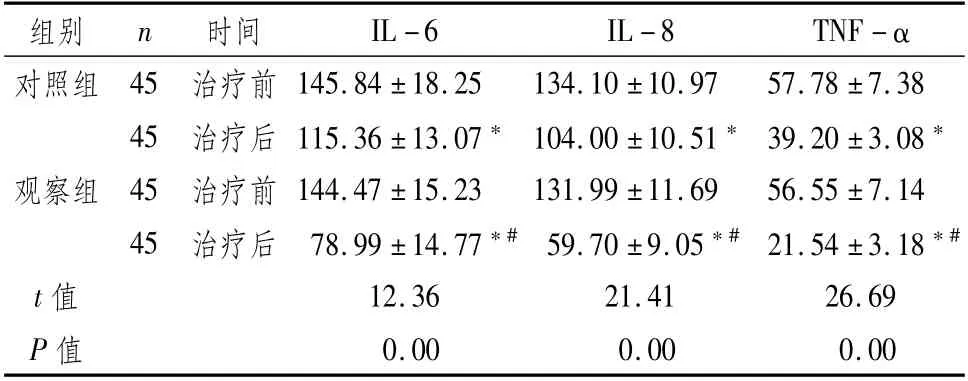
表4 两组患者治疗前后炎症因子水平比较 (±s,ng·L-1)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05
组别 n 时间 IL-6 IL-8 TNF-α对照组 45治疗前145.84±18.25 134.10±10.97 57.78±7.38 45治疗后115.36±13.07*104.00±10.51*39.20±3.08*观察组45治疗前144.47±15.23 131.99±11.69 56.55±7.14 45治疗后78.99±14.77*#59.70±9.05*#21.54±3.18*#t值 12.36 21.41 26.69 P值0.00 0.00 0.00
2.5 两组患者治疗前后T淋巴细胞亚群水平比较
治疗后,两组患者CD3+、CD8+水平均显著下降,CD4+、CD4+/CD8+水平显著升高;观察组CD3+、CD8+水平均显著低于对照组,CD4+、CD4+/CD8+水平显著高于对照组,差异均有统计学意义(P<0.05),见表5。
表5 两组患者治疗前后T淋巴细胞亚群水平比较 (±s)
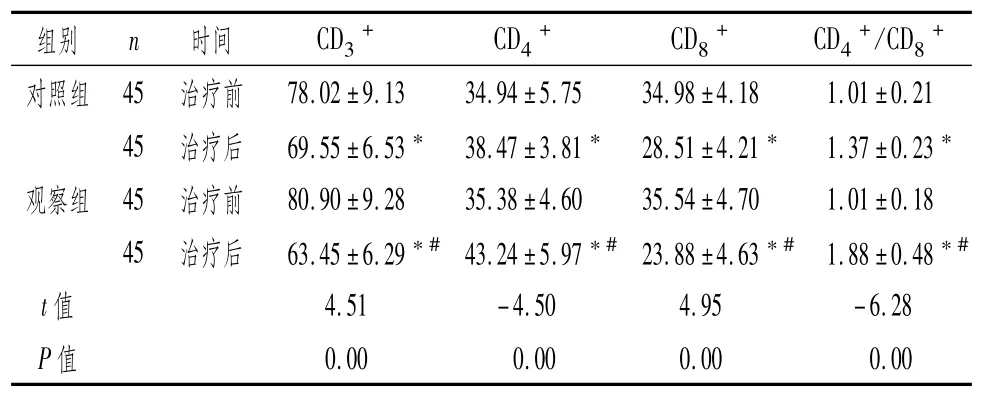
表5 两组患者治疗前后T淋巴细胞亚群水平比较 (±s)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05
组别 n 时间 CD3+ CD4+ CD8+ CD4+/CD8+78.02±9.13 34.94±5.75 34.98±4.18 1.01±0.21 45治疗后 69.55±6.53* 38.47±3.81* 28.51±4.21* 1.37±0.23*观察组 45治疗前 80.90±9.28 35.38±4.60 35.54±4.70 1.01±0.18 45治疗后 63.45±6.29*#43.24±5.97*#23.88±4.63*#1.88±0.48*t值 4.51-4.50 4.95-6.28 P值对照组 45 治疗前0.00 0.00 0.00 0.00
3 讨论
UC是特发性复发性炎症,免疫异常是UC发病的最终环节。UC黏膜屏障功能缺陷可导致对肠腔抗原的过度反应性免疫反应,并导致黏膜稳态丧失,肠免疫系统障碍,肠道炎症过程逐级放大,最后造成组织损伤,肠壁内过度免疫激活,释放一系列的细胞因子和炎症介质,如TNF-α、IL-1、IL-6、IL-8、IL-9、IL-13和IL-33等[11-13]。TNF-α作为机体炎症反应和免疫反应应答的重要因子,可上调趋化因子IL-8的表达。IL-8可进一步通过对中性粒细胞的趋化作用,导致肠组织内各种炎症细胞浸润[14]。IL-6通过影响细胞黏附分子表达,导致机体内环境紊乱,诱发肠道菌群失调,增加肠上皮细胞通透性,从而加重肠道炎症[15]。T淋巴细胞是重要的适应性免疫应答细胞,是免疫反应中抗原递呈的核心环节,CD4+T和CD8+T比值是反映T淋巴细胞功能状态的重要指标。UC患者的外周血中CD3+、CD4+、CD8+均较低,尤以CD8+降低最为明显。当机体受到异己抗原攻击时,细胞亚群中某一亚群功能增强,另一亚群功能减弱引起亚群间比例紊乱,患者免疫功能下降,调节紊乱。这也是UC患者病情反复或迁延不愈的原因,检测淋巴细胞亚群,可以反映肠黏膜免疫屏障的受损程度以及机体免疫紊乱情况[16-17]。
UC属中医“久痢”“肠澼”等病范畴,病位在肠,病机多为湿热蕴肠、气血不调。本研究中白头翁汤联合透灸可改善UC患者中医各项症状积分、Mayo评分、炎症因子水平,提高患者免疫功能,临床疗效显著。白头翁汤方中白头翁、黄连、秦皮归大肠经,能清肠热、祛肠毒、除肠湿;黄柏清热燥湿,兼具收涩止血。四药合用,共奏清热解毒燥湿、凉血止痢之功[18]。研究表明,白头翁汤具有抗菌、抗炎、抗氧化、修复溃疡、促进肠道黏膜修复、调节免疫功能及抑制肠管运动等作用[19]。研究表明,艾灸通过施灸穴位、部位和中枢响应,通过下丘脑-垂体-肾上腺轴提高肾上腺素皮质激素的水平,调节炎性细胞因子的合成及免疫应答,实现抗炎途径[20]。研究中采用的透灸法是河南中医药大学高希言教授在古代医家重灸理论的基础上,并结合多年临床用灸经验,摸索、总结出的一种行之有效的施灸方法,施灸时要求灸量足、灸时长、灸感强,达到透、通、达的效果。《医宗金鉴》云:“凡灸诸病,火足气到,始能求愈。”透灸法要求灸热、灸感透及组织深部,使局部、全身经络气血通畅,达到增加局部、全身气血代谢,提高免疫、消除炎症的作用[21]。
综上,白头翁汤联合透灸法治疗湿热型溃疡性结肠炎疗效显著,可有效缓解患者各项症状,减轻肠道炎症反应,提高机体免疫功能。
