新冠肺炎患者总病程及影响因素分析 *
2021-06-18郑珊珊蔡珍梅杜先智
贾 平,高 税,刘 平,郑珊珊,蔡珍梅,杜先智
(1.重庆市长寿区人民医院呼吸与危重症医学科 401220;2.重庆医科大学附属第二医院呼吸与危重症医学科,重庆 400010)
新冠肺炎在2020年2月11日被世界卫生组织(WHO)命名为COVID-19[1],其病程可分为三阶段:发病1~3 d为第一阶段,此时患者为疾病早期,通过胸部CT可发现细微病变;发病4~14d为第二阶段,此时患者为疾病进展期,患者咳嗽、呼吸困难等症状加重,胸部CT出现渗出性病变且病变范围扩大;发病14~21 d为第三阶段,此时患者为恢复期,症状开始减轻,体温逐渐恢复正常[2]。由于患者体质不同,病程也不尽相似,因此对患者病程中的危险因素应重点研究。本研究对收治的70例普通型COVID-19患者临床资料进行分析,探究影响总病程的因素,对于患者预后判断、协助诊疗、评估医疗负荷、合理利用医疗资源等具有现实意义。
1 资料与方法
1.1一般资料 收集2020年1-3月收治的70例COVID-19确诊患者,通过电子病历系统进行回顾性分析,均符合COVID-19的诊断标准。70例患者均在精心照料下治愈出院,无死亡病例。本研究仅收集电子病历系统中的资料,且COVID-19患者均集中隔离治疗,特殊情况,无需知情同意。受试者个人数据仅用于此次研究,不会泄露患者隐私。
1.2方法
1.2.1治疗方法 回顾性分析70例确诊为COVID-19患者电子病历系统中的资料,统计患者病程中的影响因素,调查分10个项目,包括:(1)患者的一般资料包括性别、年龄等;(2)患者从感染住院到发病时间、住院时间、发病前2周内是否规范使用抗病毒药物治疗及治疗种类、病程中最低淋巴细胞计数、最高C反应蛋白(CRP)水平、病程中核酸检测阳性的次数、是否合并其他基础疾病等进行数据分析。
1.2.2观察指标 (1)记录患者的一般资料,包括性别、年龄等。(2)统计COVID-19患者的危险因素,包括感染住院到发病时间、住院时间、发病前两周内使用抗病毒药物、最低淋巴细胞计数、最高CRP水平、病程中核酸检测阳性、患其他基础疾病等。(3)统计影响患者总病程的10个单因素,调查因素包括性别、年龄、感染住院到发病时间、住院时间、发病前2周内是否规范使用抗病毒药物治疗及治疗种类、病程中最低淋巴细胞计数、最高CRP、病程中核酸检测阳性的次数、是否合并其他基础疾病等。(4)统计影响患者总病程的多因素,调查因素包括感染住院到发病时间、2周内使用抗病毒药物、最低淋巴细胞计数、CRP最高指标、核酸检测阳性等。
1.3统计学处理 使用SPSS22.0统计学软件对患者数据进行分析,计数资料以率或构成比表示,使用χ2进行检验,采用logistic回归模型对影响因素进行判断,将性别、年龄、感染住院到发病时间、住院时间、病程中最低淋巴细胞计数、最高CRP、病程中核酸检测阳性的次数等定量资料代入,发病前2周内是否规范使用抗病毒药物治疗及治疗种类、是否合并其他基础疾病等定性资料有无分别赋值0、1,患病病程大于50、>40~50、30~40 d、<20 d分别赋值为0、1、2、3进行计算。因变量患者病情加重赋值为0,患者病情减轻赋值为1。将电子档资料收集为自变量,患者病程中病情加重为因变量,进行非条件二元logistic回归模型进行分析,将最大迭代次数设定为50。P<0.05表示差异有统计学意义。
2 结 果
2.1患者一般资料比较 70例患者中男29例,女41例;年龄27~80岁,70~80岁患者占比最大,平均年龄为(53.74±4.83)岁。
2.270例患者风险因素统计分析 患者从感染住院到发病时间、发病前2周内是否规范使用抗病毒药物治疗及治疗种类、病程中最低淋巴细胞计数、最高CRP、病程中核酸检测阳性的次数、是否合并其他基础疾病统计,见表1。
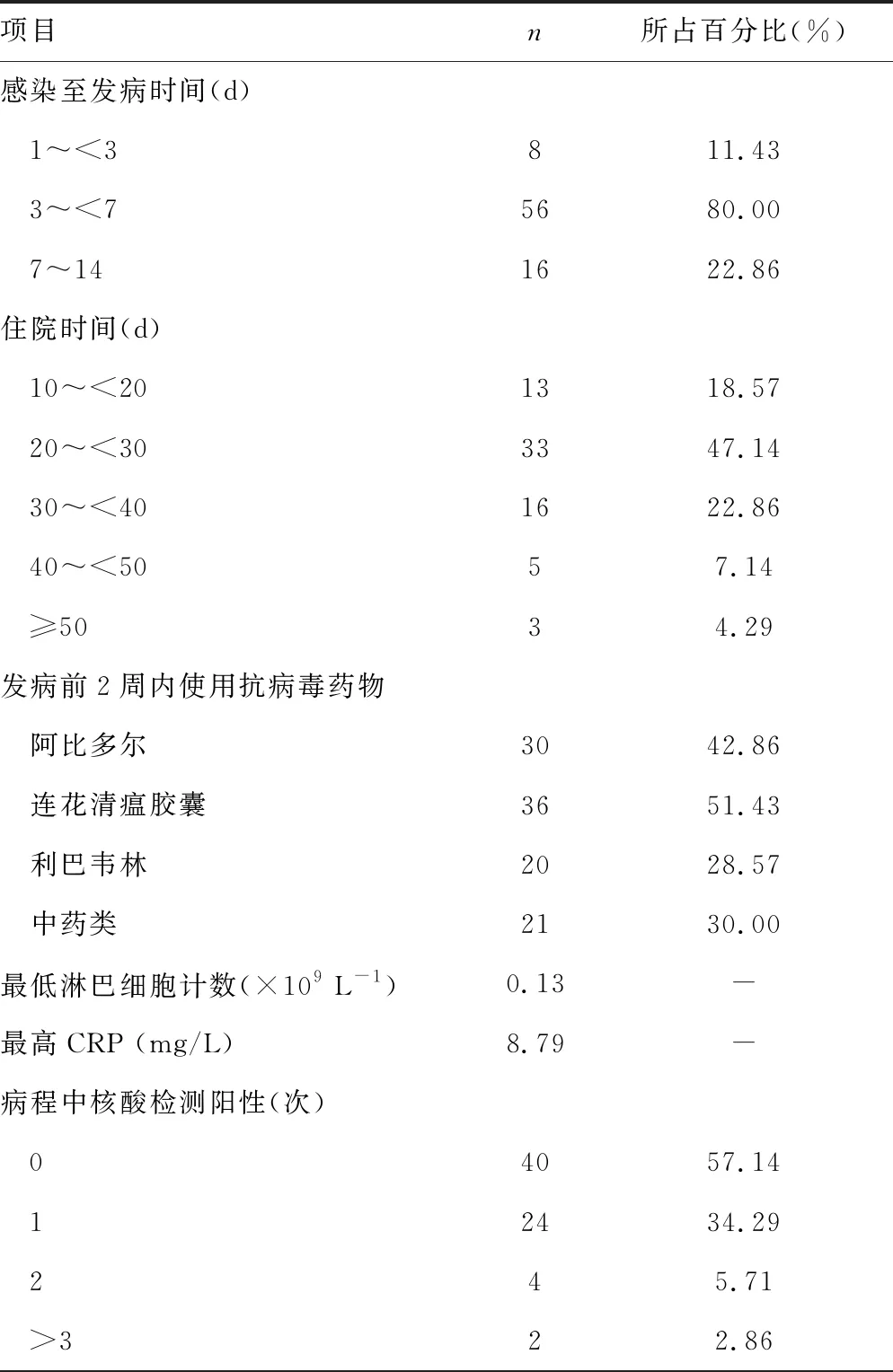
表1 70例患者风险因素统计分析
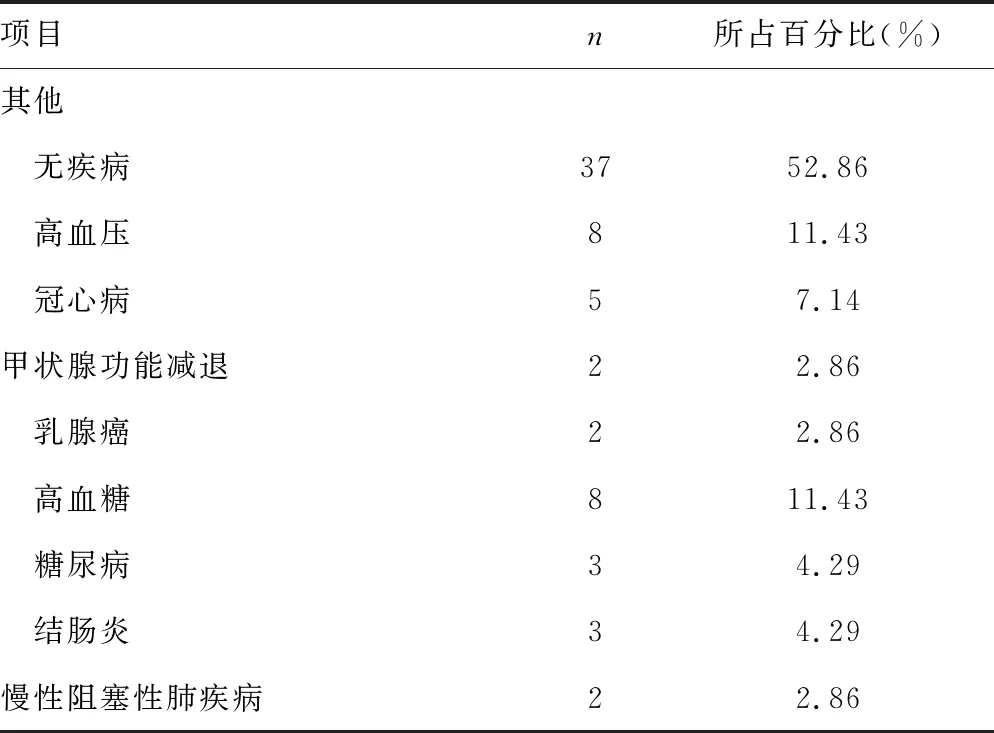
续表1 70例患者风险因素统计分析
2.3单因素回归模型分析 患者从感染住院到发病时间、发病前2周内是否规范使用抗病毒药物治疗及治疗种类、病程中最低淋巴细胞计数、最高CRP、病程中核酸检测阳性的次数、是否合并其他基础疾病为COVID-19患者病情发展的危险因素(OR=1.000,P<0.05)。见表2。

表2 单因素logistic回归模型
2.4多因素logistic回归模型 患者多因素回归模型显示出,患者从感染住院到发病时间越短,患者患病严重程度越高(OR=1.141,P=0.007);患者发病前2周内规范使用抗病毒药物治疗越多,患者病程中病情越轻(OR=0.991,P<0.001);患者病程中最低淋巴细胞计数越低,患者病情越严重(OR=0.062,P<0.001);患者病程中CRP水平越高,患者病情越严重(OR=0.266,P<0.001);患者病程中核酸检测阳性的次数越多,患者病程越严重(OR=1.135,P=0.005)。见表3。

表3 多因素logistic回归模型
3 讨 论
COVID-19患者刚发病时会出现持续高热,也有部分患者一直为中低热,症状不重。有研究显示,患者在发病前1周症状相对较轻,1周后病情可能会加重,多为病程第9天到第12天,部分患者病情加重后会快速恶化[3]。专家根据对SARS、甲型H1N1流感、重症流感肺炎的诊治经验指出,许多患者感染新冠病毒后会诱发全身炎症反应,并造成病理损伤。本研究也收集了患者的血炎症因子[如白细胞介素-6(IL-6)],但普遍无明显升高,对于判断普通型患者的病程及预后无明显帮助。
COVID-19患者可发生于任何年龄,从新生儿至90岁高龄者均可受到病毒感染,本研究尚未观察到性别和年龄对总病程的影响有统计学差异。国家卫生健康委指出,COVID-19潜伏期多数为3~7 d,一般不超过14 d[4]。本研究显示患者从感染到发病的时间长短为病程影响因素,多数患者3~7 d出现症状,早发型患者多临床症状相对较重,住院时间长;迟发型患者临床症状相对较轻,住院时间短。目前尚未证实对COVID-19有特效的药物,但若在发病前2周内使用抗病毒药物如利巴韦林、阿比多尔等,部分患者可有效缩短总病程。另有研究报道,三药联合治疗可能会比两药联合更能缩短住院时间[5],但应注意多药联合的不良反应,这一点与指南推荐不相符。有研究指出,淋巴细胞减少可作为判断新冠病毒严重程度和预后的指标。WANG等[6]研究人员分析得到死亡和重症病例患者血液中淋巴细胞百分比与健康人大不相同。在COVID-19病情发展过程中,患者淋巴细胞数量逐渐降低;病情好转时,患者淋巴细胞数量逐渐上升到正常水平。金爱华等[7]研究结果显示,患者发病10~12 d,普通患者的淋巴细胞百分比可能仍大于20%,重症病例低于这一数值。重症病例在发病17~19 d仅高于5%,死亡病例低于5%。提示COVID-19患者血液淋巴细胞与疾病进展呈高度负相关。CRP通常为炎症标志物,可反映病情变化,对预后判断有很好的价值[8]。病毒性肺炎患者治疗前后的血液 CRP检测有明显变化,随着病情加重,患者CRP水平上升,本研究中最高CRP为87.9 mg/L;随着病情减轻,逐渐恢复至正常水平,对患者入院期间最高CRP水平进行监测,有助于病程判断和预后评估。COVID-19患者出院标准包括连续2次核酸检测阴性、体温恢复正常 3 d以上、呼吸道症状明显好转、肺部影像学显示炎症明显吸收[4]。核酸检测阳性可能提示疾病仍处于活动期,多次阳性者往往住院时间长;但采样部位及手法的不同、检测方法的敏感性、病毒变异或核酸片段残留等均可能影响阳性率。在临床治疗中,大多老年患者患有合并症,如高血压、糖尿病、冠心病等。有研究结果显示,慢性阻塞性肺疾病、高血压、糖尿病、恶性肿瘤等合并症的COVID-19患者比没有合并症的入住ICU、死亡风险增高[9]。因此,临床医师在接诊患者时,需仔细采集患者病史以适当分诊,对存在多种基础疾病的COVID-19患者予以足够重视,并及时治疗其他基础疾病。本研究收集的病例中存在各种基础疾病的比例,但基础疾病的严重程度均不高,尚未观察到影响病程的显著统计学差异,故尚不能肯定这一因素对普通型COVID-19患者总病程的影响程度。
COVID-19患者轻型和普通型占比80%以上,其中住院患者又以普通型为主。本研究对70例普通型患者资料进行回顾性分析,能较好代表多数患者的特征。普通型住院患者总病程受较多因素影响,相对重型和危重型而言,血气分析、炎症因子、TBNK细胞计数、心肌酶谱、肝肾功等检验结果在普通型患者中较少存在明显异常。从本研究可以看出,患者从感染至发病的时间、发病前2周内是否规范使用抗病毒药物治疗及治疗种类、病程中最低淋巴细胞计数、最高CRP、病程中核酸检测阳性的次数对总病程影响较大,而患者年龄、性别、是否具有基础疾病等或不构成影响普通型患者总病程长短的主要因素,可为临床诊疗提供参考。不仅如此,我国医保政策明确规定,对确诊COVID-19的患者实行免费救治。了解普通型患者的总病程长短及其影响因素,对于评估医疗负荷、合理利用医疗资源,也具有现实意义。
