临床指标在小细胞肺癌合并低钠血症患者中的临床意义
2021-06-18荆扬飞李建强翟晋芳
荆扬飞,李建强,翟晋芳
(1山西医科大学第二临床医学院呼吸与危重症医学科,太原 030000;2山西医科大学第二医院呼吸与危重症医学科;3山西省肿瘤医院呼吸一科;*通讯作者,E-mail:liqhx@sina.com)
肺癌是全世界发病率第1位的恶性肿瘤,是导致男性死亡第1位的恶性肿瘤,女性死亡风险仅次于乳腺癌,位于女性恶性肿瘤的第2位[1]。在原发性肺癌患者中,13%-20%是小细胞肺癌(small cell lung cancer,SCLC),其生物学特征是高度恶性,近期放化疗敏感性高,但远期容易出现局部复发和远处转移,同时治疗中易产生多药耐药,其疾病控制时间和长期生存期短[2-5]。低钠血症(hyponatremia)是肺癌患者最常见的电解质紊乱,特别是SCLC[6]。国外研究者Hansen等[4]回顾性统计了453例患者资料,研究了低钠血症在SCLC中的发生及其对预后的影响,结果发现低钠血症是一个与不良预后相关的重要预后因素,特别是在前两个化疗周期内未能正常化患者中。Berardi等[7]首次研究了低钠血症正常化对一线治疗的晚期非小细胞肺癌患者预后的影响,发现一线治疗期间的钠正常化是一线治疗晚期肺癌患者总生存时间(overall survival,OS)和无进展生存时间(progression-free survival,PFS)的独立预后因素。不同研究[8-11]显示神经元特异性烯醇化酶(neuron specific enolase,NSE)、胃泌素释放肽前体(progenitor of gastrin releasing peptide,Pro GRP)、中性粒细胞百分比(neutrophilic granulocyte percentage,NEUT%)、血红蛋白(hemoglobin,Hb)、碱性磷酸酶(alkaline phosphatase,ALP)、肌酐(creatinine,Cr)、尿酸(uric acid,UA)、L-γ谷氨酰转肽酶(gamma-glutamyl transpeptidase,GGT)、天冬氨酸氨基转移酶(aspartic transaminase,AST)、有无胸腔积液等方面与SCLC患者预后相关。但不同的研究报道,SCLC患者低钠血症的发生率为16.5%-44%[12]。SCLC较易发生低钠血症,目前国内外均较少有研究钠正常化对SCLC预后的影响,且临床指标与SCLC合并低钠血症的预后仍存在广泛争议。本研究以国内SCLC患者为研究人群,探讨经过一线化疗两周期钠纠正组与钠未纠正组在不同临床生化指标之间的异同,以寻求在低钠血症症状不明显的情况下,通过临床生化指标来识别低钠血症,尽早干预,进而改善SCLC患者预后。
1 资料与方法
1.1 研究对象
选取2015年1月至2019年1月山西省肿瘤医院经病理确诊的SCLC患者500例为研究对象,随访至2020年1月,获得完整随访者465例,另有35例由于缺乏完整的数据而被排除。根据山西省肿瘤医院血清钠参考值范围137-157 mmol/L,按基线血清钠值分为低钠组(<137 mmol/L)(n=232)和对照组(≥137 mmol/L)(n=233),根据病程中最低血钠值分成血钠正常组(≥137 mmol/L)(n=181)、轻度低钠组(137-130 mmol/L)(n=113)、中度低钠组(130-120 mmol/L)(n=80)、重度低钠组(≤120 mmol/L)(n=91)四个亚组,465例SCLC患者经过以依托泊苷联合铂类化疗为标准治疗方案的一线化疗,以化疗一周期后为起点至疾病进展为结束时间,反复统计此时间段之间的血清钠值,以>3次反复出现血清钠值<137 mmol/L为钠未纠正组的纳入标准,把465例SCLC患者再分为钠纠正组(≥137 mmol/L)(n=77)及钠未纠正组(<137 mmol/L)(n=388)两个亚组。
纳入标准:①病理诊断明确;②无法手术或拒绝手术治疗;③ECOG PS评分为0-3分;④临床资料完整。排除标准:①失访;②有长期胃肠功能障碍,除肺癌原发疾病之外心、肝、肾引发的抗利尿激素水平紊乱的疾病;③排除因钠摄入不足导致的短暂的低钠血症者。
本研究已经过山西医科大学第二医院伦理委员会批准[批件号:(2020)YX第(118)号]。且入组患者均知情同意。
1.2 研究方法
分别采集患者第一次入院时及化疗过程中的静脉血,使用奥林巴斯5800生化仪检测血清钠水平及其他临床生化指标。收集患者的性别、年龄、有无吸烟、BMI、癌胚抗原(carcinoembryonic antigen,CEA)、NSE、Pro GRP、NEUT%、Hb、ALP、Cr、UA、GGT、AST、TNM分期、血小板、丙氨酸氨基转移酶(alanine transaminase,ALT)、乳酸脱氢酶(lactic dehydrogenase,LDH)、血清白蛋白(serum albumin,ALB)、碱性磷酸酶(alkaline phosphatase,ALP)、远处转移、有无胸腔积液、有无放射治疗等临床资料,对统计数据进行统计分析。
1.3 统计学方法

2 结果
2.1 各分组的基本资料与临床指标比较
低钠组与对照组、低钠血症各严重程度组(正常、轻、中、重四个亚组)、钠纠正组与未纠正组在样本量、年龄、BMI、是否吸烟等指标方面的差异无统计学意义(P>0.05);低钠组在NSE、Pro GRP、NEUT%、Hb、AST、GGT、ALP、Cr、UA、有无胸腔积液方面均高于单纯SCLC组,差异有统计学意义(P<0.05,见表1)。
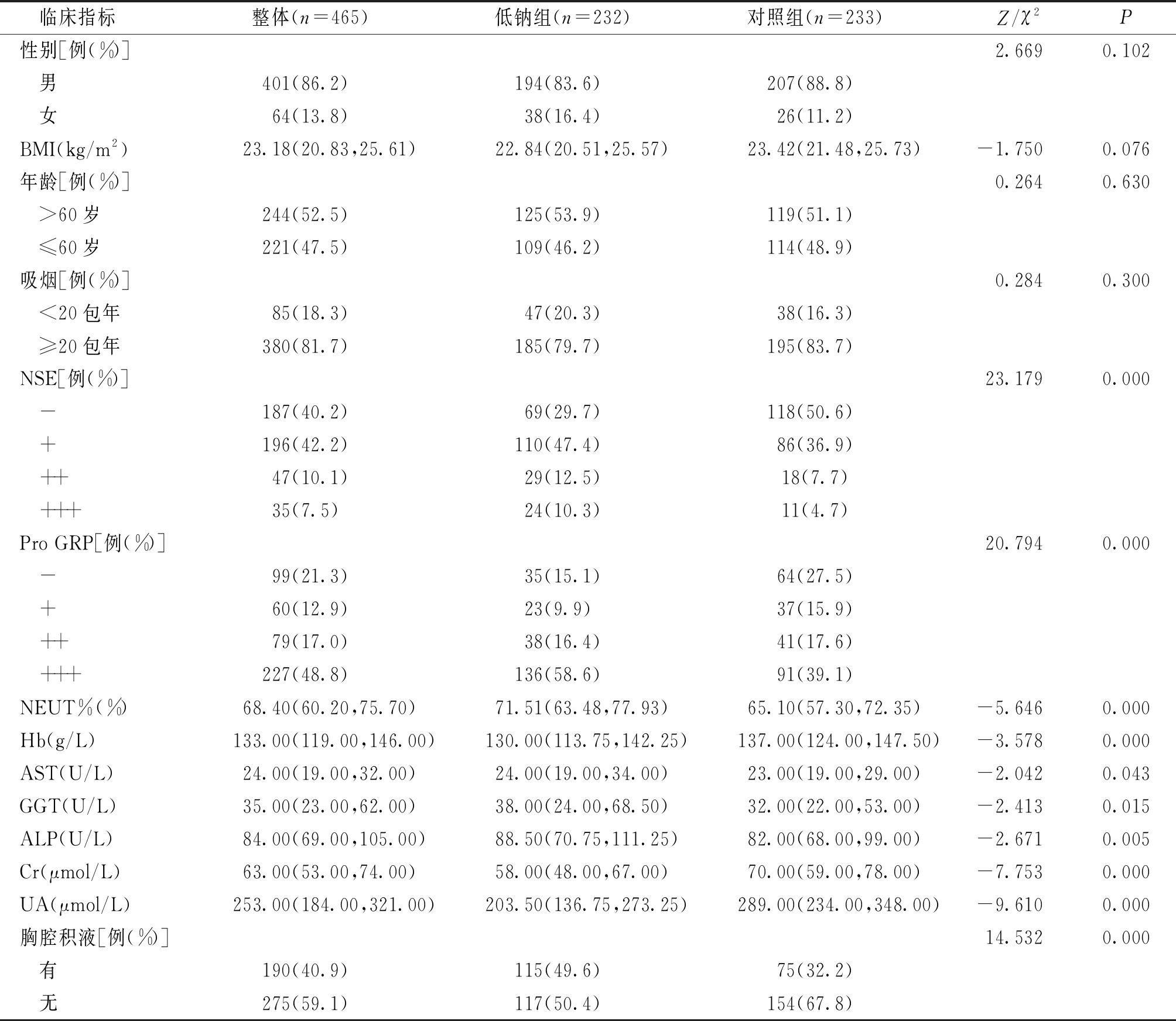
表1 低钠组与对照组一般情况和临床指标比较
低钠血症各严重程度组(正常、轻、中、重四个亚组)间性别、是否吸烟、NSE、Pro GRP、NEUT%、Hb、LDH、Cr、UA、有无胸腔积液比较,差异有统计学意义(P<0.05,见表2)。
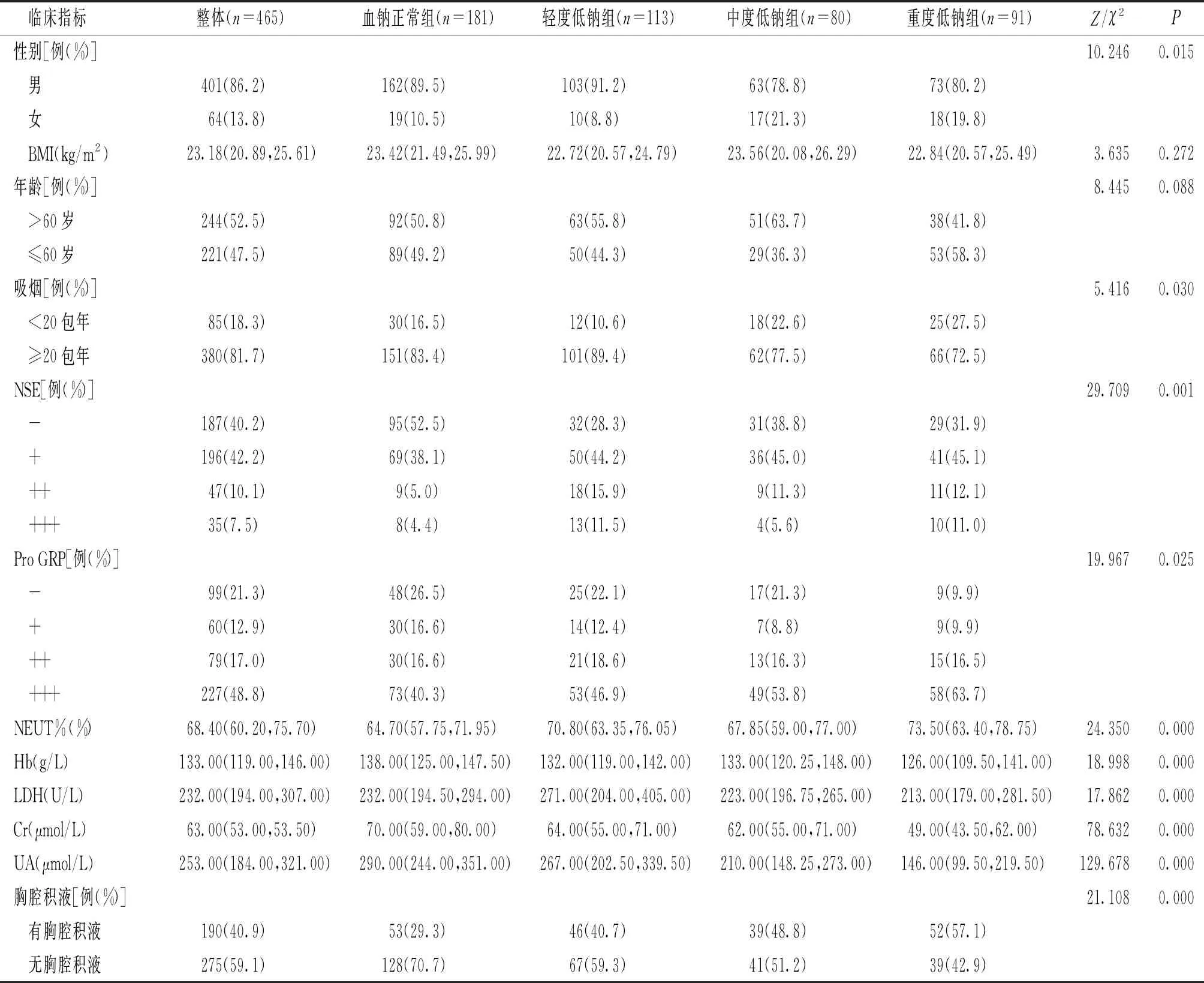
表2 四组患者基本资料及临床指标的比较
一线化疗后钠纠正组与钠未纠正组间NEUT%、Cr、UA比较,差异有统计学意义(P<0.05,见表3)。
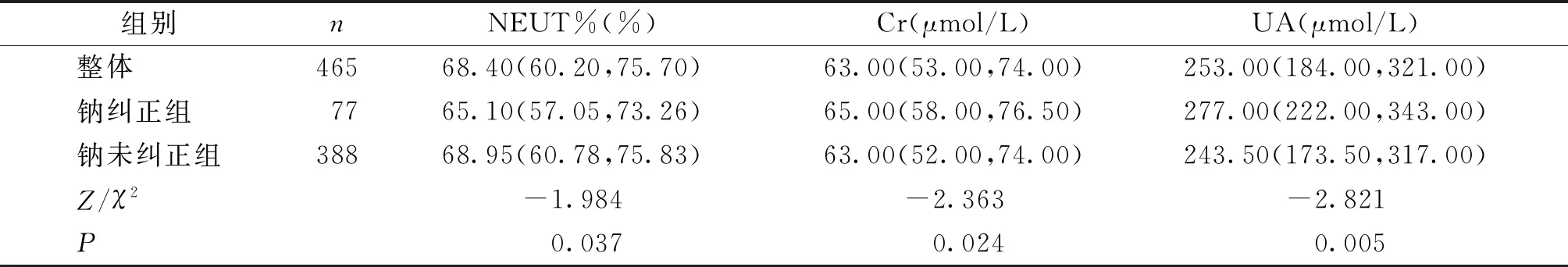
表3 一线化疗后钠纠正组与钠未纠正组间临床指标的比较
2.2 二元Logistic回归分析SCLC合并低钠血症的影响因素
用二元Logistic回归分析各指标与SCLC合并低钠血症的相关关系,结果显示,NSE、NEUT%、ALT、AST、LDH、UA、胸腔积液是SCLC合并低钠血症的独立影响因素(见表4)。

表4 各临床指标与SCLC合并低钠血症的Logistic回归分析
3 讨论
SCLC因其高发病率和高死亡率备受关注[2]。低钠血症是SCLC最常见的副肿瘤综合征之一,有不同文献数据支持低钠血症是SCLC的独立预后因素,Bremnes等[13]的研究表明,年龄、分期、性别、体力状态评分、高NSE水平、高LDH水平、低ALB、低Hb值、高PLT计数、ALT升高、胸腔积液等因素均与SCLC的预后相关;Wheatley-Price等[14]报道,年龄<65岁、KPS评分低、贫血、PLT升高及肝转移为影响SCLC患者预后的不良因素;Castillo等[15]多因素分析显示:LDH水平、分期、体力状态和性别为影响预后的不良因子。本研究对临床资料与SCLC有无合并低钠血症进行数据分析,在一般资料无差异的基础上,NSE、Pro GRP、NEUT%、Hb、LDH、Cr、UA、有无胸腔积液方面在SCLC有无合并低钠组间差异有统计学意义,回归分析显示NSE、NEUT%、ALT、AST、LDH、UA、胸腔积液是SCLC合并低钠血症的独立影响因素,与上述研究类似。
SCLC是一种合成和分泌抗利尿激素及类似物的神经内分泌癌,1/3以抗利尿激素分泌异常综合征为主,2/3的发病机制仍需探索[16,17]。临床表现为顽固性稀释性低钠血症[18]。NSE、Pro GRP、NEUT%、Hb、ALP、Cr、UA、GGT、AST等临床指标的升高可能与其合成和分泌抗利尿激素及类似物有关,同时这些临床指标的升高可表现为SCLC合并持续的顽固性低钠血症、不良预后发生,本实验进一步对低钠血症各严重程度组(正常、轻、中、重四个亚组)临床指标进行分析,发现正常、轻、中、重度低钠组之间NSE、Pro GRP、NEUT%、Hb、LDH、Cr、UA、有无胸腔积液差异均有统计学意义(P<0.05),临床指标的差异不仅在低钠组与对照组存在,而且在顽固性低钠血症的不同严重程度组间也存在显著差异,本研究发现,治疗后钠纠正组与钠未纠正组NEUT%、Cr、UA比较,差异均有统计学意义(P<0.05)。Fiordoliva等[19]发现通过液体限制、等渗盐水、高渗盐水(3%NaCl生理盐水)、盐片、去甲丙咪嗪、锂盐、袢利尿剂、尿素片、托伐普坦及针对各临床指标的异常进行对症处理,在恢复血清钠值同时可以改善患者预后,刘诗昂[20]研究结果发现:SCLC患者中血钠水平与骨转移、NSE水平、血清ALB、Hb具有相关性,而与性别、年龄、分期、有无神经系统症状、化疗疗效、不良反应、转移灶数量、脑转移、肝转移、肾上腺转移和中性粒细胞比例无关。本研究结果与刘诗昂结果中关于NSE、ALB、Hb部分类似,与关于性别、年龄及NEUT%的研究结果不同。
该研究从SCLC合并低钠血症临床指标角度进行相关性分析,目前机制研究热点集中于抗利尿激素和心房钠尿肽异位分泌引发抗利尿激素分泌异常综合征与脑盐消耗综合征[21],结合其发病机制还需对1/3的抗利尿激素分泌异常综合征之外2/3的机制进行探索,从基础理论上来支持临床数据分析的结果,同时可从本实验研究结果的角度来促进基础理论的探索,从而推进副肿瘤综合征的研究。
观察临床资料,总结SCLC合并低钠血症的临床特点,及时针对临床并发症进行处理,做到早发现、早诊断、早治疗,从临床实践角度和并发症角度做到及时处理从而改善患者预后。
综上所述,NSE、NEUT%、ALT、AST、LDH、UA、胸腔积液是SCLC合并低钠血症患者的独立影响因素,为SCLC合并低钠血症的预后提供参考指标。但本研究样本量较小,可能存在偏倚,后续将进一步扩大样本量证实。
