阴道超声对卵巢癌淋巴结转移的诊断效能分析
2021-06-17陈少瑜江岸云林泽玲
陈少瑜 江岸云 林泽玲
(揭阳市人民医院超声科 揭阳 522000)
卵巢癌是卵巢肿瘤的一种恶性肿瘤,是指生长在卵巢上的恶性肿瘤,其中90%~95%为卵巢原发性癌,另外5%~10%为其它部位原发的癌转移到卵巢[1]。由于卵巢癌早期缺少症状,即使有症状也不特异,筛查的作用又有限,因此早期诊断比较困难,就诊时60%~70%已为晚期,而晚期病例又疗效不佳。因此,虽然卵巢癌的发病率低于宫颈癌和子宫内膜癌居妇科恶性肿瘤的第3位,但死亡率却超过宫颈癌及子宫内膜癌之和,高居妇科癌症首位,是严重威胁妇女健康的最大疾患[2~3]。淋巴结转移是卵巢癌转移的主要途径之一,是影响预后的重要因素。而卵巢癌患者一旦出现淋巴结转移的症状,就说明患者的病理已不容乐观,淋巴结转移直接影响患者的预后治疗等[4~5],因此对于患者淋巴结转移的诊断是非常重要的。由于淋巴结转移的部位非常隐蔽,无法通过肉眼直接诊断,因此需要采用影像学进行诊断。对于卵巢癌患者的淋巴结诊断的影像检查手段中,CT以及MRI都能对卵巢癌的发生部位、淋巴结转移位置做出较为正确的诊断,但是CT和MRI相对来说比较昂贵,且对患者有一定的辐射[6]。而阴道彩色超声检查能够根据肿瘤内血管数量、血流速度、肿瘤内血管阻力等参数对卵巢癌淋巴转移进行鉴别。因此本研究就阴道超声对卵巢癌淋巴结转移的诊断效能进行分析,报告如下。
1 资料与方法
1.1 患者一般资料
采用随机抽样法选取2017年6月~2020年6月期间在我院住院的86例卵巢癌患者作为研究对象,患者年龄49~75岁,平均年龄(62.15±15.36)岁,病程3个月~4年,平均病程(2.12±0.63)年;体重45~70 kg,平均体重(55.73±3.45)kg。
1.2 纳入标准和排除标准
纳入标准:(1)所有患者经病理检查确诊为卵巢癌;(2)所有患者临床资料和随访资料均完整。排除标准:(1)合并主要器官功能不全者;(2)合并有恶性肿瘤患者;(3)精神病史;(4)存在超声检查禁忌症患者;(5)妊娠和哺乳期妇女。
1.3 治疗方法
使用Philips iu22彩色多普勒超声诊断仪,探头频率为5~9MHz。患者膀胱排空,仰卧呈截石位,屏住呼吸,避孕套防护探头,进入阴道3~4cm,调整探头位置以清楚显示病灶部位。在彩色多普勒模式下观察病灶内部和周边血流信号状况,寻找血流最丰富的切面进行血流分型。以正确的方式寻找淋巴结转移,详细记录淋巴结转移部位、大小与数量等。
1.4 观察指标
(1)彩色多普勒超声血流分级标准:I型:病灶内部及周边未见血流;II型:少数星点状血流信号或l条小血管;Ⅲ型:2~3条血管,环绕或伸入病灶内部;IV型:4条或以上血管延伸至病灶内,交织成血管网,血流丰富。(2)病灶形态:记录常规超声对病灶大小、形态、包膜外侵及中心坏死显示情况。(3)淋巴结转移标准:以圆形或类圆形结节灶为标准,单个淋巴结最小径≥1.0cm判断为淋巴结转移。(4)全部患者的超声检查、记录及诊断均由影像科两位副主任及其以上级别职称医师进行判定,图像信息储存在Philips公司超声存储系统中。同时超声结果与手术病理结果进行比较,进一步评价经阴道彩超诊断的临床价值作用。灵敏度=真阳性人数/(真阳性人数+假阴性人数)×100%;特异度=真阴性人数/(真阴性人数+假阳性人数)×100%。
1.5 统计学方法
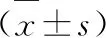
2 结果
2.1 阴道超声诊断卵巢癌淋巴结转移结果
阳性有55例,阴性有31例;实际阳性有56例,阴性30例;阴道超声诊断卵巢癌淋巴结转移共误诊1例,漏诊2例,见表1。阴道超声诊断卵巢癌淋巴结转移结果灵敏度为96.43%(54/56),特异度为96.67%(29/30),阳性预测值为98.18%(54/55),阴性预测值为93.55%(29/31),见表1。
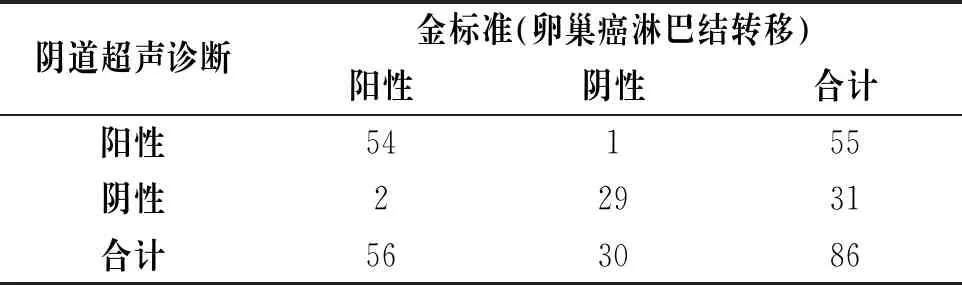
表1 阴道超声诊断卵巢癌淋巴结转移结果
2.2 阴道超声诊断卵巢癌淋巴结转移与金标准比较
阴道超声诊断卵巢癌淋巴结转移准确率为96.51%(83/86),误诊率为3.33%(1/30),漏诊率为3.57%(2/56)。阴道超声诊断卵巢癌淋巴结转移的准确率、误诊率和漏诊率与金标准无明显差异(P>0.05),见表2。

表2 阴道超声诊断卵巢癌淋巴结转移准确率、误诊率和漏诊率[n(%)]
2.3 卵巢癌淋巴结转移的阴道超声影像学特征比较
存在淋巴结转移的卵巢癌患者病灶形状多为圆形,且多有包膜外侵和中心坏死,并且存在淋巴结转移的卵巢癌患者病灶大小显著高于没有淋巴结转移的卵巢癌患者.差异有统计学意义(P<0.05),见表3。
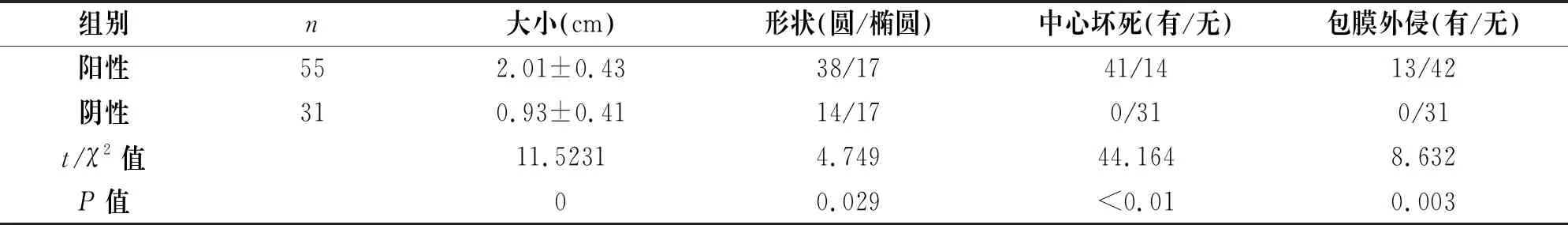
表3 卵巢癌淋巴结转移的阴道超声影像学特征比较
3 讨论
卵巢是女性的生殖腺,卵巢位于女性子宫的两侧,可以分泌卵子、雌激素和孕激素,当患者的输卵管或者卵巢细胞生长不受控制时,就会形成癌症[7]。卵巢癌是女性癌症发病率中仅次于宫颈癌和子宫体癌的疾病,且死亡率较高。卵巢癌早期一般无明显症状,患者一般早期也并不重视,所有大部分患者来就医时已是晚期,因此卵巢癌患者死亡率一直较高[8]。
早期的卵巢癌存活率较高,但是晚期的卵巢癌存活率相对较低。这主要是由于卵巢癌易发生转移,而卵巢癌一旦发生转移,在进行手术便难以彻底清除病灶,极易导致复发[9]。有研究认为,淋巴结转移是影响卵巢癌患者生存的重要原因,淋巴结是否转移对于卵巢癌患者的预后有非常重要的意义[10],因此对于卵巢癌患者的淋巴结转移的诊断就显得尤为重要。在影像学诊断方法中,CT成像技术简单,信息丰富,但有一定的辐射性。而MRI价格昂贵,应用受限。随着超声技术的不断进步,超声诊断可清晰显示各脏器及其周围器官的不同断面像,且图像接近真实解剖结构,富于实体感,其可根据所测卵巢的大小、形态、血流和血管分布早期发现卵巢癌[11~12]。在本研究中,86例患者采用超声诊断为淋巴结转移阳性的有55例,诊断为阴性的有31例。对其阴阳性的影像学特征比较发现,淋巴结转移为阳性的患者病灶形状多为圆形,且多有中心坏死和包膜外侵,同时阳性患者的病灶大小显著大于阴性患者,表明伴有淋巴结转移的卵巢癌患者影像学检查有较为明显的特征,通过不同的病灶特征可以较为准确的判断患者是否有淋巴结转移,有利于超声检查诊断淋巴结转移。
卵巢癌是死亡率非常高的癌症,卵巢癌晚期淋巴结转移率很高,而有淋巴结转移的患者死亡率比没有淋巴结转移的患者高的多。虽然淋巴结转移多发生在卵巢癌晚期,但是早期卵巢癌患者也有可能有淋巴结转移,并且由于癌症早期的淋巴结转移体积小,常规检查难以查出,因此漏诊率较高[13]。而彩超可以显示大角度的血管内血流情况,对于淋巴结转移的诊断率也较高[14];且经阴道彩超可以使探头直接接近卵巢,因此对于卵巢癌淋巴结转移的检出率更高[15]。本研究结果中经阴道超声检出对于淋巴结转移的检测的准确率为96.51%,误诊率为3.33%,漏诊率为3.57%,且阴道超声诊断卵巢癌淋巴结转移结果灵敏度为96.43%(54/56),特异度为96.67%(29/30),阳性预测值为98.18%(54/55),阴性预测值为93.55%(29/31)。可见阴道超声诊断卵巢癌淋巴结转移的灵敏度和特异度较高,对于诊断卵巢癌淋巴结转移有较高的价值。
综上所述,使用阴道超声诊断卵巢癌淋巴结转移的准确率高,误诊漏诊率低,且阴道超声检测可以较好观察患者的病灶情况,有较高的诊断价值。
