罗哌卡因联合舒芬太尼腰硬联合麻醉用于剖宫产手术的效果
2021-06-17杨晓旭
杨晓旭
(天津市第二医院麻醉科,天津 300000)
剖宫产(caesarean section)是经腹切开子宫取出胎儿的手术,是解决难产和某些产科合并症,挽救产妇和围产儿生命的有效手段[1]。腰硬联合麻醉是产科常用的一种麻醉方法,具有起效迅速、肌松效果好、满足长时间手术需求等优点[2-4]。罗哌卡因是酰胺类局麻药,可以产生感觉与运动阻滞分离,但会出现起效慢和阻滞不全现象。为了弥补这一缺点,临床中常配伍阿片类镇痛药物混合使用,舒芬太尼具有起效迅速、镇痛强度高、代谢产物仍有镇痛作用等特点,是目前椎管内麻醉行剖宫产手术的常用药物[5]。本研究选取我院120 例符合手术指征拟行择期剖宫产手术的产妇临床资料,旨在探讨罗哌卡因复合舒芬太尼用于腰硬联合麻醉时蛛网膜下腔注药速度对血流动力学的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2019 年1 月1 日~11 月1 日天津市第二医院拟行择期剖宫产手术的产妇120 例作为研究对象,按随机数字表法分成A 组、B 组和C组,各40 例。三组年龄、身高、体质量、孕周、孕次比较,差异无统计学意义(P>0.05),具有可比性。本研究经我院伦理委员会审批通过,所有产妇及家属对本研究内容知情同意,且签署麻醉知情同意书。
表1 三组产妇一般资料比较()

表1 三组产妇一般资料比较()
1.2 纳入及排除标准
1.2.1 纳入标准 ①符合剖宫产手术指征[6];②单胎足月;③美国麻醉师协会(ASA)<Ⅱ级;④年龄<35 岁。
1.2.2 排除标准 ①有椎管内麻醉禁忌证[7];②合并急诊手术;③合并妊娠高血压、子娴、妊娠期糖尿病等。
1.3 麻醉方法 产妇入室后吸氧、监测生命体征,常规开放左前臂静脉,取左侧卧位,选择腰2~3 穿刺点,进针至硬膜外腔,刺入腰麻针,注入罗哌卡因(阿斯利康制药有限公司,国药准字号:H20140763,规格:10 ml∶100 mg)与舒芬太尼(湖北宜昌人福药业有限责任公司,国药准字号:H20054171,规格:1 ml∶50 μg)混合液,1%罗哌卡因(阿斯利康制药有限公司,国药准字号:H20140763,规格10 ml∶100 mg)1 ml+舒芬太尼(湖北宜昌人福药业有限责任公司,国药准字号:H20054171,规格:1 ml∶50 μg)4 μg+生理盐水(中国大冢制药有限公司,批号:8L86J4,规格:10 ml∶90 mg)稀释至5 ml,注射速度A 组1 ml/10 s、B 组1 ml/15 s、C 组1 ml/20 s,拔出腰麻针,置入硬膜外导管5 cm,固定导管后改成平卧,测平面达到手术需要后消毒铺巾,血压低于术前30%或收缩压小于90 mmHg 给予麻黄碱(辽宁沈阳第一制药厂,国药准字号:H21022412,规格:1 ml:30 mg)6 mg/次,心率低于60 次/min 给予阿托品(天津金耀药业有限公司,国药准字号:H12020382,规格:0.5 mg∶1 ml)0.3 mg/次支持治疗,平面未能达到手术要求者,硬膜外给2%利多卡因(山东华鲁制药有限公司,国药准字号:H37022147,规格:0.1 g∶5 ml)3 ml 试验量,5 min 确认硬膜外导管位置正确后追加罗哌卡因100 mg+利多卡因100 mg混合液3~5 ml/次,直到最高感觉阻滞平面达胸6 水平停止注药。
1.4 观察指标 ①比较三组麻醉前(T0)、麻醉后1 min(T1)、5 min(T2)、15 min(T3)各时刻平均动脉压(MAP)、心率(HR);②记录三组恶心呕吐、循环支持药物使用次数、需要硬膜外药物干预例数、麻醉后最高感觉阻滞平面例数(采用7G 粗针以针刺法测定麻醉后最高感觉阻滞平面,分别计数每组产妇最高感觉阻滞平面达胸2、胸4、胸6、胸8 的例数);③比较三组产妇新生儿出生后1、3 和5 min 时Apgar 评分。
1.5 统计学方法 采用SPSS 22.0 统计软件对数据进行处理,计量资料以()表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验。以P<0.05 表示差异有统计学意义。
2 结果
2.1 三组各时刻MAP、HR 比较 A 组麻醉后T1、T2、T3MAP、HR 低于T0时刻,且低于B 组、C 组,差异有统计学意义(P<0.05);而B 组、C 组各时刻MAP、HR 比较,差异无统计学意义(P>0.05),见表2、表3。
表2 三组各时刻MAP 比较(,mmHg)
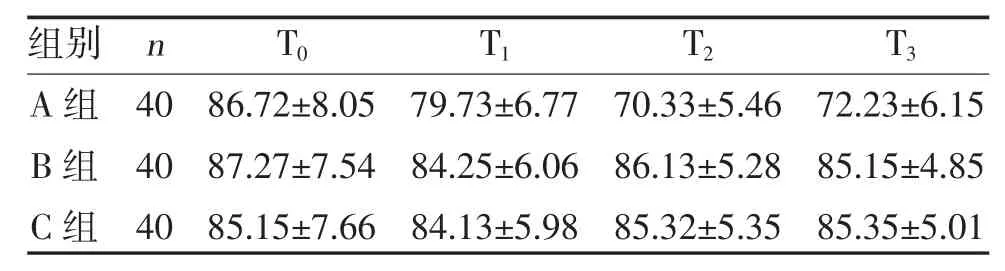
表2 三组各时刻MAP 比较(,mmHg)
表3 三组各时刻HR 比较(,次/min)
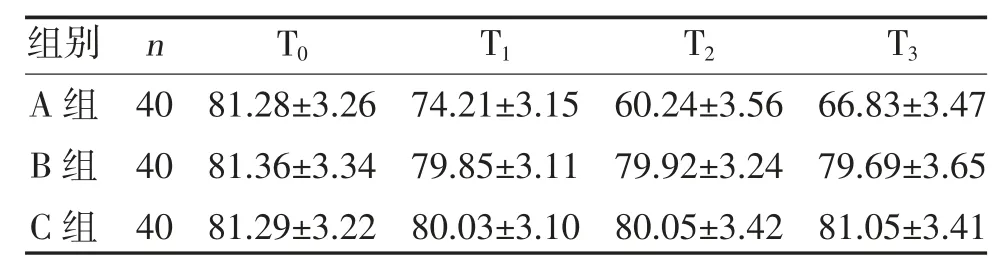
表3 三组各时刻HR 比较(,次/min)
2.2 三组恶心呕吐、需要硬膜外药物干预、循环支持药物使用次数、最高平面例数比较 A 组恶心呕吐次数、循环支持药物使用次数高于B 组、C 组,差异有统计学意义(P<0.05);B 组需要硬膜外药物干预例数低于A 组、C 组,差异有统计学意义(P<0.05);而A 组最高平面比例高于B 组、C 组,差异有统计学意义(P<0.05),见表4。
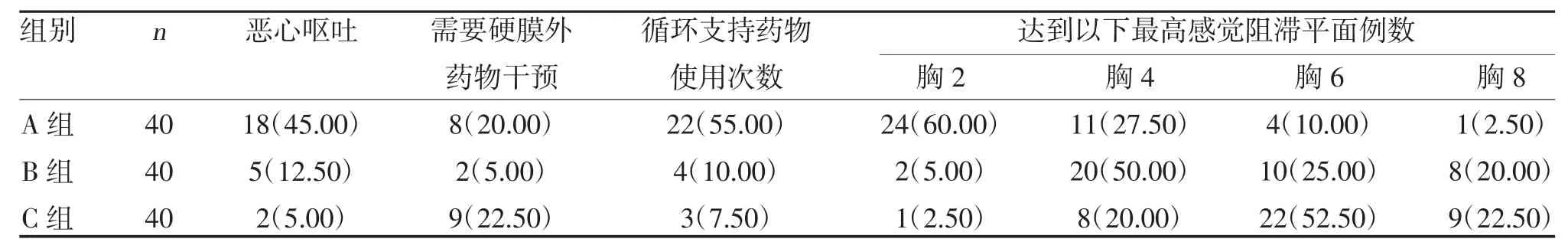
表4 三组恶心呕吐次数、需要硬膜外药物干预例数、循环支持药物使用次数、最高平面例数比较[n(%)]
2.3 三组产妇新生儿Apgar 评分比较 三组产妇新生儿出生后1、3、5 min 时Apgar 评分比较,差异无统计学意义(P>0.05),见表5。
表5 三组产妇新生儿Apgar 评分比较()

表5 三组产妇新生儿Apgar 评分比较()
3 讨论
剖宫产手术多采用椎管内麻醉,腰硬联合麻醉常用局麻药配伍阿片类药物使用,具有起效迅速、肌松效果好等优点[8]。产妇平卧后椎管内麻醉肌松效果加剧子宫压迫下腔静脉程度,使血液回流受阻,心排量下降,血压降低致使延髓呕吐中枢兴奋,出现恶心呕吐,严重者出现胎儿缺氧、新生儿Apgar 评分下降等不良反应[9]。罗哌卡因属于酰胺类局麻药,低浓度时具有运动感觉阻滞分离的特点,适合产科手术麻醉,但有时会出现阻滞不全和起效缓慢现象,常需伍用阿片类药物以达到起效迅速和阻滞全面的协同作用[10]。
目前多数研究关注罗哌卡因复合舒芬太尼的用药适合剂量[11],但是对蛛网膜下腔注药速度的研究甚少。本研究采用不同速度注入罗哌卡因与舒芬太尼混合液,结果发现A 组麻醉后T1、T2、T3MAP、HR低于T0时刻,且低于B 组、C 组,差异有统计学意义(P<0.05);而B 组、C 组各时刻MAP、HR 比较,差异无统计学意义(P>0.05),与尹翔宇等[12]研究结果一致,提示三组给药速度虽然均能达到所需平面,但是B 组1 ml/15 s、C 组1 ml/20 s 达到T2平面者少于A组1 ml/10 s,可能是A 组注射速度快造成药物在椎管内弥散范围广,更易到达脊髓高位,产生药理作用,而交感神经阻滞以后迷走神经兴奋,出现相应的血压下降和心率减慢,因此需要在积极补充容量的基础上,应用更多的麻黄碱和阿托品对抗心血管的抑制反应[13]。但麻黄碱等血管活性物质过多使用会加速胎儿代谢,对新生儿产生不利影响[14,15]。此外,A组恶心呕吐次数、循环支持药物使用次数高于B组、C 组,差异有统计学意义(P<0.05);B 组需要硬膜外药物干预例数低于A 组、C 组,差异有统计学意义(P<0.05);而A 组最高感觉阻滞平面比例高于B 组、C 组,差异有统计学意义(P<0.05),可能是由于A 组注药速度快,药液在椎管内上升快、平面高,但是总药量不变的情况下,脊髓单位面积与药物结合少,平面消退快,镇痛维持时间短,需要硬膜外追加药物来维持手术需要,而C 组注药速度慢,药液在椎管内上升慢,平面低,虽然能满足手术需要,但有时子宫牵拉等容易造成产妇不适,往往也需要额外补充硬膜外腔药物。三组产妇新生儿出生后1、3、5 min 时Apgar 评分比较,差异无统计学意义(P>0.05),可能是由于循环系统药物使用次数虽然不一,但是总剂量不大,液体补充及时等多种因素使得新生儿Apgar 评分无明显差异。
综上所述,罗哌卡因复合不同剂量的舒芬太尼腰硬联合麻醉用于剖宫产手术,蛛网膜下腔注药速度1 ml/15 s 时能够更好满足手术需求,同时循环系统稳定,不良反应少,需要硬膜外额外给药干预的少,母婴更安全。
