不同剂量右美托咪定对儿童颅脑术后苏醒期躁动的影响
2021-06-16马佳佳岳红丽王德祥韩如泉
马佳佳 岳红丽 王德祥 金 旭 韩如泉
(首都医科大学附属北京天坛医院麻醉科,北京 100070)
儿童开颅术后苏醒期躁动、血流动力学波动和呼吸道并发症等严重影响儿童苏醒质量,甚至出现继发性颅内出血、脑水肿等危及患者生命的情况。右美托咪定(dexmedetomidine, DEX)为高选择性α2肾上腺素能受体激动剂,具有剂量依赖性镇静、镇痛、抗焦虑作用,呼吸抑制少等特性,既往研究[1]表明右美托咪定能有效改善成人患者术后的苏醒质量,然而右美托咪定对于儿童颅脑手术苏醒期躁动的影响及其适宜剂量目前尚不明确。本研究旨在探讨不同剂量右美托咪定对改善儿童开颅术后苏醒躁动的有效性和适宜剂量,为患儿预后提供更良好的保护。
1 对象与方法
1.1 研究对象
本研究经首都医科大学附属北京天坛医院伦理委员会批准(KY2018-087-02),选取择期在首都医科大学附属北京天坛医院行颅脑手术的患儿120例。纳入标准:年龄3~14岁,美国麻醉医师学会(American Society of Anesthesiology, ASA)分级Ⅰ~Ⅱ级,患儿家属或法定监护人签署知情同意书。排除标准:上呼吸道感染,肝肾功能严重受损,合并先天性心脏病,神志不清和智力障碍等无法沟通。根据DEX使用剂量,采用随机数字表法分为4组:低剂量组、中剂量组、高剂量组、0.9%(质量分数)氯化钠注射液(以下简称生理盐水)对照组, 每组30例。
1.2 麻醉方法
入手术室后监测心电图(electrocardiogram,ECG)、无创血压和血氧饱和度,给予盐酸戊乙奎醚0.1 mg/kg,麻醉诱导采用舒芬太尼0.3~0.5 μg/kg,罗库溴铵0.6 mg/kg,丙泊酚2.0~2.5 mg/kg,当脑电双频指数(bispectral index, BIS)降至40~50时进行气管插管,行压力控制通气,气道峰压控制在10~18 cmH2O(1 cmH2O=0.098 kPa), 氧流量2 L/min, 吸呼比1∶1.5, 呼吸频率15~20次/min,维持呼气末二氧化碳分压在35~40 mmHg(1 mmHg=0.133 kPa)。行桡动脉穿刺置管连续监测平均动脉压(mean arterial pressure,MAP)。麻醉维持采用七氟醚的最低肺泡有效浓度(minimum alveolar concentration,MAC)是 0.8~1 MAC和瑞芬太尼浓度为0.1~0.2 μg·kg-1·min-1。在预期手术结束前根据随机分组结果,DEX组负荷量0.5 μg/kg于15 min输注完毕,然后分别以0.4、0.6、和0.8 μg·kg-1·h-1持续输注1 h,对照组患者输注生理盐水。根据MAP、心率(heart rate,HR)和BIS值变化(维持于40~60)调节麻醉药物浓度。术毕前 30 min 给予舒芬太尼0.2 μg/kg。手术结束即刻停用所有药物,待患儿自主呼吸平稳,吸入空气3 min后脉搏血氧饱和度(saturation of pulse oxygen,SPO2)维持95%以上时拔除气管导管,进入麻醉后恢复室观察。
1.3 观察指标
1.3.1 结局
主要结局指标:麻醉恢复期躁动发生率。次要结局指标:麻醉恢复期镇静评分;停药后呼吸恢复时间、苏醒时间以及拔管时间;基线值(T0)、拔管前(T1)、拔管后1 min(T2)、3 min(T3)和5 min(T4)的MAP和HR;拔管期呛咳发生率、呛咳评分、拔管后低氧血症、呼吸道梗阻和屏气的发生率等。
1.3.2 评分标准
1.3.2.1 躁动评分[2]
1分:平静睡眠;2分:清醒,平静;3分:易怒,易激惹,哭喊;4分:难以安慰,无法控制的哭喊;5分:无法安静,迷惑,瞻妄。≥4分为阳性入选。
1.3.2.2 呛咳评分[3]
1级:无呛咳,呼吸均匀;2级:单独一声呛咳;3级:呛咳持续时间<15 s;4级:呛咳持续达到或>15 s。其中1~2级视为呛咳控制满意,3~4级视为控制不佳。
1.3.2.3 镇静评分[4]
1分:患儿清醒、焦虑而躁动不安;2分:患儿配合,有定向力、安静;3分:患儿嗜睡,对指令有反应;4分:患儿嗜睡,对轻叩眉间或大声听觉刺激反应敏捷;5分:患儿嗜睡,对轻叩眉间或大声听觉刺激反应迟钝;6分:患儿嗜睡,无任何反应。其中2~4分镇静满意,5~6分镇静过度。
1.4 统计学方法
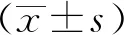
2 结果
2.1 4组患儿基线资料比较
对照组和高剂量组分别有2例患儿因上呼吸道感染排除在外,最终共有116例患儿纳入统计学分析。4组患儿年龄、身高、性别、体质量、手术时间、麻醉时间、药物输注时间等差异均无统计学意义,详见表1。

表1 4组患儿基线资料比较
2.2 4组患儿血流动力学指标比较
低剂量组、中剂量组、高剂量组患儿拔管期的MAP和HR低于对照组,差异有统计学意义(P<0.01),详见表2。

表2 4组患儿血流动力学指标比较
2.3 4组患儿苏醒指标比较
中剂量组和高剂量组躁动发生率均显著低于对照组,差异有统计学意义(17%,11%vs64%,P<0.01),躁动与右美托咪定用药剂量之间存在线性关系(P<0.01);低剂量组和对照组躁动发生率差异无统计学意义。
与对照组相比,低剂量组、中剂量组、高剂量组患儿拔管时呛咳评分和呛咳发生率呈剂量依赖性降低,差异有统计学意义(P<0.01),拔管后呼吸道梗阻和屏气的发生率降低,差异有统计学意义(P<0.01),详见表3。

表3 4组患儿苏醒期指标比较
4组患儿停药后呼吸恢复时间和拔管时间各组间差异无统计学意义,但高剂量组停药后苏醒时间显著晚于其他3组(P<0.01)。高剂量组患儿麻醉恢复期镇静评分偏高,有过度镇静情况发生(P<0.01)。
3 讨论
小儿苏醒期躁动指的是身全醉麻恢期出现意识、行为分离的精神状态,多出现在拔管后1 h内,采用七氟醚全身麻醉后小儿苏醒期躁动发生率更高[5-6]。神经外科手术苏醒期躁动可导致血压及心率升高,进而引起颅内压升高及脑组织耗氧量的增加,影响患儿转归和预后。因此,控制苏醒期躁动也是预防小儿神经外科术后并发症的有效方法[7-8]。本研究中0.6 μg·kg-1·h-1浓度以上的右美托咪定可以使拔管期平稳的同时剂量依赖性地降低苏醒期躁动的发生率。
本研究显示使用右美托咪定患儿的拔管期血流动力学和呼吸恢复更平稳,可以剂量依赖性的抑制拔管期的应激反应、减轻呛咳反射和屏气等不良事件。Cho等[9]和Lee等[10]报道提出右美托咪定是一种高效、高选择性的α2肾上腺素受体激动剂,能抑制肾去甲肾上腺素升高,具有显著的抗交感作用和稳定血流动力学的特性,提高了患儿对气管插管的耐受性,降低了拔管期剧烈血流动力学波动导致的颅内出血、颅压升高、脑水肿等危及患儿生命的可能性。
本研究采取术毕前1 h输注右美托咪定,充分结合右美托咪定起效和达峰时间长的特点,旨在提高苏醒质量的同时延长术后右美托咪定镇静镇痛和抗焦虑的作用时长。Jun等[11]和Li等[12]等在术前用雾化或滴鼻使用右美托咪定的方式起效时间长,术后作用时间短。Liu等[13]在经胸食道超声检查中对患儿应用经鼻使用右美托咪定未达到理想效果。Mahmoud等[14]提出短小手术术毕给药又出现延长苏醒时间,本研究显示在不影响患儿术后苏醒时间的同时,右美托咪定中高剂量组患儿麻醉苏醒期躁动的发生率,尤其是苏醒期30 min内的发生率显著下降,满足神经外科术后及时进行神经功能评估的需求。
有研究[15]显示使用右美托咪定后会延长苏醒时间。本研究术毕前1 h持续输注右美托咪定,发现患儿的呼吸和拔管时间并没有延长,但高剂量组患儿比其他三组患儿苏醒时间长,麻醉苏醒期 1 h内的镇静评分均高于其他组,且在15 min内有患儿嗜睡、叩眉反应差的情况出现,提示该0.8 μg·kg-1·h-1的用药剂量可能引起患儿过度镇静的可能性。
本研究也存在一定的局限性。本研究只随访到术后1 h苏醒情况,在未来的研究中会延长对术后的观察时间并进行评估。对于给药时长也仍有待进一步研究。其次,右美托咪定还可能减少痛觉过敏,降低术后的疼痛评分,减少阿片类药物的使用[16],有待进一步研究证实。
综上所述,手术结束前输注0.6 μg·kg-1·h-1右美托咪定可以显著降低小儿颅脑术后苏醒期躁动的发生率,同时使拔管期血流动力学和呼吸恢复更加平稳,镇静程度更适宜,可以提高儿童颅脑术后苏醒质量。
