探讨胸腹腔镜联合食管癌切除术后颈部吻合口瘘的原因及治疗方法
2021-06-09刘祥
刘祥
(南京鼓楼医院集团宿迁市人民医院心胸外科,江苏 宿迁 223800)
食管癌在临床上也被称为食道癌,通常是指发生在食管上皮组织的一种恶性肿瘤,据相关研究数据显示,食管癌在我国的患病例数约占所有恶性肿瘤的2%[1]。早期食管癌患者可自觉咽下哽咽感,但不会影响进食;当疾病发展至中晚期时,患者会出现进行性吞咽困难、胸骨后疼痛及其他扩散症状。目前,临床治疗食管癌通常选择胸腹腔镜联合食管癌切除术。赵自然等[2]研究指出,该术式在临床中的应用能有效保护患者的肺功能,提升其生活质量,同时还能减少手术创伤,缩短术后康复时间。但周晓等[3]研究认为,胸腹腔镜联合食管癌切除术易增加颈部吻合口瘘的发生风险,加重患者的身心痛苦,进而影响手术疗效。基于此,本研究选取2017年1月至2019年12月于本院行胸腹腔镜联合食管癌切除术患者150例作为研究对象,在开展胸腹腔镜联合食管癌切除术的同时,进一步探究颈部吻合口瘘的发生原因及解决办法,现报道如下。
1 资料与方法
1.1 临床资料回顾性分析2017年1月至2019年12月于本院行胸腹腔镜联合食管癌切除术的150例患者的临床资料。其中男109例,女41例;年龄37~76岁,平均年龄(62.79±10.48)岁;癌症分型:鳞癌135例,腺癌15例;TNM分期:Ⅰ期25例,Ⅱ期91例,Ⅲ期34例。本研究经本院伦理委员会审核批准。患者知情同意并签署知情同意书。
纳入标准:①均符合《食管癌诊疗规范》[4]中关于食管癌的相关诊断标准;②年龄>35岁;③无胸腹腔镜联合食管癌切除术治疗禁忌证;④临床资料完整。排除标准:①重要器官功能障碍者;②合并其他恶性肿瘤者;③血液系统疾病者;④免疫系统疾病者;⑤既往有重大手术史者。
1.2 方法
1.2.1 胸腹腔镜联合食管癌切除术患者保持左侧卧位,全身麻醉起效后,于患者右侧第7肋间的腋中线、腋后线间做手术观察孔,然后向内置入30°镜、10 mm套管针。予以患者单肺通气,胸腔正压4~6 mmHg。分别在患者的肩胛后线与腋后线中点的第8肋间、腋前线第3肋间及肩胛后线第5肋间等部位做手术操作孔。以奇静脉弓为界线,将手术操作空间划分成上、下食管三角。
上食管三角主要是由脊柱、上腔静脉、右锁骨下动脉围成。离断患者的右支气管动脉、奇静脉弓,顺利进入患者的食管后间隙,彻底清扫第3组范围内的淋巴结,并向上游离其食管至患者胸廓入口,使食管与咽后间隙相通;沿患者的右侧迷走神经、锁骨下动脉切开纵膈胸膜,从下向上清除第2、4组范围内的淋巴结;充分游离患者的气管食管间隙,显露左喉返神经起始部位,注意清扫第2、4、5组范围内的淋巴结。
下食管则是由膈肌、胸主动脉和心包围成。于患者的奇静脉弓离断处进行手术操作,切开其胸主动脉与食管之间的纵膈胸膜,顺利进入其食管后间隙,从胸内筋膜表面开始向下游离至患者的膈肌,使其能与腹膜后间隙相通。切断食管固有动脉的根部血管,注意清扫第8、15组范围内的淋巴结;于贴近患者心包处切开纵膈胸膜,到达心包后间隙,并清扫第9、15组内的淋巴结,向上游离,贯通隆突及食管气管间隙,然后清扫第7、10组内的淋巴结。
1.2.2 颈部吻合口瘘的诊断方法临床诊断术后颈部吻合口瘘时,可借助泛影葡胺,予以患者食管造影;也可督促患者口服亚甲蓝,然后分析并检验纵膈引流管或胸腔引流管内的蓝染引流液。本研究18例患者在术后出现高热症状,体温均>38.5℃,经泛影葡胺开展食管造影检查,确诊为吻合口瘘;21例患者在术后出现颈部切口红肿、引流物异常等问题,拆开其颈部切口后确诊为吻合口瘘;15例患者在术后出现纵膈引流管内引流物相对浑浊或胃液样引流物,经泛影葡胺开展食管造影检查,确诊为吻合口瘘;12例患者虽无明显的术后症状,但在术后第7天进食前经泛影葡胺开展食管造影检查,确诊为吻合口瘘;3例患者在术后发生胸腔包裹性积液,经穿刺处理后,分析其胃液样胸液,并通过食管造影确诊为吻合口瘘;6例患者在术后进食流质食物时出现发热症状,引导患者口服亚甲蓝注射液后,通过分析纵膈引流管内的蓝染引流液确诊为吻合口瘘。
1.2.3 颈部吻合口瘘的治疗方法①保证通畅引流:术后如遇颈部切口红肿的患者,或引流物内包含唾液、气体、食物残渣患者,医护人员应及时切开其颈部,对吻合口周围进行持续冲洗,避免切口感染的同时还能促进术口愈合。如遇纵膈引流管引流出消化液的患者,应在其纵膈引流管内置入逆行的冲洗管,予以患者持续冲洗;如遇消化液流入胸腔的患者,需借用彩超或CT进行精确定位,重新调整患者的胸腔引流管,并采用合理方式置入冲洗管,进行持续冲洗[5]。②营养支持:如在术后发现颈部吻合口瘘患者,应及时给予患者充足的能量供给,增加微量元素、维生素、水和电解质的摄入。如患者的肠道功能已经完全恢复,应予以其有效的肠内营养支持,如有必要,还应向患者提供肠外营养支持;如患者的肠道功能尚未恢复,应积极做好肠外营养支持工作。③抗感染治疗:在发生颈部吻合口瘘的早期,应注意开展抗感染治疗,避免感染危象的出现及扩大化。治疗后,如患者的颈部吻合口瘘问题得到有效解决,可停止使用抗生素治疗。④呼吸道干预:术后,医护人员应指导患者掌握正确的咳嗽或咳痰方法,通过不断地咳嗽、咳痰,能有效预防肺部感染的发生,还能加快肺复张,促使患者的胸膜腔出现粘连、闭锁[6]。
1.3 观察指标①收集患者住院期间的相关临床资料,比较颈部吻合口瘘发生率,并分析肿瘤发生位置、肿瘤分期、合并糖尿病等因素对颈部吻合口瘘的影响。②比较患者的住院时间及临床治疗情况。
1.4 统计学方法采用SPSS 23.0统计学软件分析数据,计量资料以“±s”表示,采用t检验,计数资料以[n(%)]表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 胸腹腔镜联合食管癌切除术后颈部吻合口瘘的发生因素150例患者中,颈部吻合口瘘14例,发生率为9.33%。胸腹腔镜联合食管癌切除术后颈部吻合口瘘的发生与肿瘤位于食管上段、肿瘤分期偏晚、合并糖尿病等因素呈正相关(P<0.05),见表1。
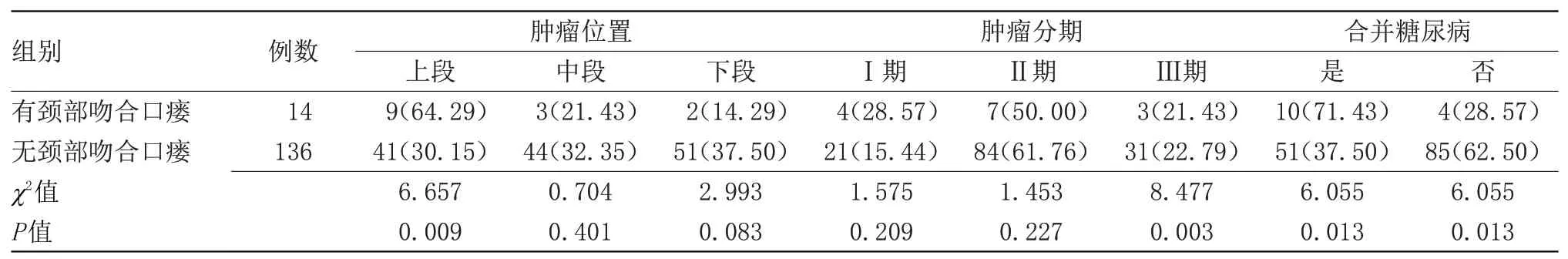
表1 分析胸腹腔镜联合食管癌切除术后颈部吻合口瘘的发生因素[n(%)]Table 1 Analysis of the incidence factors of neck anastomotic fistula after thoracic laparoscopic combined with esophageal cancer resection[n(%)]
2.2 治疗情况有颈部吻合口瘘患者的住院时间为(22.25±7.48)d,无颈部吻合口瘘患者的住院时间为(18.23±5.46)d,两组比较差异有统计学意义(t=2.170,P=0.035)。
有颈部吻合口瘘的14例患者中,10例患者出现在术后3~7 d内;4例患者出现在术后8~12 d内。经针对性治疗后,8例患者在治疗20~30 d后吻合完全愈合;5例患者在治疗30~40 d后吻合完全愈合,1例患者在治疗3个月后吻合愈合。本研究未出现二次手术及死亡患者,经有效治疗后,所有患者均已顺利出院。
3 讨论
胸腹腔镜联合食管癌切除术的应用虽可缓解患者的身心痛苦,提高其术后生活质量,但由于肿瘤靠上、肿瘤分期偏晚、基础疾病等因素的影响,还会在胸腹腔镜联合食管癌切除术后增加颈部吻合口瘘的发生风险[7]。许挺辉等[8]研究指出,颈部吻合口瘘的发生不仅会增加食管癌患者的住院时间,加重其经济及精神负担,同时还会造成感染、继发脓毒血症等危重并发症,部分患者还会出现多器官功能衰竭,进而严重威胁患者的生命安全。如仅依靠手术封堵、保守治疗等方式进行颈部吻合口瘘治疗,虽能控制早期感染,但不能获得理想的治疗效果。据临床有关资料显示,明确颈部吻合口瘘的发生原因,并予以患者针对性治疗及护理,既能促进颈部吻合口瘘的快速愈合,又可以进一步提升患者的生活及生存质量[9-10]。
综上所述,胸腹腔镜联合食管癌切除术后,由于肿瘤靠上、肿瘤分期偏晚、基础疾病较多等因素的影响,会使患者出现颈部吻合口瘘,为促进颈部吻合口瘘快速愈合,避免发生其他术后并发症,应及时予以患者通畅引流、营养支持、抗感染、呼吸道干预等针对性治疗。
