腹腔镜胃癌根治术联合托出式脾门入路淋巴结清扫治疗胃癌的效果及远期预后观察
2021-06-09孙彦华
孙彦华
(山东省滕州市财贸医院普外科,山东 枣庄 277599)
胃癌为临床常见消化系统肿瘤疾病,发病率较高。流行病学[1-2]显示,胃癌好发于中老年人群,男性发病比例高于女性。胃癌肿瘤多起源于黏膜上皮,肿瘤局限于黏膜或黏膜下层称为早期胃癌,肿瘤组织继续浸润超过黏膜范围时则为进展期胃癌,此时易发生淋巴结转移现象;一旦淋巴结发生转移,将极大影响患者预后[3]。因此,对淋巴结进行清扫治疗尤为重要,但脾门处生理结构复杂,常规开腹清扫操作困难。基于此,本研究旨在探究腹腔镜胃癌根治术联合托出式脾门入路淋巴结清扫对胃癌的治疗效果,现报道如下。
1 资料与方法
1.1 临床资料回顾性分析2017年9月至2019年12月本院收治的80例胃癌症患者的临床资料,按手术方式不同分为联合组(n=42)与对照组(n=38)。联合组男23例,女19例;年龄42~63岁,平均(54.21±3.42)岁;肿瘤直径2.52~6.07 cm,平均(4.23±1.24)cm;肿瘤病理分期:Ⅰb期8例,Ⅱ期16例,Ⅲ期18例。对照组男21例,女17例;年龄45~62岁,平均(54.65±3.31)岁;肿瘤直径2.69~6.20 cm,平均(4.52±1.26)cm;肿瘤病理分期:Ⅰb期6例,Ⅱ期16例,Ⅲ期16例。两组临床资料比较差异无统计学意义,具有可比性。
纳入标准:①经影像学检查符合胃癌相关诊断标准者[4];②年龄≥18岁者;③淋巴结无明显转移者;④患者知情同意并签署知情同意书。排除标准:①合并重要器官障碍者;②合并其他部位肿瘤者;③临床资料不全者。
1.2 方法对照组采用常规开腹保脾淋巴结清扫术治疗:患者取平卧位,行气管插管全麻;于患者绕脐腹中线处做一10~16 cm切口,腹腔探查后定位肿瘤,行全胃切除术;使用纱块垫于脾脏后处,托起脾脏,在保留脾脏基础上行淋巴结清扫术。
联合组采用腹腔镜胃癌根治术联合托出式脾门入路淋巴结清扫治疗:患者取平卧位,行气管插管全麻;于脐下10~12 mm处做一探查孔,建立CO2气腹,维持气压13~15 mmHg;置入腹腔镜,定位肿瘤;定位完成后于左锁骨中线肋下5 cm、左腋前线肋下2 cm做主操作孔,于右锁骨中线肋下5 cm、右腋前线肋下2 cm处做副操作孔;定位脾动脉后,自脾门方向推进,游离脾侧大网膜及胃结肠韧带,切断胃脾隔韧带、脾结肠韧带,使用肠道管切割器切除瘤体,以胰脏及脾脏为轴线清扫脾门淋巴结。
1.3 评估标准血清相关指标:于术前及术后1年,取两组空腹静脉血5 mL,1 500 r/min离心15 min,取上层血清,使用罗氏cobas 6000 e601全自动电化学发光免疫分析仪检测血清癌胚抗原(CEA)、血清糖抗原19-9(CA19-9)指标。
1.4 观察指标比较两组围手术期情况(术中出血量、手术时间、住院时间);比较两组淋巴清扫程度(淋巴结清扫总数目、脾门处淋巴结清扫数目时间及数目);比较两组术前及术后1年CEA、CA19-9指标;比较两组术后2年内并发症发生率及死亡率。
1.5 统计学方法采用SPSS 19.0统计学软件分析数据,计量资料以“±s”表示,采用t检验,计数资料以[n(%)]表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组围手术期指标比较联合组术中出血量明显少于对照组,住院时间明显短于对照组,手术时间明显长于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组围手术期指标比较(±s)Table 1 Comparison of perioperative indicators between two groups(±s)

表1 两组围手术期指标比较(±s)Table 1 Comparison of perioperative indicators between two groups(±s)
组别联合组对照组t值P值例数42 38术中出血量(mL)153.26±12.65 174.32±13.52 7.197<0.001手术时间(min)242.36±16.53 225.31±13.04 5.085<0.001住院时间(d)13.41±2.68 16.42±4.32 3.783<0.001
2.2 两组淋巴清扫程度比较联合组淋巴结清扫总数目、脾门处淋巴结清扫数目明显多于对照组,脾门处淋巴结清扫时间明显长于对照组(P<0.05),见表2。
表2 两组围手术期指标比较(±s)Table 2 Comparison of perioperative indicators between two groups(±s)

表2 两组围手术期指标比较(±s)Table 2 Comparison of perioperative indicators between two groups(±s)
组别联合组对照组t/χ2值P值例数42 38淋巴清扫总数目(枚)25.67±4.13 23.20±3.45 2.913 0.005脾门处淋巴清扫数目(枚)5.21±1.34 3.14±1.26 7.098<0.001脾门处淋巴清扫时间(min)23.64±3.24 20.53±2.31 4.896<0.001
2.3 两组血清指标比较 术后1年,两组CEA、CA19-9水平均低于术前,且联合组低于对照组(P<0.05),见表3。
表3 两组血清指标比较(±s)Table 3 Comparison of serum indicators between two groups(±s)
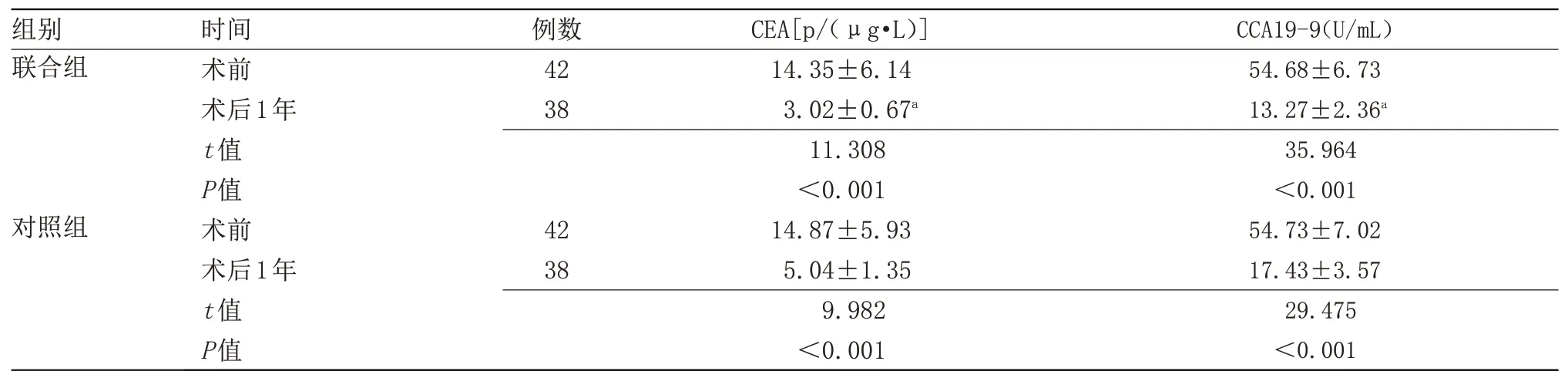
表3 两组血清指标比较(±s)Table 3 Comparison of serum indicators between two groups(±s)
注:CEA,血清癌胚抗原;CA19-9,血清糖抗原。与对照组比较,aP<0.05
组别联合组对照组时间术前术后1年t值P值术前术后1年t值P值例数42 38 42 38 CEA[p/(μg·L)]14.35±6.14 3.02±0.67a 11.308<0.001 14.87±5.93 5.04±1.35 9.982<0.001 CCA19-9(U/mL)54.68±6.73 13.27±2.36a 35.964<0.001 54.73±7.02 17.43±3.57 29.475<0.001
2.4 两组并发症发生率及死亡率比较术后1年,两组并 发症发生率及死亡率比较差异无统计学意义,见表4。

表4 两组治疗依从性比较[n(%)]Table 4 Comparison of treatment compliance between the two groups[n(%)]
3 讨论
胃癌作为临床常见肿瘤疾病,发病率较高。在胃癌治疗手术中,重点是对淋巴结的彻底清扫,淋巴转移程度与淋巴浸润程度呈正相关,若对淋巴清扫不彻底,则可能造成疾病复发,对患者造成二次伤害。
既往研究[5]认为,为彻底清除淋巴结,行胃癌手术时应切除脾脏。近年来,有研究[6]显示,脾脏在抗肿瘤、抗感染方面有显著作用,切除脾脏不仅不利于患者预后恢复,还可能增加患者感染率、病死率。因此,保脾淋巴清除术逐渐广泛应用于临床。临床常用淋巴清除术为开腹保脾淋巴结清扫术,该术式通常使用纱布垫于脾脏后方,将脾脏托起再对淋巴结进行清扫,但由于脾脏处解剖位置复杂,易造成血管损伤,因此,手术难度较大[7]。
近年来,微创技术不断发展,腹腔镜手术被广泛应用于临床,其创口小,视野清晰,在各类外科手术中均取得较佳疗效[8]。腹腔镜胃癌根治术经临床研究证实,可促进患者恢复,安全性较高,临床应用价值较高[9]。本研究结果显示,联合组术中出血量明显少于对照组,住院时间明显短于对照组,手术时间明显长于对照组,差异有统计学意义(P<0.05)。表明腹腔镜术式在围手术期治疗效果优于开腹术式;腹腔镜手术时间较长可能与手术操作复杂、术式要求严格有关。联合组淋巴结清扫总数目、脾门处淋巴结清扫数目明显多于对照组,脾门处淋巴结清扫时间明显长于对照组,差异有统计学意义(P<0.05)。说明与传统开腹手术比较,腹腔镜术式对淋巴结清除数量更多,淋巴清除时间相对更长。CEA为消化道肿瘤标志物,正常体内分泌CEA进入胃肠道,而肿瘤分泌CEA可进入血液中,血液CEA含量随之升高;CA19-9也为肿瘤标志物之一,肿瘤导致细胞坏死,坏死物进入血液中,CA19-9含量升高[10]。本研究中,术后1年,两组CEA、CA19-9水平均低于术前,且联合组低于对照组,差异有统计学意义(P<0.05)。表明腹腔镜术式预后恢复更佳。术后1年,两组并发症发生率及死亡率比较差异无统计学意义。提示两种术式均有良好安全性。
综上所述,腹腔镜胃癌根治术联合托出式脾门入路淋巴结清扫术围手术期恢复效果显著,淋巴清扫程度与开腹手术相当,远期预后效果良好,值得临床推广应用。
