三阴性乳腺癌临床及超声图像特征与腋窝淋巴结转移的相关性分析
2021-06-07刘心培查海玲巩海燕丁志颖栗翠英
刘心培,查海玲,巩海燕,丁志颖,王 慧,栗翠英
南京医科大学第一附属医院超声诊断科,江苏 南京 210029
三阴性乳腺癌(triple-negative breast cancer,TNBC)是指同时缺乏雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)、人表皮生长因子受体2(human epidermal growth factor receptor 2,HER2)表达的乳腺癌[1]。TNBC占所有乳腺癌发病率的10%~27%[2],与其他乳腺癌亚型相比,TNBC通常具有肿块更大、淋巴结阳性率更高、侵袭性更强、复发率较高、预后差等特点[3-4]。腋窝淋巴结转移是乳腺癌的主要转移途径,且患者的腋窝淋巴结状态对临床治疗策略的选择具有重要意义[5]。目前关于超声对TNBC腋窝淋巴结转移影响因素的研究较少。本文旨在探讨TNBC的影响因素,准确地预测腋窝淋巴结的转移,进而精准地选择腋窝淋巴结的手术方案。
1 资料和方法
1.1 研究对象
选取2016年1月—2019年9月南京医科大学第一附属医院收治的162例TNBC女性患者,年龄27~78岁,平均年龄(51.98±0.79)岁,并根据腋窝淋巴结病理学情况分为转移组(n=104)和非转移组(n=58)。纳入标准:① 手术后病理学检查证实为原发性TNBC患者;② 术前在南京医科大学第一附属医院进行超声评估且影像学资料保留完整者;③ 腋窝清扫患者及前哨淋巴结阴性,未进一步进行腋窝清扫者。排除标准:① 超声检查前对肿块或淋巴结进行细针穿刺或组织学活检等检查的患者;② 检查前接受过局部放疗、全身化疗、内分泌治疗等患者;③ 临床或病理学检查结果资料留存不完全者;④ 腋窝淋巴结病理学检查提示为孤立肿瘤细胞转移者;⑤ 多发病灶者。
1.2 仪器与方法
采用意大利Esaote公司的MyLab Twice彩色多普勒超声诊断仪,线阵探头频率为4~13 MHz。由2名工作经验丰富的超声诊断科医师回顾并分析患者超声图像,出现分歧时,商讨后达成一致。参考2019年版中国临床肿瘤学会(Chinese Society of Clinical Oncology,CSCO)指南[6]以及2013年版美国放射学会(American College of Radiology,ACR)乳腺影像报告和数据系统(Breast Imaging Reporting and Data System,BIRADS)[7]对患者进行检查,患者取仰卧位或侧卧位,双侧手臂外展上举,充分暴露双侧乳房及腋窝。
图像参数分析内容包括肿块的大小、形态、是否平行于皮肤、边缘、回声模式、病灶后方回声、钙化及血流评估。① 肿块大小:≤2或2~5或>5 cm;② 肿块形态:规则或不规则;③ 是否平行位生长;④ 边缘:光整或不光整;⑤ 回声模式:均匀或不均匀;⑥ 病灶后方回声:衰减、增强、不变或混合;⑦ 钙化:以超声图像显示为准,分为有钙化和无钙化;⑧ 血流:参照Adler分级法[8]分为0~Ⅰ级、Ⅱ~Ⅲ级。
1.3 临床病理学特征
本研究将患者分为≤45岁(n=43)和>45岁(n=119)两个年龄段;南京医科大学第一附属医院病理科采用中国抗癌协会乳腺癌专业委员会标准[9]确定Ki-67增殖指数临界值:≤14%为低增殖组(n=15),>14%为高增殖组(n=147);组织学分级分为Ⅰ~Ⅱ级(包括Ⅱ级,n=51)、Ⅲ级(n=111)两组。
1.4 统计学处理
采用SPSS 25.0对数据进行统计学分析。采用频数分布和百分率对样本分组变量进行统计学描述;对单因素变量分类间的差异描述采用χ2检验;将单因素分析有统计学意义的变量纳入多因素logistic回归模型,采用逐步回归筛选独立影响因素;P<0.05为差异有统计学意义。
2 结 果
2.1 临床病理学特征与腋窝淋巴结转移的相关性
年龄≤45岁、组织学分级为Ⅲ级的患者淋巴结阳性率较高,组间比较差异有统计学意义(P<0.05)。而Ki-67增殖指数组间比较差异无统计学意义(P>0.05,表1)。
2.2 超声特征与腋窝淋巴结转移的相关性
肿块直径越大(>20 mm)、边缘不光整、Adler血流分级为Ⅱ~Ⅲ级者淋巴结阳性发生率较高,差异有统计学意义(P<0.05);肿块的象限、形态、与皮肤的位置关系、回声模式、病灶后方回声、有无钙化组内比较,差异均无统计学意义(P>0.05,表2),典型病例图像见图1、2。

图1 典型病例1(患者,女性,39岁,腋窝淋巴结阳性)肿块的超声图像
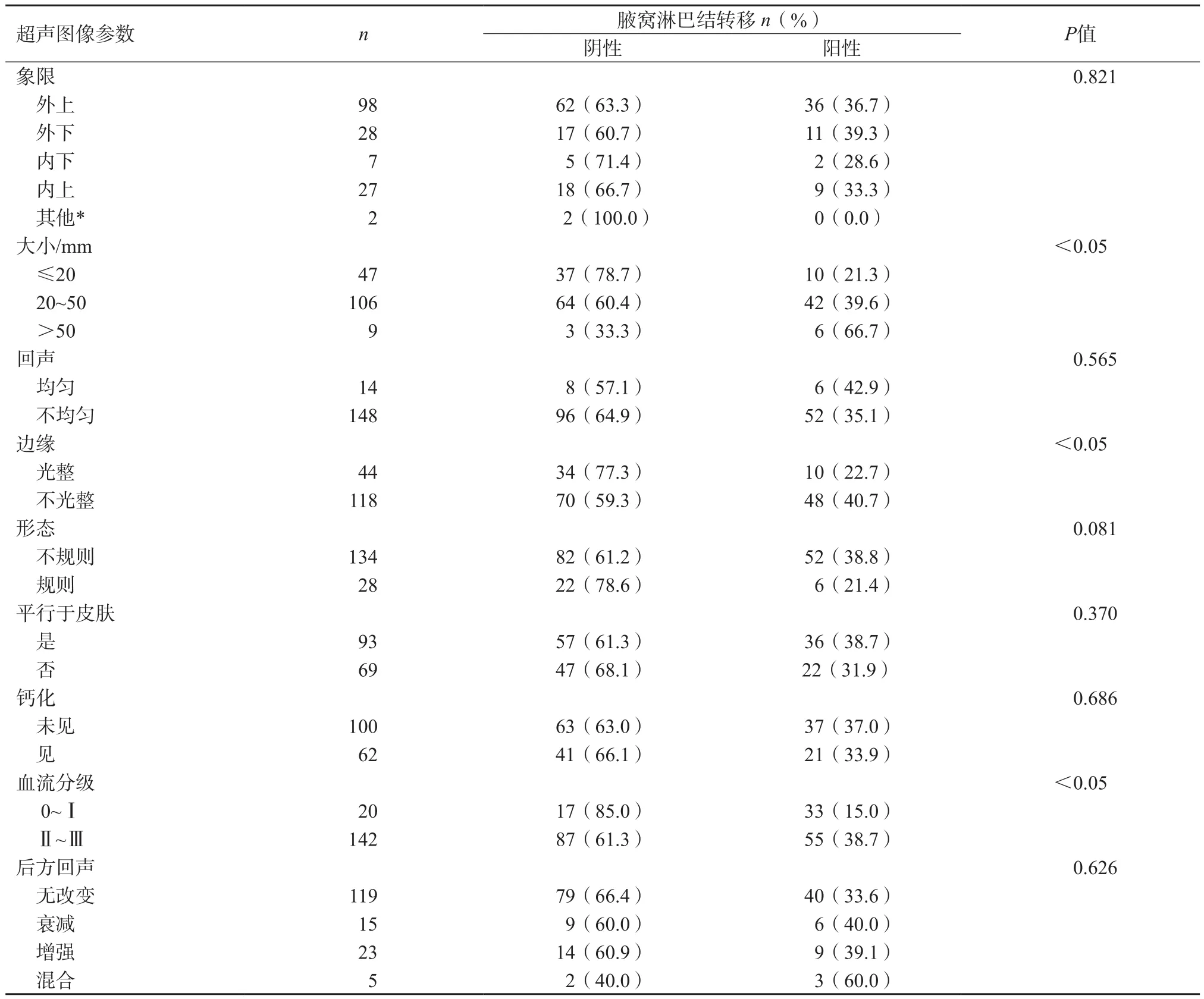
表2 超声特征与TNBC腋窝淋巴结转移的相关性

图2 典型病例2(患者,女性,57岁,腋窝淋巴结阴性)肿块的超声图像
2.3 logistic回归模型分析
患者的年龄、肿块的大小、组织学分级和肿块边缘为TNBC腋窝淋巴结转移的独立影响因素,差异有统计学意义(P<0.05,表3)。
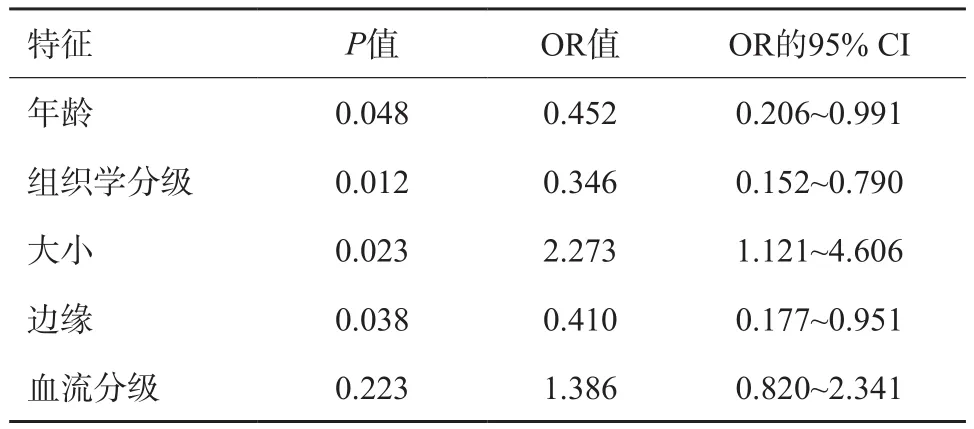
表3 临床病理学及超声图像特征与TNBC腋窝淋巴结转移相关性的logistic回归分析
3 讨 论
TNBC是一种高度异质性的乳腺肿瘤,与其他亚型的乳腺癌相比,TNBC对化疗的反应较敏感,但侵袭性强、进展快、复发率高、预后及生存率较差[1]。因此,对TNBC的早期发现、早期诊断尤为重要。腋窝淋巴结清扫术可以明确淋巴结状态,但会带来上肢水肿等并发症,已逐步被前哨淋巴结活检(sentinel lymph node biopsy,SLNB)所代替,但SLNB仍有8.8%的假阴性率[10],且SLNB的标准操作包含核素显像,具有费用高、有一定辐射等缺点。目前超声作为乳腺癌检查的主要手段,对于腋窝淋巴结诊断的特异度和灵敏度分别为49%~85%和96%[11-12],既往有乳腺癌腋窝淋巴结预测模型报道[13],尚缺乏TNBC的影像学腋窝淋巴结预测模型。
已有研究[14-15]显示,年龄为乳腺癌发生的独立影响因素,Ma等[14]的研究结果提示,在年轻的TNBC患者中(≤39岁),更容易发生腋窝淋巴结转移;在Radecka等[16]的报告中指出,年轻患者(≤40岁)乳腺癌的组织学分级更高,ER表达率更低,更容易发生腋窝淋巴结转移。依据Anders等[17]的研究分组,本研究将患者分为≤45岁组和>45岁组,前组的腋窝淋巴结阳性率明显高于后组,提示年龄与淋巴结转移间存在相关性,且为TNBC腋窝淋巴结转移的独立危险因素(P<0.05)。
Ki-67增殖指数的高低反映肿瘤细胞的增殖活性。目前,Ki-67在乳腺癌的治疗、预测、预后等临床工作中缺乏统一的标准,CSCO指南[6]提出Ki-67临界值定义应根据各实验室具体情况决定,因此其在各个临床工作阶段的分界值难以一致[18]。以往对于Ki-67与乳腺癌腋窝淋巴结转移的相关性研究结果各不相同,杨丽等[19]研究认为Ki-67增殖指数是预测前哨淋巴结转移的独立因素,且转移率与Ki-67增殖指数呈正相关,但也有研究[20]提示Ki-67增殖指数与腋窝淋巴结转移无明显相关性。本研究根据Ki-67增殖指数将患者分为低阳性率组(≤14%)和高阳性率组(>14%),单因素分析结果显示,Ki-67增殖指数两组间差异无统计学意义(P>0.05),与TNBC腋窝淋巴结转移无相关性。但本次研究样本量有限,且分组标准并未进行细致探讨,结果并不能完全否认Ki-67增殖指数与TNBC腋窝淋巴结转移情况无关,因此Ki-67的预测价值仍有待进一步研究[21]。
本研究结果提示,肿块组织学分级与TNBC腋窝淋巴结转移相关,组织学分级Ⅲ级的淋巴结转移率高于Ⅰ~Ⅱ级,且多因素分析结果是淋巴结转移的独立影响因素,组织学分级越高,淋巴结转移的发生率就越高,与Guo等[22]的研究结果一致。病理组织学分级越高,肿瘤恶性度越高、分化越差、侵袭性越强,越容易出现腋窝淋巴结转移。
二维超声评估的肿块大小多数小于术后病理学检查所见,这里我们主要讨论二维超声图像上的肿块大小与TNBC腋窝淋巴结转移的关系。本研究的单因素和多因素分析结果也均显示肿块大小与TNBC腋窝淋巴结转移具有相关性[13],肿块直径>20 mm的患者更容易发生腋窝淋巴结转移,且肿块大小是淋巴结转移的独立危险因素。肿块越大,其发生腋窝淋巴结转移的可能性就越大(P<0.05)。
超声目前是国内乳腺癌检查的主要手段之一,主要采用BI-RADS分类进行诊断[7]。肿块的边缘是否光整是辨别良恶性的主要特征之一,肿块边缘不光整(毛刺、分叶、成角等)表明其恶性程度更高,向周围乳腺组织浸润性生长。本研究提示肿块边缘情况与TNBC腋窝淋巴结转移存在相关性,肿块边缘不光整容易发生腋窝淋巴结转移。此外在TNBC患者中血流Ⅱ~Ⅲ级的患者发生腋窝淋巴结转移的概率较高,说明肿瘤恶性程度较高。而肿块的形态不规则以及不平行于皮肤是乳腺癌普遍的生长方式,这种生长方式便于肿瘤更好地与周围的组织接触以吸收养分。TNBC自身是一种异质性疾病,故其超声表现复杂多样,但大多表现为不均匀低回声、钙化较少,与腋窝淋巴结转移并没有太大的相关性[23],可能是因为肿瘤的恶性程度较高,生长较快,坏死较为严重,而钙化还未形成,偶有导管内微钙化。
本研究仍有不足之处:① 样本量较少,得出的结论客观性仍显不足。② 未进行前哨淋巴结和非前哨淋巴结的分组研究。③ 前哨淋巴结阴性,未进行腋窝淋巴结清扫的患者,腋窝淋巴结仍有低概率转移风险。④ 未对肿瘤病理学类型、肿瘤大小、是否存在脉管癌栓进行分析。
综上所述,TNBC患者中,年龄≤45岁、组织学分级Ⅲ级、肿块直径越大(>20 mm)、边缘不光整以及Adler血流分级为Ⅱ~Ⅲ级者更容易发生腋窝淋巴结转移,综合超声表现可以帮助临床医师提高对TNBC腋窝淋巴结转移的预测能力,更好地选择腋窝淋巴结的手术方案,减少不必要的SLNB及不必要的腋窝清扫。本研究样本量较少,仅对肿块二维超声进行了分析,今后将结合超声造影、弹性成像及淋巴结超声表现进一步探讨。
