不同麻醉方法应用于经肛门内镜显微手术对老年患者认知功能和麻醉质量的影响
2021-06-04杨茜芳暴玉娜张晓艳
杨茜芳,暴玉娜,张晓艳
(北京市肛肠医院麻醉科,北京100032)
经肛门内镜显微手术(transanal endoscopic microsurgery,TEM)自1983年正式应用于临床以来,一直是治疗乙状结肠下段和直肠肿物的微创手术方法之一,其特点在于可兼具腹腔镜、内镜及微创手术的优点,缩短患者术后康复时间[1-2]。TEM常用麻醉方法有全身麻醉及椎管内麻醉,但考虑到术中需充分暴露肠道病变,动态充入CO2维持12~15 mmHg的气压以扩张肠道,同时手术过程中需患者进行良好的体位配合,故多数学者推荐采用全身麻醉[3]。老年群体是结直肠疾病的高发人群,对于全身麻醉下行TEM的老年患者而言,术中及术后体内残存的麻醉药可导致患者中枢神经系统活动异常,不仅表现为术中应激异常、心率增快和血压升高等,还可出现术后认知功能障碍(postoperative cognitive dysfunction,POCD)、记忆功能缺损和人格分裂等一系列并发症,影响术后恢复[4-5]。本研究将两种不同麻醉方法用于行TEM术的老年患者,通过术后各项指标的变化来评估两种方法的应用价值。
1 资料与方法
1.1 一般资料
选取2018年1月-2019年6月本院行TEM手术的老年患者68例作为研究对象,采用随机数字表法分为对照组(n=34)和观察组(n=34)。其中,男37例,女31例,年龄60~74岁,美国麻醉医师协会(American Society of Anesthesiology,ASA)分级为Ⅱ级29例、Ⅲ级39例,肿物直径(2.55±1.19)cm。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组患者一般资料比较Table 1 Comparison of general data between the two groups
纳入标准:①年龄60~74岁;②符合ASA分级Ⅱ级或Ⅲ级者[6];③术前心电图和肝肾功能检查基本正常者;④患者及家属均知情同意参与本研究,并签署知情同意书。排除标准:①近3个月内服用镇静药物者;②合并严重心肺疾病者;③合并内分泌疾病者;④对阿片类药物、镇静药物存在依赖或具有酗酒史者;⑤对本研究药物过敏者。本研究经本医院伦理委员会批准。
1.2 方法
手术前8 h嘱患者禁饮禁食,患者进入手术室摆放好体位后,常规开放外周及中心静脉通路。
1.2.1 对照组行常规全身麻醉,采用0.04 mg/kg的咪达唑仑、1.50 mg/kg的丙泊酚和0.3 μg/kg的舒芬太尼进行麻醉诱导。完成双腔喉罩插管后予以机械通气,设定吸呼比为1∶2,氧流量为1 L/min,潮气量为8 mL/kg,吸入氧浓度为100.00%,通气频率为12次/min,呼气末二氧化碳分压(partial pressure of end-tidal carbon dioxide,PetCO2)维持在5.33 kPa。麻醉维持:持续静脉输注丙泊酚2.5~4.0 mg/(kg·h),瑞芬太尼0.04~0.40 μg/(kg·min)。
1.2.2 观察组行右美托咪定复合全身麻醉。于麻醉诱导前15 min静脉注射右美托咪定1.0 μg/kg,麻醉诱导方式与对照组相同,持续泵注至手术结束前约30 min,泵注速度为0.2~0.6 μg/(kg·h),维持脑电双频指数(bispectral index,BIS)值在40~60,并根据BIS指数及患者血气指标等调节麻醉药物剂量。
1.3 观察指标
观察两组患者麻醉效果、麻醉药物用量和不良反应发生率;观察两组患者术前、术后1 d和术后3 d血清皮质醇(cortisol,Cor)水平和简易精神状态检查量表(mini-mental state examination,MMSE)评分。
1.4 评价标准
参照文献[7]的方法评估麻醉效果。Ⅰ级:诱导插管患者时,血流动力学参数维持稳定状态,无明显呛咳和循环抑制;Ⅱ级:诱导插管患者时,血流动力学参数有轻微波动,出现轻微呛咳;Ⅲ级:诱导插管患者时,血流动力学参数有明显波动,出现明显呛咳;Ⅳ级:患者的血流动力学参数有严重波动,需给药加深麻醉及稳定循环。麻醉优良率=(Ⅰ级例数+Ⅱ级例数)/总例数×100.00%。
采用MMSE评估患者认知功能[8],满分为30分,28~30分判断为认知功能正常,≤27分判断为认知功能障碍。
1.5 统计学方法
选用SPSS 22.0统计软件处理数据,计数资料以例(%)表示,行χ2检验;计量资料均符合正态分布,以均数±标准差(±s)表示,组间比较行独立样本t检验,治疗前后组内比较行配对t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者麻醉效果比较
观察组麻醉优良率为94.12%,明显高于对照组的76.47%,两组比较,差异有统计学意义(P<0.05)。见表2。
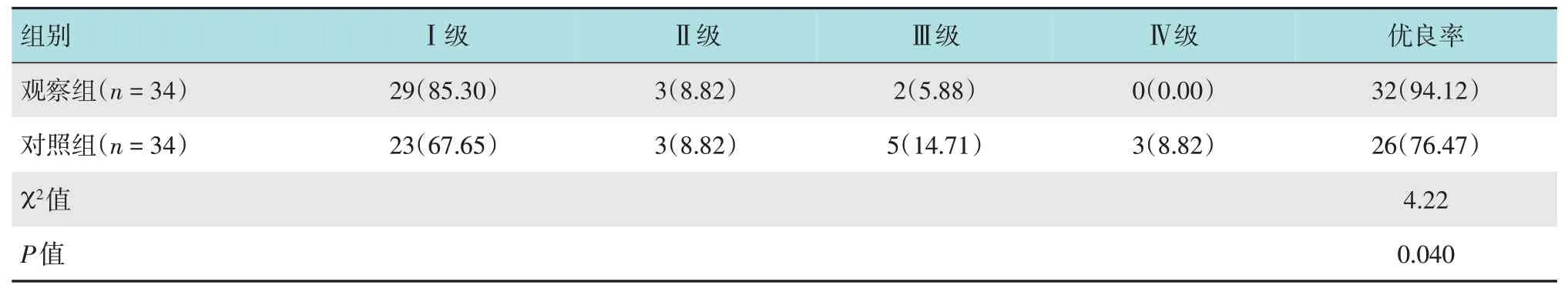
表2 两组患者麻醉效果比较例(%)Table 2 Comparison of anesthetic effect between the two groups n(%)
2.2 两组患者麻醉药物用量比较
观察组咪达唑仑、丙泊酚、瑞芬太尼和舒芬太尼用量明显少于对照组,两组比较,差异均有统计学意义(P<0.05)。见表3。
表3 两组患者麻醉药物用量比较(±s)Table 3 Comparison of anesthetic dosage between the two groups(±s)
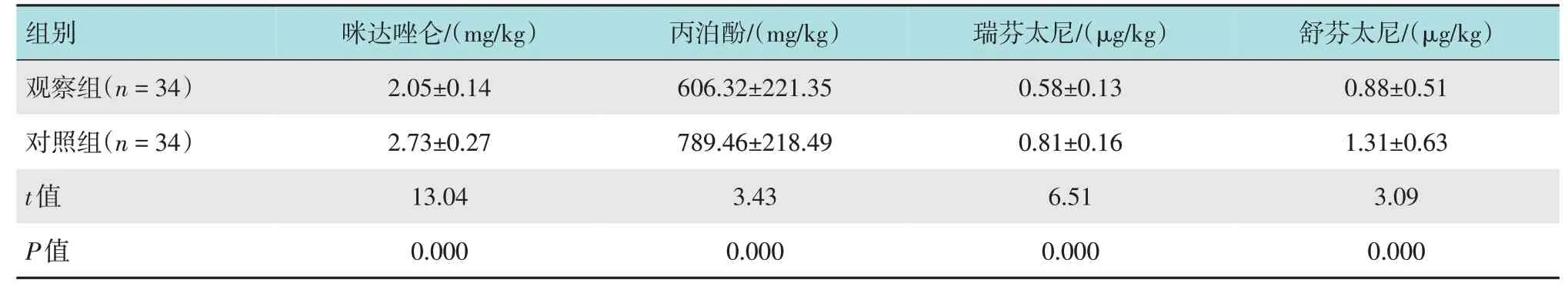
表3 两组患者麻醉药物用量比较(±s)Table 3 Comparison of anesthetic dosage between the two groups(±s)
组别观察组(n=34)咪达唑仑/(mg/kg)2.05±0.14丙泊酚/(mg/kg)606.32±221.35瑞芬太尼/(μg/kg)0.58±0.13舒芬太尼/(μg/kg)0.88±0.51对照组(n=34)t值P值2.73±0.27 13.04 0.000 789.46±218.49 3.43 0.000 0.81±0.16 6.51 0.000 1.31±0.63 3.09 0.000
2.3 两组患者各时间点血清Cor水平比较
两组患者术前血清Cor水平比较,差异无统计学意义(P>0.05);两组患者术后1和3 d血清Cor水平明显高于术前,但观察组明显低于对照组,两组比较,差异均有统计学意义(P<0.05)。见表4。
表4 两组患者各时间点血清Cor水平比较(mg/L,±s)Table 4 Comparison of serum Cor levels at each time point between the two groups(mg/L,±s)
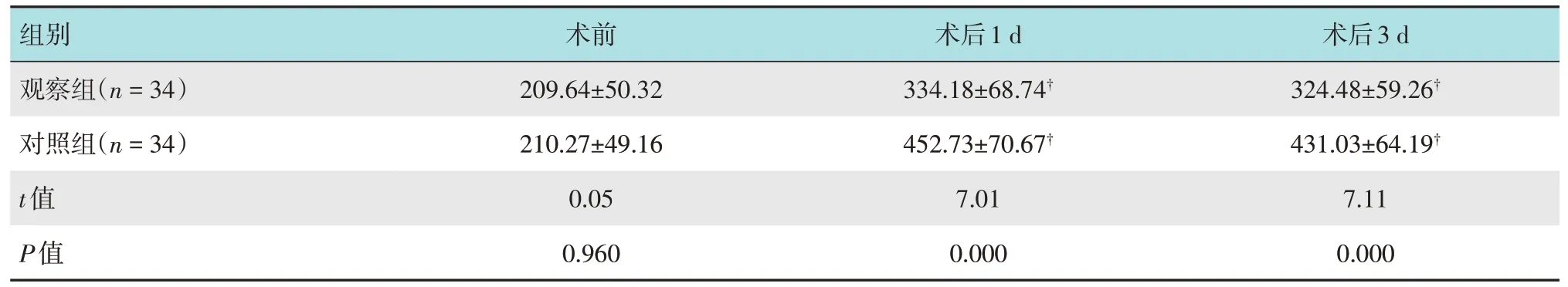
表4 两组患者各时间点血清Cor水平比较(mg/L,±s)Table 4 Comparison of serum Cor levels at each time point between the two groups(mg/L,±s)
注:†与术前比较,差异有统计学意义(P<0.05)
组别观察组(n=34)术后3 d 324.48±59.26†术前209.64±50.32术后1 d 334.18±68.74†对照组(n=34)t值P值431.03±64.19†7.11 0.000 210.27±49.16 0.05 0.960 452.73±70.67†7.01 0.000
2.4 两组患者各时间点MMSE评分比较
两组患者术前MMSE评分比较,差异无统计学意义(P>0.05);观察组术后1和3 d的MMSE评分明显高于对照组,两组比较,差异均有统计学意义(P<0.05)。见表5。
表5 两组患者各时间点MMSE评分比较(分,±s)Table 5 Comparison of MMSE scores at each time point between the two groups(score,±s)
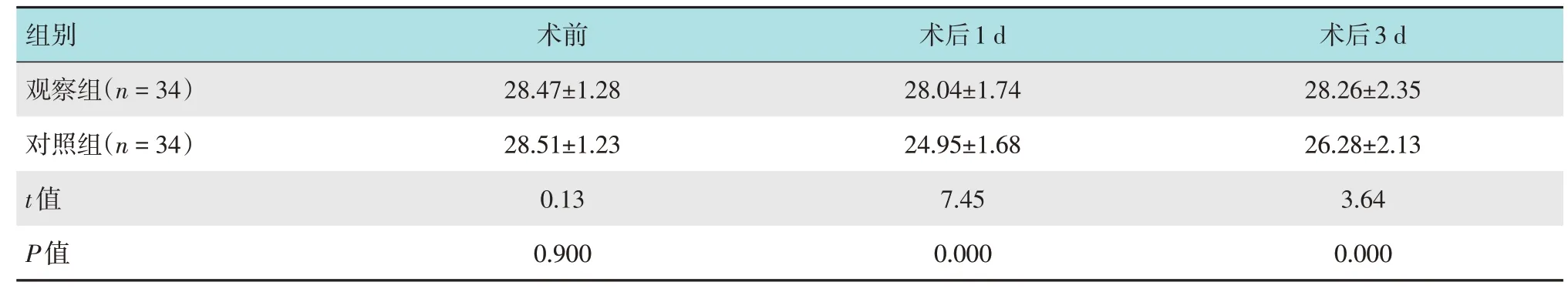
表5 两组患者各时间点MMSE评分比较(分,±s)Table 5 Comparison of MMSE scores at each time point between the two groups(score,±s)
组别观察组(n=34)术前28.47±1.28术后1 d 28.04±1.74术后3 d 28.26±2.35对照组(n=34)t值P值28.51±1.23 0.13 0.900 24.95±1.68 7.45 0.000 26.28±2.13 3.64 0.000
2.5 两组患者不良反应发生率比较
观察组不良反应总发生率为14.71%,低于对照组的38.24%,两组比较,差异有统计学意义(P<0.05)。见表6。
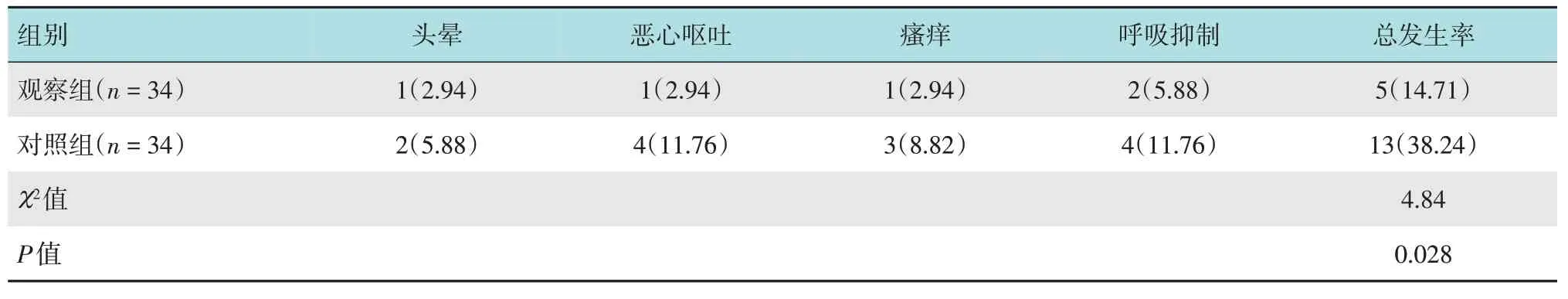
表6 两组患者不良反应发生率比较例(%)Table 6 Comparison of the incidence of adverse reactions between the two groups n(%)
3 讨论
TEM具有周围组织损伤小、出血量少和术野暴露清晰等优势,适用于距肛门4~25 cm范围内较小肿物的切除[9]。TEM的优势在于麻醉效果确切,但在部分患者中存在麻醉药物用量较大的问题。麻醉药物主要经肝脏和肾脏代谢,过量会对上述脏器功能产生损害,积聚在血液循环中刺激中枢神经系统,导致机体在手术过程中应激反应剧烈,还会使术后苏醒时间延长,增加了不良反应的发生风险。对于老年患者而言,术中剧烈的应激反应会导致血压和心率异常,危及合并循环系统和心脑血管疾病患者的生命。此外,老年患者发生POCD后,生活不能自理,增加患者的家庭负担,影响疾病恢复,若POCD加重,可增加二次入院风险[10]。目前,对于老年患者出现术中剧烈应激反应和术后发生POCD的具体机制尚不明确,多数学者认为与全身麻醉药物的中枢神经刺激作用、老年患者脏器功能衰退和麻醉药物代谢速率降低引起的药物蓄积有关[11-12]。
全身麻醉时,常采用丙泊酚复合瑞芬太尼,其中瑞芬太尼是一种中枢神经阿片类受体激动剂,与神经细胞上的受体结合后阻止受体与递质的结合,从而达到镇痛和镇静的效果,进入血液后,瑞芬太尼具有很高的溶解度,短时间内即可达到较高的血药浓度[13]。瑞芬太尼的代谢不依赖胆碱酯酶,由机体内的非特异性酯酶水解,对于年龄较大和肝肾功能不全的患者而言,安全性较高。丙泊酚作为目前最常用的短效麻醉药,其镇痛作用弱且时间短。有研究[14]指出,丙泊酚的镇痛作用与血药浓度密切相关,但在高水平血药浓度时,该药物的呼吸抑制作用也会明显增强。因此,临床实际应用过程中,常将丙泊酚联合其他药物进行复合麻醉,以达到增强麻醉效果和减少丙泊酚用量的目的。有研究[15]表明,全身麻醉下机体的应激状态能够激活下丘脑-垂体-肾上腺皮质系统,导致交感神经系统兴奋,增加机体儿茶酚胺与糖皮质激素的表达水平。应激反应是机体生理性防御机制,但部分患者出现剧烈应激反应时,儿茶酚胺等物质会过度分泌,抑制心血管组织细胞中的α2受体,导致高血压、血流动力学指标异常和心律失常等并发症,危及老年患者的生命[16]。右美托咪定具有镇静、抗焦虑、维持和引发非快速动眼睡眠的作用,是临床常用的麻醉药物之一,通过与人体脑干脑桥的蓝斑核内肾上腺素能受体结合后,即可发挥上述作用。国外学者[17]指出,采用右美托咪定联合阿片类药物进行麻醉时,不仅能够减少阿片类药物的使用剂量,降低呼吸抑制的发生风险,同时患者还能被轻易唤醒,已被应用于部分手术中,如脊柱和颅脑手术。本研究中,观察组麻醉优良率为94.12%,对照组麻醉优良率为76.47%,观察组各种麻醉药物的使用剂量均少于对照组,提示联合使用右美托咪定能提高麻醉优良率,减少麻醉药物的使用剂量。笔者分析认为:在与其他麻醉药物联合使用时,右美托咪定能够激活血管平滑肌α2受体使血管收缩,缩小血管直径,从而明显延长麻醉药物的吸收时间。有文献[18]报道,右美托咪定还能直接影响人体神经系统中C及A δ神经纤维的电传导,让麻醉药物的起效时间更短,同时还能增强麻醉药物的神经阻滞效果。因此,本研究中观察组麻醉优良率更高且麻醉药物用量更少。本研究还显示,观察组术后1和3 d血清Cor水平均明显低于对照组,观察组术后1和3 d的MMSE评分明显高于对照组。Cor是反应机体应激程度的重要指标,其水平与机体应激程度呈正相关[19]。本研究提示,观察组术后应激程度较对照组更轻且认知功能评分更高,笔者认为:右美托咪定能够减少术中麻醉药物使用量,缩短了中枢神经受到的刺激,同时具有增强麻醉药物效果的作用,故观察组术后Cor水平更低,认知功能评分更高。本研究中,观察组不良反应发生率较对照组低,组间比较,差异有统计学意义,考虑与观察组麻醉药物用量更少有关。
综上所述,老年患者TEM术中采用右美托咪定复合麻醉能够提高麻醉效果,减轻术后应激反应,改善术后认知功能,考虑与右美托咪定减少术中各麻醉药物用量及增强各麻醉药物效果有关。
