2017-2019年清远市人民医院血流感染病原菌分布及耐药性分析
2021-06-02陈凌娟汤英贤钟国权王娟徐令清
陈凌娟 汤英贤 钟国权 王娟 徐令清


【摘要】 目的:分析清遠市人民医院2017-2019年血流感染的病原菌分布及耐药性情况。方法:回顾性分析2017年1月-2019年12月清远市人民医院1 855例血流感染患者血液标本检测资料。将1 855例血液标本进行血培养、药敏实验,分析检测结果,观察病原菌分布及耐药性情况。结果:共分离出
1 855株菌株,其中革兰阴性杆菌1 211株(65.3%);革兰阳性球菌620株(33.4%);真菌24株(1.3%)。占比最高的病原菌依次为大肠埃希菌(33.6%)、肺炎克雷伯杆菌(12.1%)及金黄色葡萄球菌(10.1%)。主要革兰阴性菌中肠杆菌对其他多种抗菌药物表示出不同程度的耐药性,而对碳青霉烯类药物表现为敏感;铜绿假单胞菌、鲍曼不动杆菌对多种抗菌药物均表现出高度耐药性,其中后者仅对替加环素、粘菌素表现为敏感。葡萄球菌属均对青霉素G与头孢西丁耐药性较高。金黄色葡萄球菌、表皮葡萄球菌及人葡萄球菌对万古霉素、达托霉素、呋喃妥因、甲氧苄啶、利奈唑胺、莫匹罗星及替加环素均未见耐药,敏感率100%。肺炎链球菌对利福平、利奈唑胺、万古霉素敏感率均为100%,但对红霉素、克林霉素、四环素敏感率均低于10%。肠球菌属中粪肠球菌占比最高(1.7%)。粪肠球菌对万古霉素、氨苄西林、呋喃妥因、青霉素G、替加环素、替考拉宁及达托霉素均未见耐药,敏感率100%。粪肠球菌对克林霉素、奎奴普丁/达福普汀、利奈唑胺及夫西地酸均高度耐药,敏感率均为0。结论:革兰阴性菌是院内血流感染的主要病原菌,碳青霉烯类及替加环素对大肠埃希菌及肺炎克雷伯杆菌敏感性较高,铜绿假单胞菌及鲍曼不动杆菌对抗菌药物表现出较为明显的耐药性。金黄色葡萄球菌在分离出的革兰阳性菌中占比最高,其中敏感率较高的为万古霉素、达托霉素、替加环素以及利奈唑胺。
【关键词】 血流感染 病原菌 细菌分布 耐药性 抗菌药物
Distribution and Drug Resistance of Pathogenic Bacteria in Bloodstream Infection in Qingyuan Peoples Hospital from 2017 to 2019/CHEN Lingjuan, TANG Yingxian, ZHONG Guoquan, WANG Juan, XU Lingqing. //Medical Innovation of China, 2021, 18(10): 0-079
[Abstract] Objective: To analyze the distribution and drug resistance of pathogenic bacteria in bloodstream infections in Qingyuan Peoples Hospital from 2017 to 2019. Method: The blood samples of 1 855 patients with bloodstream infection in Qingyuan Peoples Hospital from January 2017 to December 2019 were retrospectively analyzed. Blood culture and drug sensitivity test were performed on 1 855 blood samples. The results were analyzed and the distribution and drug resistance of pathogenic bacteria were observed. Result: A total of 1 855 strains were isolated, including 1 211 strains (65.3%) of Gram-negative bacilli, 620 strains (33.4%) of Gram-positive cocci. Fungi were 24 strains (1.3%). The highest proportion of pathogens were Escherichia coli (33.6%), Klebsiella pneumoniae (12.1%) and Staphylococcus aureus (10.1%). Among the main Gram-negative bacteria, Enterobacter showed different degrees of resistance to other antimicrobial agents, but was sensitive to carbapenems. Pseudomonas aeruginosa and Acinetobacter baumannii showed high resistance to a variety of antimicrobial agents, among which the latter was only sensitive to Tigecycline and Colistin. Staphylococcus had high resistance to Penicillin G and Cefoxitin. Staphylococcus aureus, Staphylococcus epidermidis and Staphylococcus hominis were not resistant to Vancomycin, Dattomycin, Furantoin, Trimethoprim, Linezolid, Mopirocin and Ticecycline, and the sensitivity rates were 100%. The sensitivity rates of Streptococcus pneumoniae to Rifampicin, Linezolid and Vancomycin were 100%, but to Erythromycin, Clindamycin and Tetracycline were all lower than 10%. Enterococcus faecalis accounted for the highest proportion in Enterococcus (1.7%). There was no resistance of Enterococcus faecalis to Vancomycin, Ampicillin, Furantoin, Penicillin G, Tegecycline, Tecoranin and Datoromycin, and the sensitivity rates were 100%. Enterococcus faecalis was highly resistant to Clindamycin, Quinupridine/Dafoptin, Linezolid and Fucidic acid, and the sensitivity rates were 0. Conclusion: Gram-negative bacteria are the main pathogens of nosocomial bloodstream infection, carbapenems and Tigecycline are more sensitive to Escherichia coli and Klebsiella pneumoniae, and Pseudomonas aeruginosa and Acinetobacter baumannii show obvious resistance to antimicrobial agents. Staphylococcus aureus accounted for the highest proportion of Gram-positive bacteria isolated, among which Vancomycin, Datoromycin, Tegacycline and Linezolid are the most sensitive.
[Key words] Blood stream infection Pathogenic bacteria Distribution of bacteria Resistance Antimicrobial agents
First-authors address: Qingyuan Peoples Hospital, Qingyuan 511510, China
doi:10.3969/j.issn.1674-4985.2021.10.018
菌血症、败血症统称为血流感染,是临床上常见且多发的疾病类型,由病原微生物入侵血流引发的全身性炎症反应疾病[1]。疾病发作后常见的临床表现为心动过速、骤发寒战、高热、弥散性血管内凝血、呼吸急促、皮疹、神志改变以及休克等,出现以上疾病表现后若未进行及时有效治疗会严重降低患者生活质量,严重情况下会对患者生命健康产生威胁[2]。
临床研究显示,近年来广谱抗菌药物滥用以及大剂量激素的使用较为频繁,导致院内血液感染发生率呈逐年增长趋势,主要见于有严重基础疾病的ICU重症患者和高龄免疫力下降的老年患者等,亦或常继发于介入性诊疗后、气管切开、导管插管、透析、脏器移植等重症患者,或继发于放化疗后免疫力低下的肿瘤患者[3-4]。除此之外,抗菌藥物的长期滥用会降低病原菌对于抗菌药物的敏感性,随着其耐药性的变化,不仅增加了临床治疗难度,而且对治疗效果与疾病恢复产生阻碍作用[5]。这些患者本身存在基础病感染,血流感染风险大,病死率高,且多为耐药菌株感染,情况复杂,给临床治疗带来了极大的困难,需要引起高度重视。因此,院内血流感染病原菌耐药性及其分布情况的分析与探讨,对临床治疗具有积极意义,可以提升抗菌药物的合理应用、有效治疗院内血流感染。本研究监测住院患者送检的血流感染标本,对1 855例患者病原菌的分布及耐药情况进行分析,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2017年1月-2019年12月清远市人民医院1 855例血流感染患者血液标本检测资料及基本信息。血流感染诊断标准:(1)临床诊断,检测患者体温在36 ℃以下或38 ℃以上,伴有寒战;(2)患者合并入侵部位、迁徙病灶;培养检出病原菌;合并全身中毒症状而无明显感染灶;收缩压下降超过40 mm Hg(或在90 mm Hg以下)[6]。纳入标准:符合上述血流感染诊断标准。排除标准:同一患者多次送检的相同菌株;检测出污染菌的污染标本;初次采集血培养时患者体温低于38℃;导管拔除后感染未控制;使用敏感抗菌药物后病情无法控制。男868例,女987例;年龄29~75岁,平均(48.5±7.3)岁。本研究内容已经医院伦理委员会批准。
1.2 方法 在患者出现寒战或高热时,及时采集患者8~10 mL肘正中静脉血液,注入无菌培养瓶后送检,操作过程坚持无菌操作原则。使用BD BACTEC FX全自动血培养仪(美国BD公司)对细菌进行培养;采用布鲁克时间飞行质谱仪(美国布鲁克·道尔顿公司)进行快速鉴定,全方位分析;药敏与研究检测仪器选择phoenix BD-M50(美国BD公司)全自动病原菌鉴定仪、法国梅里埃VITEK2全自动病原菌鉴定仪。药敏结果严格按照CLSI的判读标准分析。质控菌株ATCC2599(大肠埃希菌)、ATCC-27853(铜绿假单胞菌)、ATCC49619(肺炎链球菌)、ATCC25923(金黄色葡萄球菌)来源于中国微生物菌种管理中心。药敏试验培养基生产厂家为广州迪景微生物科技有限公司(Mueller-Hinton琼脂培养基)。
1.3 统计学处理 采用WHONET5.6软件进行血培养分离菌的分布统计及耐药性分析。
2 结果
2.1 血流感染病原菌的分布情况 2017年1月-
2019年12月送检的血培养标本共分离出1 855株菌株,其中革兰阴性杆菌1 211株,占总菌株数目的65.3%;革兰阳性球菌620株,占总菌株数目的33.4%;真菌24株,占总菌株数目的1.3%。占比最高的病原菌依次为大肠埃希菌(33.6%)、肺炎克雷伯杆菌(12.1%)、金黄色葡萄球菌(10.1%)、表皮葡萄球菌(6.1%)及铜绿假单胞菌(5.6%)。见表1。
2.2 革兰阴性菌中主要肠杆菌与不发酵革兰阴性杆菌的耐药性分析 本研究中分离出的肠杆菌主要为大肠埃希菌与肺炎克雷伯杆菌,均对替加环素的敏感率最高(100%)。且两者对碳青霉烯类抗菌药物(美罗培南、厄他培南、亚胺培南)的敏感率均在95%以上,对半合成青霉素类抗生素(头孢哌酮/舒巴坦、哌拉西林/他唑巴坦)具有较高的敏感率,均在90%以上;大肠埃希菌对喹诺酮类抗生素,比如莫西沙星、环丙沙星及左旋氧氟沙星等的敏感性较差(57.4%~67.3%),而肺炎克雷伯杆菌对其的敏感性则较好(87.9%~94.2%)。主要肠杆菌对三代头孢菌素中头孢他啶敏感率一般(大肠埃希菌74.8%,肺炎克雷伯杆菌88.4%),而对头孢曲松(大肠埃希菌55.9%,肺炎克雷伯杆菌73.7%)、头孢噻肟(大肠埃希菌55.3%,肺炎克雷伯杆菌81.3%)的敏感率较差。本研究中分离出的不发酵革兰阴性杆菌主要为铜绿假单胞菌(5.6%)和鲍曼不动杆菌(3.7%),其检出率所占总菌数比例较低。铜绿假单胞菌与鲍曼不动杆菌对粘菌素敏感率最高,为100%。铜绿假单胞菌对头孢哌酮/舒巴坦、阿米卡星、妥布霉素、美罗培南、哌拉西林/他唑巴坦以及亚胺培南的敏感率均达90.0%以上,而对氨苄西林、多西环素、头孢呋辛酯及头孢西丁则高度耐药,敏感率均为0。鲍曼不动杆菌对粘菌素及替加环素敏感率最高(100%),其次为米诺环素(88.4%),对氨苄西林、四环素、复方新诺明、头孢唑林均未检测出敏感菌株(敏感率均为0),对其他常见抗菌药物的敏感率均低于60%。见表2。
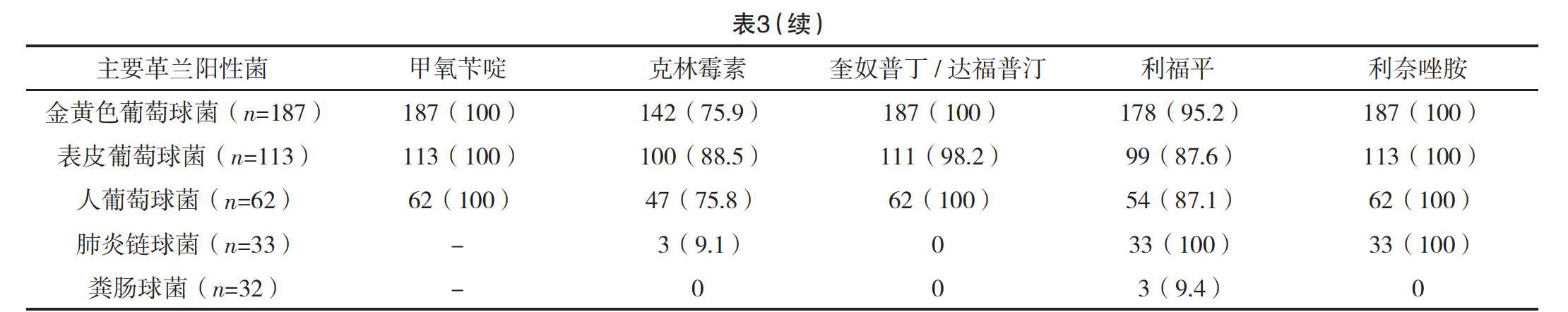
2.3 革兰阳性菌中主要葡萄球菌、链球菌与肠球菌的耐药性分析 金黄色葡萄球菌对头孢西丁敏感率最低(0),其次为青霉素G(11.8%)与氨苄西林(40.1%);表皮葡萄球菌对青霉素G敏感率最低(7.1%),其次为头孢西丁(22.1%)与苯唑西林(45.1%);人葡萄球菌对青霉素G敏感率最低(12.9%),其次为头孢西丁(27.4%)与红霉素(29.0%),葡萄球菌属均对青霉素G与头孢西丁耐药性较高。以上三种葡萄球菌对万古霉素、达托霉素、呋喃妥因、甲氧苄啶、利奈唑胺、莫匹羅星及替加环素均未见耐药,敏感率100%。肺炎链球菌对利福平、利奈唑胺、万古霉素敏感率均为100%,对喹诺酮类抗生素如左旋氧氟沙星、莫西沙星敏感率均大于95%,但对红霉素、克林霉素、四环素耐药性高、敏感率均低于10%。肠球菌属中粪肠球菌占比最高(1.7%)。粪肠球菌对万古霉素、氨苄西林、呋喃妥因、青霉素G、替加环素、替考拉宁及达托霉素均未见耐药,敏感率100%。粪肠球菌对克林霉素、奎奴普丁/达福普汀、利奈唑胺及夫西地酸高度耐药,敏感率为0。见表3。
3 讨论
血流感染具有较高的发病率,在医院感染中占据较高的比重,近年来其发生率不断增加。血流感染情况复杂、疗效差。临床研究结果显示,与社区血流感染相比,医院内获得性血流感染病死率较高,主要发生在有严重疾病的ICU和老年病房等,或继发于放、化疗、介入的患者,或进行气管切开、导管插管、透析、脏器移植等重症患者[7-8]。随着抗菌药物的滥用,多重耐药菌株随之出现蔓延趋势,不仅严重降低疾病治疗效果,而且对患者生命健康产生严重威胁,成为临床重点解决的难点问题之一。本文主要是对获得性血流感染的病原菌进行分析,检测常用抗菌药物体外敏感性,进而有效了解病原菌的实际分布及耐药情况,可以有效提升临床药物治疗的有效性与合理性,为提高院内感染患者的治愈率提供更多的信息。
在医院内获得性血流感染的分析中,最为常见的病原菌主要为以下三种,即大肠埃希菌、肺炎克雷伯杆菌、金黄色葡萄球菌。本文病原菌分析结果与文献[9-10]的报道相一致,但与文献[11-12]报道略有出入,且不同研究机构结果存在差异,相关学者认为差异与不同研究机构常用抗菌药物谱直接相关,提示血流感染常见病原菌的分布存在区域差异,仅代表研究医院的情况[13-14]。而近年来随着导管插管、透析、介入治疗等技术的开展,院内血流感染的病原菌发生了变化。本文研究结果显示,革兰阴性菌在血流感染中占比较高(65.3%),且对头孢类抗菌药物表现出一定耐药性,其中头孢唑林耐药性最为显著。监测结果显示大肠埃希菌耐药性明显,肺炎克雷伯菌对氨苄西林的耐药率超过80%,值得注意的是,碳青霉烯类抗菌药物对大肠埃希菌及肺炎克雷伯杆菌保持良好的体外抗菌活性,且目前尚未发现这两种菌对替加环素耐药,但临床上仍需谨慎使用以警惕抗菌药物滥用、病原菌变异等。临床研究结果显示,鲍曼不动杆菌、铜绿假单胞菌两种细菌多重耐药的增加趋势较为明显,发生率在60%以上,其以上两种细菌引发的血流感染可以显著提升病死率[15]。铜绿假单胞菌对多种抗菌药物的耐药率较高。临床在对多重耐药鲍曼不动杆菌进行治疗的过程中,将碳青霉烯类药物作为疾病治疗的最佳药物,且近年来有关该报道逐渐增多,相关学者表示其与鲍曼不动杆菌耐药机制具有密切关系[16]。本研究结果显示,多数抗菌药物(包括碳青霉烯类药物)对鲍曼不动杆菌的耐药率较高,高达40%左右。由此可见,鲍曼不动杆菌、铜绿假单胞菌的耐药状况不容乐观,前者对米诺环素、替加环素耐药率较少[17-18]。
本研究中革兰阳性菌的发生率为33.4%。氨基糖苷类药物作为常用的抗肠球菌感染药物,其耐药性在一定程度上增加了治疗难度[19-20]。本研究监测数据显示:除粪肠球菌外,主要革兰阳性菌对氨苄西林、青霉素G、红霉素均有不同程度耐药,对替加环素、利奈唑胺以及万古霉素等,为发现耐药株,临床在进行革兰阳性菌治疗的过程中可以优先使用以上药物。
尽管本院获得性血流感染病原菌分布情况较为稳定,但仍然需要对血流感染患者的病原菌分布及耐药情况进行科学分析与评估,降低临床治疗难度的同时,为其生命健康提供保障。
参考文献
[1] Jung N,Rieg S.Essentials in the Management of S.Aureus Bloodstream Infection[J].Infection,2018,46(4):441-442.
[2] Boev C,Kiss E.Hospital-Acquired Infections:Current Trends and Prevention[J].Crit Care Nurs Clin North Am,2017,29(1):51-65.
[3] Mark E,Karnatak R.Intravascular Catheter-Related Bloodstream Infections[J].Infect Dis Clin North Am,2018,32(4):765-787.
[4] Cantón-Bulnes M L,Garnacho-Montero J.Practical Approach to the Management of Catheter-Related Bloodstream Infection[J].Rev Esp Quimioter,2019,32(Suppl 2):38-41.
[5] Harding C,Hennon S,Feldman M,et al.Uncovering the Mechanisms of Acinetobacter Baumannii Virulence[J].Nat Rev Microbiol,2018,16(2):91-102.
[6]中华人民共和国卫生部.医院感染诊断标准(试行)[J].中华医学杂志,2001,81(5):314-320.
[7] Bell T,Grady N.Prevention of Central Line-Associated Bloodstream Infections[J].Infect Dis Clin North Am,2017,31(3):551-559.
[8]李耘,吕媛,郑波,等.中国细菌耐药监测研究2017-2018革兰氏阴性菌监测报告[J].中国临床药理学杂志,2019,34(19):2508-2528.
[9]陈淼,江唯波,韩贤达,等.2014-2017年医院血流感染病原菌分布及耐药性变迁[J].中华医院感染学杂志,2018,28(23):3432-3533.
[10] Morano S,Latagliata R,Girmenia C.Catheter-associated Bloodstream Infections and Thrombotic Risk in Hematologic Patients With Peripherally Inserted Central Catheters(PICC)[J].Support Care Cancer,2015,23(11):3289-3295.
[11]陈明慧,孙兰菊,房杰,等.2015-2017年临床常见血培养病原菌的分布特征及耐药性变迁[J].中国中西医结合外科杂志,2019,25(3):248-256.
[12]周丹,钟平.耐碳青霉烯类药物肺炎克雷伯菌和鲍曼不动杆菌对替加环素的敏感性分析[J].临床输血与检验,2020,22(1):64-67.
[13]刘秋萍,徐凌.鲍曼不动杆菌耐药机制的研究进展[J].中国抗生素杂志,2018,43(10):1179-1187.
[14]岑叶平,崔裕山,常燕子,等.肠球菌属细菌的临床分布与耐药性分析[J].中国微生态学杂志,2019,31(10):1215-1218.
[15]李翠,段永亮,张美,等.血清PCT对血流感染患者病原菌分布的鉴定作用研究[J].临床肺科杂志,2021,26(1):54-58.
[16]邹小英,黄康,邱小珍.某院2017年-2019年98例血流感染患者血液标本中病原菌的培养及其耐药性分析[J].抗感染药学,2020,17(10):1473-1475.
[17]王二华,张畅,唐亦舒,等.急性白血病患者革兰氏阴性菌血流感染的药敏分析及预后[J].中南大学学报(医学版),2020,45(9):1068-1073.
[18]徐春晖,朱国庆,林青松,等.2014-2018年成人血液病患者血流感染病原菌分布及耐药性单中心结果分析[J].中华血液学杂志,2020,41(8):643-648.
[19]刘丽霞,陈庆贤,黎宝仁,等.血液病患者血流感染病原菌耐药性与病死影响因素分析[J].中华医院感染学杂志,2020,30(12):1826-1830.
[20]陈倩倩,宋缘缘,唐洪影,等.2015-2018年血流感染病原菌菌群分布及耐药性分析[J].天津医科大学学报,2020,26(3):271-275.
(收稿日期:2021-02-26) (本文編辑:田婧)
