光线性角化病的皮肤镜特征研究进展
2021-05-31吴姣娜郎文超高敏虹辛琳琳
吴姣娜 高 菲 郎文超 付 超 高敏虹 张 斌 乔 锰 辛琳琳
1山东第一医科大学,山东泰安,271016;2山东第一医科大学第一附属医院(山东省千佛山医院)皮肤科,山东济南,250000;3潍坊医学院,山东潍坊,261053
光线性角化病(actinic keratosis,AK),又称老年性角化病、日光性角化病等[1],是长期日光暴晒所引起的一种皮肤角化性疾病,好发于头面部、颈部、前臂、手背等曝光部位[2],有发展为鳞状细胞癌的风险[3-5]。AK 的发病与多个组织、细胞和分子层面的因素相关,其中p53基因突变、免疫相关因素以及异常的氧化应激是目前研究发现的主要致病环节[6]。AK初期可表现为正常肤色或者淡红色的丘疹或结节,也有境界不清的红斑、色素斑、毛细血管扩张。随后皮疹隆起,边缘可有炎症表现及皮肤光老化改变,表面可以出现疣状增生,质地硬,有轻微粘着性鳞屑。随着时间的进一步延长皮损转变为黄褐色或者黑褐色,表面干燥,角化显著,有的可继发皮角、溃疡。组织病理学表现为角化过度与角化不全交错,下方可见到核大而深染的不典型角质形成细胞,细胞排列紊乱,成芽蕾状突入真皮乳头层,真皮浅层胶原纤维有日光弹力变性[7]。组织病理学分为3级(Roewert-Huber 分级):I级为表皮下1/3角质形成细胞异型性、II级为表皮下2/3角质形成细胞异型性、III级为全层角质形成细胞具有异型性(原位鳞癌)[8]。
1 皮肤镜的应用
对于AK常见的诊断方式多是由皮肤科医生经验判定该病疑似为光线性角化病,然后进行病理活检进行确诊,该检测结果准确但为有创检查[9,10]。目前非侵袭性的影像诊断方法如皮肤镜、共聚焦显微镜等可用于协助诊断AK[11],皮肤镜作为一种常用的无创辅助检查,色素和血管为其观察的两大参数,已在临床皮肤科广泛应用[7,12],其操作简单,对AK的诊断的敏感性和特异性分别为98.7%和95%[13],因此可作为临床医师诊断AK的有力辅助工具。
2 AK的临床与皮肤镜分级
临床上,AK可分为三级:I级,轻微可见和可触,触诊比视诊明显;II级,可见和可触,轻微角化过度;III级,明显可见和角化过度[14](图1)。分别有相对特异的皮肤镜模式:I级,皮肤镜下以为红色假网状结构为特征,表面可有散在的白色鳞屑;II级,表现为“草莓模式”,假网状红斑基底上混合有白色至黄色的角化性毛囊开口,角化扩张的毛囊开口周围多伴有白晕,又称“靶形毛囊”;III级,表现为覆有鳞屑的黄白色背景上有开口增大的毛囊并充满角栓,或者是表现为黄白色不规则区域的明显角化过度[15](图2)。
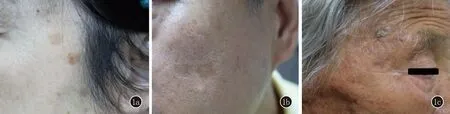
图1 1a:AK I级,临床轻度可触及;1b:AK II级,轻度角化过度;1c:AK III级,明显角化过度

图2 2a:AK I级,基底假网状红斑,伴有少量鳞屑;2b:AK II级,基底假网状红斑上见多发毛囊角栓和玫瑰花瓣征,即“草莓模式”;2c:AK III级,明显的角化过度,可见大量鳞屑
3 AK的皮肤镜特征
面部AK(包括头皮AK)通常具有以下皮肤镜特征:①基底假网状红斑(红色假网),即红斑背景下的伪网格状结构,为面部AK最常见的皮肤镜特征[16],与AK显著相关[17];②毛囊周围白晕;③毛囊口黄色角栓;④表面黄白色鳞屑或角化性团块,在PAK(色素性光线性角化病)中具有高度特异性(94.2%)[18];⑤血管结构,毛囊口周围粗大的不规则线状血管、毛囊口周围细小的线状波浪状血管、点状血管、周边放射线状血管、周边粗大血管;⑥草莓样结构,对于非色素性AK则会出现“草莓样图案”[19,20],即当毛囊口充满黄白的角化物质即是典型的草莓样结构,当角化物质堆积过度时(毛囊口角栓),毛囊周围围绕白色晕圈又称靶形毛囊,当靶样征出现时,血管管腔明显增大,而皮损中存活的表皮厚度与血管管腔大小呈负相关[21];⑦玫瑰花瓣征(白色环形结构),Lallas等的研究发现玫瑰花瓣征是PAK最强的预测因子[12]。玫瑰花瓣征是偏振光皮肤镜下特有,是毛囊口扩张、毛囊口内容物和毛囊周围纤维化的解剖学基础加之偏振光所产生的光学现象,不具有疾病特异性[22]。病理学上认为是由角化过度引起的[23,24]。最常见于AK,若结合皮损位于面部或曝光部位,皮肤镜下同时可见鳞屑、角栓或毛囊口周围白晕,诊断AK的概率显著提高[25]。⑧红色和白色无结构区[21],即无结构的红色及白色区域,没有任何可识别的色素沉着或形态改变的区域。⑨色素结构,包括周边色素加深、棕灰色假网状色素、毛囊周围点和球及环形颗粒状结构。毛囊周围点和球及环形颗粒状结构主要出现在PAK中,李彦波等[23]研究表明毛囊口周围点状或球状结构为52.6%,“环形颗粒状" 结构为31.5%。刘芃祥等[26]研究表明皮肤镜特征单独诊断价值:表面黄白色鳞状块的灵敏度最高(97.37%),周边色素加深的特异度最高(91.30%);联合多特征诊断价值:基底假网状红斑+毛囊口黄色角栓+毛囊口周围白晕三者联合诊断符合率为90.16%,在此基础上联合其他特征,并不能增加诊断符合率(图3)。
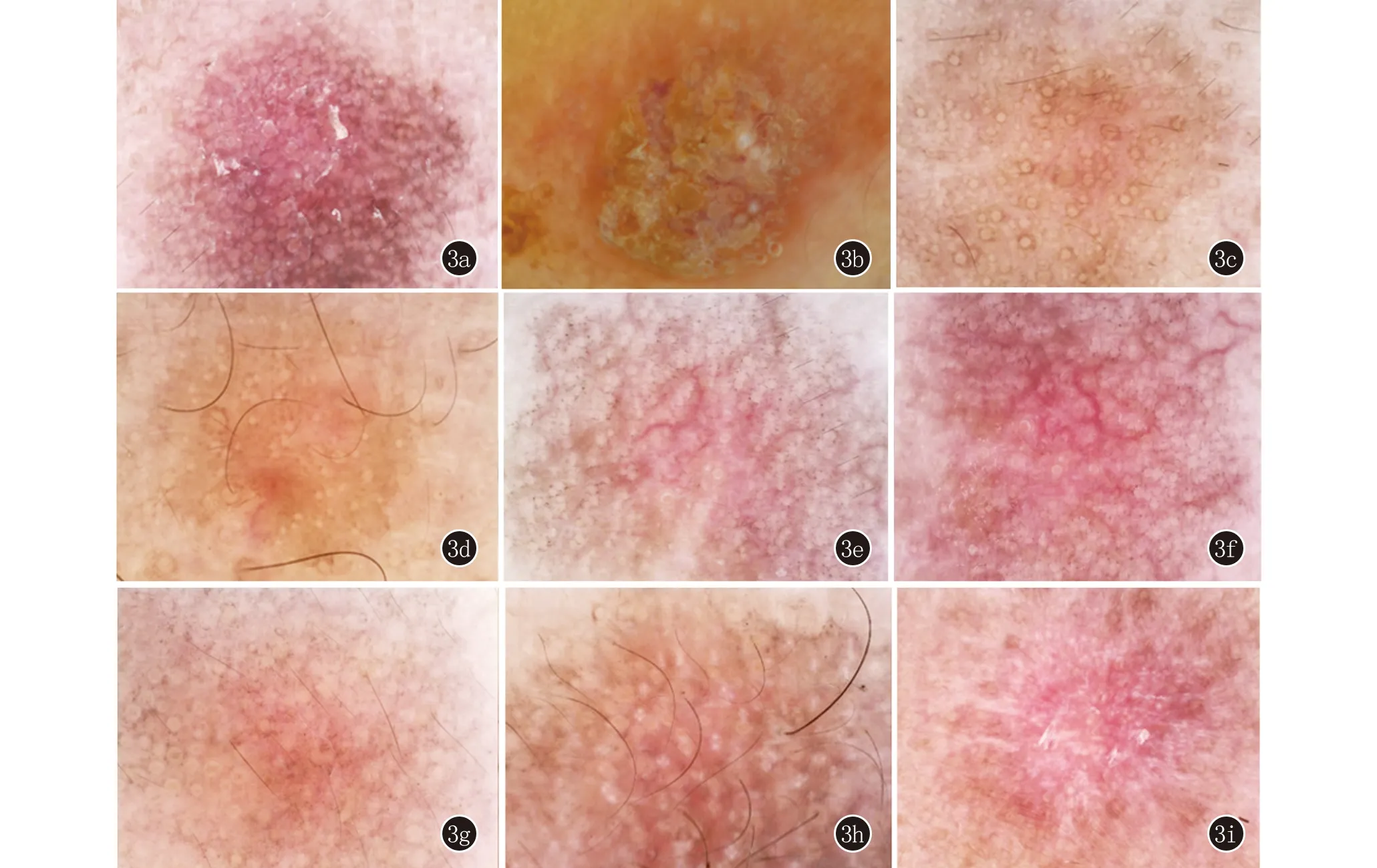
图3 3a:基底假网状红斑、棕灰色假网状色素,毛囊口周围多发棕灰色点、球,表面有少许鳞屑;3b:表面黄白色鳞屑及角化性团块;3c:毛囊周围白晕;3d:环形颗粒状结构及周边色素加深;3e:毛囊口周围相对细小的线状血管,多发性棕灰色点和球;3f:毛囊角栓,毛囊口周围粗大的不规则线状血管,多发性棕灰色点和球;3g:多发性棕灰色的点和球;3h:玫瑰花瓣征;3i:基底假网状红斑,呈条带状分布的白色无结构区
非面部AK是指通常发生在四肢及躯干部位的AK,它的皮肤镜特征包括红斑和表面鳞片,伴有点状血管,有时也可发现红色假网[13]。Reinehr等[16]对70例AK患者的258个非面部AK的皮肤镜特征进行分析,发现白色鳞屑是最常见的皮肤镜结构(97.3%),其次是红斑(56.4%)和色素沉着(22.5%),在2个非面部AKs中观察到红色假网。因此非面部AK的皮肤镜特征主要是白色鳞屑、红斑和色素沉着,红色假网及点状血管少见(图4)。
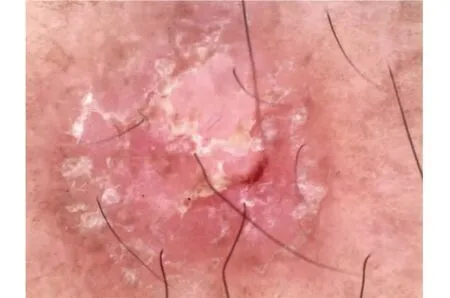
图4 前臂的AK,可见白色鳞屑、红斑,周边可见色素沉着
4 AK皮肤镜下的鉴别诊断
4.1 与恶性雀斑样痣及恶性雀斑样黑素瘤的鉴别诊断 恶性雀斑样痣(lentigo maligna,LM)和恶性雀斑样黑素瘤(lentigo maligna melanoma,LMM)多发生于中老年患者面部,LM临床上常为深棕色至黑色不规则斑片,比老年性雀斑样痣颜色更深,皮损扁平、表面光滑。LM和LMM好发于日光损伤的皮肤,以面部为主,其中LM是原位黑素瘤,LMM是侵袭性黑素瘤。LM、LMM皮肤镜特征为:①不对称色素性毛囊开口,是由于单个毛囊内的恶性黑素瘤细胞下降不均造成。②环形颗粒状结构,由青灰色的点和球形成[18]。③灰色菱形结构和条纹结构(晶体结构), Lallas等[12]在他们的研究中发现,灰色菱形是与LM相关的最常见特征。④不规则的蓝灰色点和小球,LM的早期特征是青灰色的点,这种青灰色的点可以发展为球状。⑤黑色污斑,对恶性生长具有高度特异性。⑥假性色素网,即由毛囊口组成的假网状结构。由于面部各附属器开口(主要是毛囊和汗腺开口) 的存在,常在弥漫性色素沉着区域形成无色素的孔状结构,而形成粗糙不规则的网状结构,称之为假性色素网[27]。⑦退化结构,多表现为色素减退的无结构区[28]。⑧靶样模式,Carbone等[29]在他们的研究发现在26%的LM和20%的良性病变中存在靶样模式。⑨角化过度(黄白色鳞屑)。⑩血管度增加,有的构成红色菱形结构。
4.2 与脂溢性角化病的鉴别诊断 脂溢性角化病(seborrheic keratosis,SK)又名基底细胞乳头状瘤(basal cell papilloma)、老年斑(verruca senilis),因角质细胞成熟迟缓所形成[30],是一种常见的表皮良性肿瘤,多见于老年人,一般发生于四肢、头面部等。临床上,皮损可表现为浅至深棕色、椭圆形、圆形或不规则斑块、斑疹、丘疹或结节,直径从几毫米到几厘米不等。李俊杰等[31]研究发现皮肤镜对脂溢性角化病检查诊断的灵敏度为93.22%,特异度为57.14%。脂溢性角化病的皮肤镜特征为:①粟粒样囊肿,为白色或黄色圆形结构,色泽明亮,与周围暗褐色或黑色背景形成对比。②粉刺样开口,为具有黑色或褐色粉刺样角栓的圆形或卵圆形凹坑,组织学检查,与皮肤表面充满角质的凹陷有关。③皮沟与皮嵴,皮沟(脑沟)是一种线状而非圆形的粉刺样开口,在皮损内表现为深褐色或黑色线形或曲线形结构。④网络模式,交错的皮沟与皮嵴可形成网络模式。⑤脑回状结构,多条皮沟(脑沟)与皮嵴(脑回)可形成脑回状结构,即这些结构类似于大脑表面的沟回(大脑样模式)。⑥胖手指样结构,也称“肥指征”,为皮嵴形成的较宽的线状模式。⑦虫蚀状边缘,皮损的边缘凹凸不平,似虫咬状。⑧边界清晰(胶冻征)。⑨典型发夹状血管。⑩亮白色条纹,在偏振光下可见到多发亮白色条纹,也称为蝶蛹样结构,此结构仅在偏振光下可见。既往报道亮白色条纹多见于基底细胞癌、黑素瘤及Spitz痣中,也可见于皮肤纤维瘤及瘢痕中,可能与真皮浅层胶原增多及变性有关[32]。
4.3 与日光性黑子的鉴别诊断 日光性黑子(solar lentigo,SL) 又称日光性雀斑样痣(solor lentigo,SL)或老年性雀斑样痣(lentigo senilis,LS),与紫外线暴露和皮肤老化有关,皮损表现为大小不一的褐色斑疹或斑片,表面光滑而颜色一致,直径多为1~5 mm,常不超过1 cm,散在分布,亦可密集排列但不融合。皮肤镜下可表现为弥漫无结构、均质褐色斑片和/或纤细淡褐色指纹样结构,边界清晰,可见“虫蚀状”边缘,由于SL可发展为脂溢性角化病(seborrheic keratosis,SK),临床上可见在原有斑片基础上灶性区域出现轻度隆起,此时可见网格样结构、粟粒样囊肿、发夹样血管等SK的皮肤镜特征。SL常表现为光滑或不规则边缘的棕色或黑色斑点或斑块,在皮肤镜下常具有网格样结构、灰色小点、黄色不透明区域、粟粒样囊肿、脑回样结构、虫蚀状边缘、清晰的边界(胶冻征)、指纹样结构、不规则色素沉着等皮肤镜特征[18]。
5 指导临床治疗
皮肤镜除了在AK的诊断与鉴别诊断中具有重要作用,其在AK的临床治疗中也具有重要的指导作用。皮肤镜可以观察到真皮层等细微结构,因此能够更加精确地确认肿瘤的大小及边界[33]。目前AK 的治疗方法包括冷冻、外科切除、激光、药物剥脱及光动力疗法(photodynamic therapy,PDT)等[34]。在治疗前应用皮肤镜对皮损范围精确定位可以增加清除率减少复发的风险。光动力疗法是近年来用于治疗光化性角化病的一项新兴技术,临床上常用PDT治疗AK、Bowen病、浅表型和薄结节型基底细胞癌[35],尤其适用于那些不能耐受手术、多发性或面积广泛的皮损。在PDT治疗前后应用皮肤镜可以精准判定疗效,AK经PDT(或冷冻)治疗后,皮肤镜检查可发现黄白色鳞屑、基底假网状红斑、靶形毛囊及玫瑰花结征等皮肤镜特征的消失,以此来评价治疗效果。
6 结语
光线性角化病作为一种癌前病变,对其需做到早诊断、早治疗。皮肤镜能够消除皮肤表面反射光,观察到表皮、表皮真皮交界处和真皮浅层色素性结构及浅层血管形态,显示出肉眼无法看见的形态学特征,是诊断AK的有力工具。皮肤镜可用于鉴别临床表现和AK类似的LM(LMM)、SK及SL,以明确诊断及确定下一步的诊疗方法,也可用于指导手术治疗及观察药物治疗的疗效。在皮损明显肥厚,出现溃疡,且皮肤镜表现见发夹样血管和不规则血管,提示鳞癌表现时,需积极进行活检以排除恶变的可能。
