K-ROD系统治疗腰椎间盘突出伴相邻节段退变的疗效
2021-05-27程学良董荣鹏康明阳赵建武
程学良,曲 扬,董荣鹏,康明阳,赵建武
腰椎非融合技术基于腰椎融合术存在术后邻椎退变[1]等并发症而提出,主要包括椎间盘置换、棘突间动态固定技术及椎弓根螺钉动态内固定术[2]。其中,椎弓根螺钉动态内固定术用于治疗单节段腰椎间盘突出临床疗效良好[3-5],但对于治疗多节段椎间盘退变的中青年患者存在较大争议[6-8]。2009年11月~2016年3月,我科采用K-ROD系统和单节段腰椎后路椎体间融合(PLIF)治疗20例腰椎间盘突出伴相邻节段退变中青年患者,本研究比较两种治疗方法的临床疗效,报道如下。
1 材料与方法
1.1 病例资料纳入标准:① 年龄<55岁;② 单节段腰椎间盘突出,相邻节段明显退变;③ 突出节段椎间隙明显降低;④ 腰椎间盘退变Pfirrmann分级为3级或以上;⑤ 临床随访资料完整。排除标准:① 合并风湿、感染等脊柱疾病;② 有脊柱外伤、骨折;③ 内固定已摘除。按手术方案的不同将患者分为观察组(采用K-ROD系统治疗,11例)和对照组(采用单节段PLIF治疗,9例)。① 观察组:男5例,女6例,年龄31~54(43.45±7.17)岁;体重指数19.1~25.6(22.66±2.51) kg/m2; 融合手术节段:L4~53例,L5~S18例;病程3个月~2年。② 对照组:男5例,女4例,年龄26~54(42.33±10.12)岁;体重指数18.0~24.4(21.17±2.51) kg/m2; 融合手术节段:L4~56例,L5~S13例;病程3个月~2年。两组术前一般资料比较差异均无统计学意义(P>0.05)。
1.2 治疗方法全身麻醉下手术。患者俯卧位,垫高悬空腹部。以手术节段为中心,行后背正中切口,逐层显露棘突、椎板、关节突。以人字嵴为参考点,常规置入椎弓根螺钉,C臂机透视下确认椎弓根螺钉位置良好后,安装连接杆和顶丝。非融合节段的连接杆观察组采用弹性棒,对照组采用刚性棒。去除融合节段的椎板、黄韧带,显露硬膜囊,保护硬膜囊、神经根,摘除椎间盘,刮勺刮除上下终板软骨,椎间植入自体骨或同种异体人工骨。对照组冲洗后放置引流管2~3 d,缝合切口。观察组继续处理非融合节段,采用一侧椎板开窗技术摘除黄韧带和突出的髓核组织,探查神经根通道,确定无张力、无压迫后用生理盐水冲洗,放置引流管1~3 d,逐层缝合切口。术后两组均给予脱水、抗感染、营养神经等治疗。
1.3 观察指标与疗效评价① 手术情况:手术时间,术中出血量。② 临床疗效:采用腰、腿部疼痛VAS评分和功能障碍指数(ODI)评价。③ 影像学指标:a)退变椎间盘节段椎间隙高度(H1)和椎间活动度(ROM1);b)退变椎间盘上位相邻节段椎间隙高度(H2)和椎间活动度(ROM2);c) 邻椎退变发生率:以椎间隙活动度>11°或椎间隙高度丢失约20%作为椎间盘退变的判断标准。
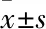
2 结果
患者均获得随访,观察组随访时间34~53(44.55±6.52)个月,对照组随访时间31~54(40.22±9.26)个月。
2.1 两组手术情况比较见表1。手术时间、术中出血量观察组明显长(多)于对照组,差异均有统计学意义(P<0.05)。

表1 两组手术情况比较
2.2 两组临床疗效比较见表2。① 术后1年:两组各项指标均明显低于术前(P<0.05);两组间比较差异均无统计学意义(P>0.05)。② 末次随访:两组各指标明显低于术前(P<0.05);对照组各项指标均明显高于术后1年(P<0.05);观察组各项指标均明显低于对照组(P<0.05),与术后1年比较差异无统计学意义(P>0.05)。

表2 两组手术前后临床疗效比较
2.3 两组影像学指标比较见表3。

表3 两组手术前后影像学指标比较
2.3.1椎间隙高度变化 ① 术后1年时,两组H1、H2均较术前降低(P<0.05),两组间比较差异无统计学意义(P>0.05)。② 末次随访时,对照组H1和H2均较术前、术后1年明显降低(P<0.05);观察组H1较术前、术后1年均明显降低(P<0.05),H2较术前明显降低(P<0.05),但与术后1年相比差异无统计学意义(P>0.05);两组间H1、H2比较差异有统计学意义(P<0.05)。
2.3.2椎间活动度变化① 术后1年时,观察组ROM1较术前明显降低(P<0.05),ROM2较术前明显增高(P<0.05);对照组ROM1、ROM2均较术前明显增高(P<0.05);两组间ROM1比较差异有统计学意义(P<0.05)。② 末次随访时,观察组ROM1较术前明显降低(P<0.05),ROM2较术前明显增高(P<0.05),但与术后1年比较差异无统计学意义(P>0.05);对照组ROM1、ROM2均较术前明显增高(P<0.05),仅ROM1较术后1年明显增大(P<0.05);两组间ROM1比较差异有统计学意义(P<0.05)。
2.3.3邻椎退变情况末次随访时,出现邻椎退变观察组1例、对照组7例,两组比较差异有统计学意义(P<0.05)。
2.4 两组典型病例见图1~4。
3 讨论
3.1 K-ROD系统的特点融合与非融合技术结合的脊柱K-ROD系统能够降低代偿性的腰椎活动度的增加[9],改善脊柱应力分布,理论上可降低术后发生相邻节段不稳和椎间盘退变的风险。但与单纯融合技术相比,脊柱K-ROD系统的手术操作多处理了1个节段椎间盘,故在手术时间和出血量方面有所增加。本研究中,手术时间、术中出血量观察组明显长(多)于对照组,差异有统计学意义(P<0.05)。
3.2 K-ROD系统治疗腰椎椎间盘突出伴相邻节段退变的临床疗效分析腰椎融合术后相邻节段退变一般在术后2年以后表现出来[10]。本研究中,术后1年两组临床疗效比较差异无统计学意义(P>0.05),与文献[11]报道相一致。末次随访时,腰部VAS评分观察组低于对照组,考虑原因是观察组椎间盘突出未融合节段的腰椎稳定性较好,故腰椎失稳导致的疼痛较少;腿部VAS评分观察组也低于对照组,考虑原因是对照组退变更严重,椎间盘退变刺激神经根或者突出椎间盘压迫神经根,导致了相应的神经放散性疼痛。
3.3 K-ROD系统治疗腰椎椎间盘突出伴相邻节段退变的影像学分析影像学上相邻节段的退变是基于椎间隙高度和椎间活动度计算而得,当腰椎活动度>11°或位移超过3 mm就认为存在腰椎不稳[12-13]。本研究中,术后两组椎间隙均有所降低,说明术后相邻椎间盘的退变仍然存在。观察组H1进一步丢失,这可能由于内固定置入后一些非生理的应力产生所致[14],但其椎间隙高度丢失仍未达原椎间高度的20%,未造成椎体不稳,同时因为有内固定弹性棒的限制,进一步保证了手术非融合节段的稳定性。术后1年,ROM1两组比较差异有统计学意义(P<0.05),考虑因为观察组中的K-ROD系统能够给予椎间3°~5°的活动度[14],对照组中相邻节段需代偿融合节段的活动度。但这一组间差异并未在ROM2上表现出来,提示脊柱局部稳定性尚可。末次随访时,观察组1例发生邻椎退变,这可能与K-ROD系统增加退变节段的上位节段的异常活动,或者与腰椎本身退变有关,因为年龄是邻近节段退变的一个主要因素[15]。对照组7例发生邻椎退变,这可能与椎间隙高度丢失有关,当内固定应力遮挡导致脊柱纵向载荷增加,造成邻近节段椎间盘压力增大时,间隙高度易丢失[16];或者腰椎脊柱融合术后,腰椎活动度降低,患者不敢弯腰而保持长时间直腰,腰椎前凸角变小,向平背畸形转变,从而导致椎间盘压力增大,间隙丢失。
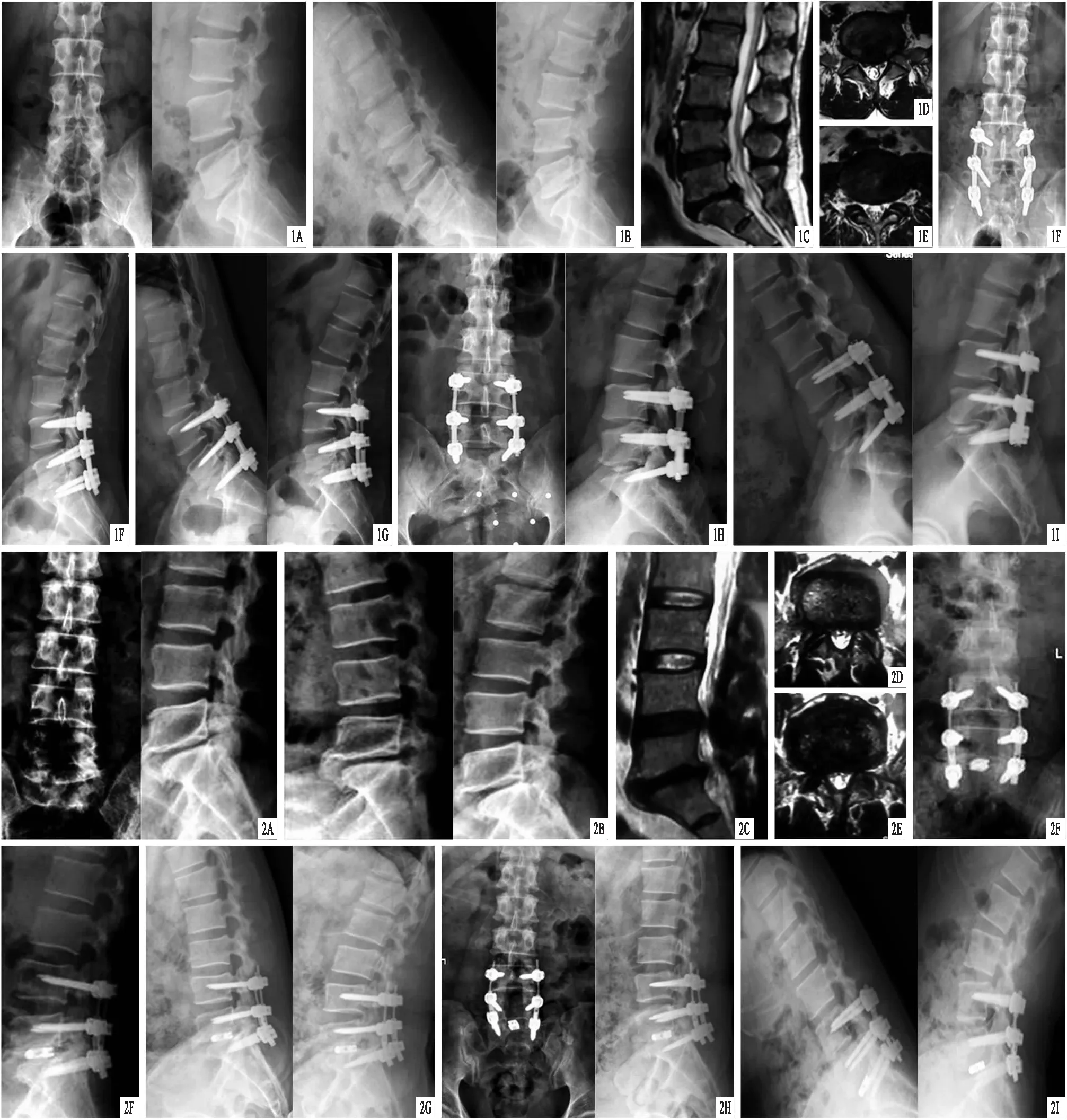
图1 患者,男,48岁,腰痛伴双下肢麻木、疼痛2年余,右侧为著,采用L4~5非融合、L5~S1融合的K-ROD系统治疗 A、B.术前腰椎正、侧位和过伸、过屈位X线片,显示腰椎退变,无腰椎不稳表现;C~E.术前MRI,分别为L4~S1矢状位、L4~5横断面、L5~S1横断面,显示L4~S1节段椎间盘压迫硬膜囊,L5~S1压迫更为严重;F、G.术后1年腰椎正、侧位和动力位X线片,显示腰椎术后改变,内固定稳妥,无腰椎不稳表现;H、I.术后43个月腰椎正、侧位和动力位X线片,显示内固定稳妥,无腰椎不稳表现 图2 患者,男,38岁,右下肢麻木疼痛2年,进行性加重,采用L4~5非融合、L5~S1融合的K-ROD系统治疗 A、B.术前腰椎正、侧位和过伸、过屈位X线片,显示腰椎退变,无腰椎不稳表现;C~E.术前MRI,分别为L4~S1矢状位、L4~5横断面、L5~S1横断面,显示L4~S1节段椎间盘压迫硬膜囊,L5~S1压迫更为严重;F、G.术后1年腰椎正、侧位和动力位X线片,显示腰椎术后改变,内固定稳妥,无腰椎不稳表现;H、I.术后48个月腰椎正、侧位和动力位X线片,显示内固定稳妥,无腰椎不稳表现
综上所述,与单节段PLIF相比,K-ROD系统用于治疗腰椎间盘突出伴相邻节段退变的临床疗效较好,可延缓手术相邻节段椎间盘的退变。
