伴不同程度发育性椎管狭窄的脊髓型颈椎病患者的临床特点比较
2021-05-24杨晨曦李鹏黄世金李源张凯南李军伟
杨晨曦,李鹏,黄世金,李源,张凯南,李军伟
(郑州大学第一附属医院 骨科,河南 郑州 450052)
脊髓型颈椎病是一种进行性的退变性疾病,是脊髓功能障碍常见的原因之一。发育性椎管狭窄是发生脊髓型颈椎病的重要因素之一,椎管矢状径小于13 mm[1],椎管与椎体矢状径比值小于0.75[2]。Payne等[3]首次提出颈椎病的发生与椎管的初始大小有关。Hinck等[4]指出发育性颈椎管狭窄是个体发育过程中颈椎管内径狭小所致,椎弓发育障碍,椎弓过短,颈椎管矢状径变小。发育性椎管狭窄作为脊髓型颈椎病发生和进展的重要危险因素,除了降低患者产生症状和体征的阈值外,还可能加速颈椎退变[5]。单开门椎板成形术是治疗伴发育性椎管狭窄的脊髓型颈椎病的主要方式。多数患者的日本骨科协会(Japanese Orthopaedic Association,JOA)评分在术后3~6个月内明显升高,术后1 a左右趋于稳定[6]。Shigematsu等[7]认为发育性椎管狭窄不影响术后神经功能的改善,但Zhao等[8]研究发现,椎管面积较小的患者术后神经恢复效果较差。本研究比较伴有不同程度发育性椎管狭窄的脊髓型颈椎病患者的临床特点,旨在为提高临床对此类疾病的认识提供参考。
1 资料与方法
1.1 研究对象选取2013年1月至2019年1月于郑州大学第一附属医院骨科接受单开门椎板成形术的143例脊髓型颈椎病患者。纳入标准:有典型的颈髓受压的神经症状和阳性体征,且磁共振成像(magnetic resonance imaging,MRI)显示颈椎退变造成颈脊髓受压征象。排除后纵韧带骨化、肿瘤、感染、创伤、有颈椎手术史或上颈椎(寰枢椎)椎管狭窄的患者。至少随访18个月。根据Torg-Pavlov比值将患者分为轻度组(比值为0.65~0.75)、中度组(比值为0.55~<0.65)和重度组(比值<0.55)。
1.2 术前评估记录患者的详细病史、体格检查、术前影像学(颈椎X线、CT及MRI)结果。在CT正中矢状位上分别测量C3~C7椎体前后缘中点的距离,以及后缘中点至棘突椎板线的最短距离,即椎体中矢状径和椎管矢状径,使用Torg-Pavlov法计算椎管矢状径与椎体中矢状径的比值,以5个节段比值的平均值作为最终值。所有数据由2名独立观察者完成,以平均值作为最终值。借助MRI记录脊髓高信号改变的纵向范围,分为轻度(无高信号改变)、中度(点状高信号改变)和重度(线状高信号)。采用JOA评分评估神经功能。
1.3 手术方法患者均由同个医生(本研究的通信作者)完成手术。协助患者取俯卧位,适当屈曲颈部后固定颅骨。经后正中线切口从C3~C7分离双侧椎旁肌,显露双侧椎板及侧块。适当修剪棘突,特别是C5和C6。用磨钻打磨双侧椎板与侧块交界处。选取症状较重侧为开门侧,磨除椎板两层皮质骨。以症状较轻侧为铰链侧,仅磨除外层皮质骨,保留内层皮质骨。剥离并切除开门侧黄韧带。以铰链侧骨槽为轴心,向铰链侧掀开椎板并将椎板成形板放置于C3~C6开口侧,完成开门。保留C7水平的脊柱韧带复合体并行潜行椎板切除,以获得足够的减压及避免发生轴性症状。
1.4 观察指标
1.4.1神经功能 分别于术后1、3、6、12、18个月通过门诊或电话随访每位患者,借助JOA评分评估患者的神经功能。使用Hirabayashi法计算神经功能改善率[9],计算公式如下
γ=(B2-B1)/(17-B1)×100%。
式中:γ为改善率,B2为术后JOA评分,B1为术前JOA评分。计算每个阶段增加的JOA评分(每次随访时的B2-B1)。
1.4.2恢复时间 记录患者最短恢复时间和最长恢复时间。最短恢复时间为较术前JOA评分提高1分的时间。最长恢复时间为术后JOA评分最先达到平稳的时间。

2 结果
2.1 一般资料最初有143例接受单开门椎板成形术的患者,因外伤排除12例,因颈椎前路融合史排除6例,因上颈椎解剖异常排除10例,另有9例患者失访,最终共106例患者纳入研究,包括轻度组(46例)、中度组(46例)和重度组(14例)。
2.2 术前情况3组性别、术前JOA评分比较,差异无统计学意义(P>0.05)。3组首发年龄、病程及脊髓高信号改变情况比较,差异有统计学意义(P<0.05)。重度组首发年龄小于轻度组和中度组(H=34.995、40.061,P<0.05);轻度组与中度组首发年龄比较,差异无统计学意义(H=5.065,P>0.05)。重度组病程短于轻度组和中度组(H=31.747、33.269,P<0.05);轻度组与中度组病程比较,差异无统计学意义(H=1.522,P>0.05)。重度组脊髓高信号改变与轻度组、中度组比较,差异有统计学意义(H=35.233、21.059,P<0.05);轻度组脊髓高信号改变与中度组比较,差异有统计学意义(H=14.174,P<0.05)。见表1。
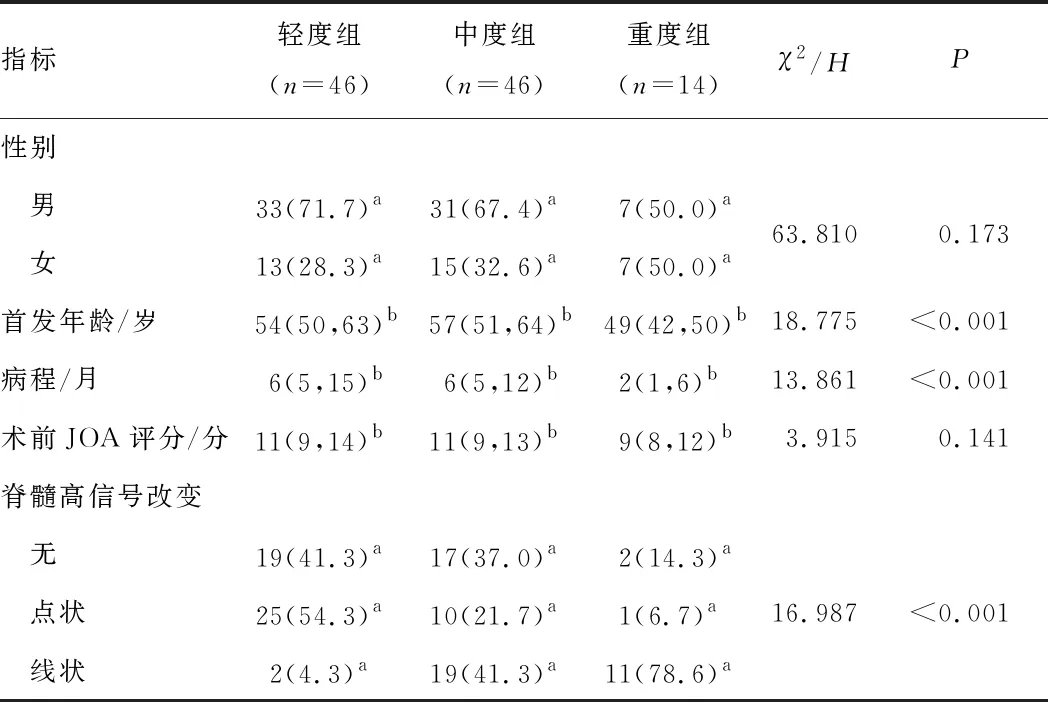
表1 3组患者术前指标比较
2.3 术后情况3组最短恢复时间比较,差异有统计学意义(P<0.05)。重度组最短恢复时间较轻度组和中度组短(H=27.217、36.522,P<0.05)。中度组最短恢复时间与轻度组比较,差异无统计学意义(H=0.696,P>0.05)。3组最长恢复时间、终末JOA评分、神经功能改善率比较,差异无统计学意义(P>0.05)。见表2。
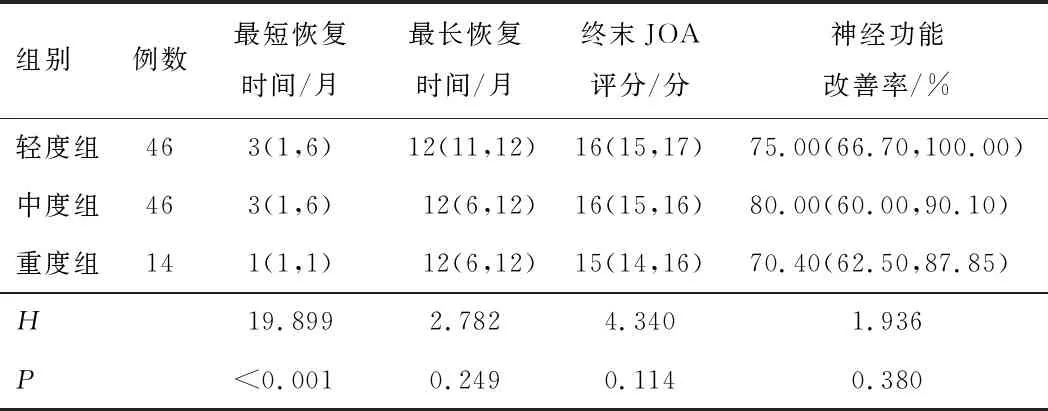
表2 3组患者术后情况比较[M(P25,P75)]
2.4 JOA评分变化趋势3组术前及术后不同随访时间的JOA评分变化趋势见图1。术后1、3个月,3组增加的JOA评分比较,差异有统计学意义(P<0.05)。术后1、3个月,重度组增加的JOA评分高于轻度组和中度组(P<0.05);术后1、3个月,中度组增加的JOA评分与轻度组比较,差异无统计学意义(P>0.05)。术后6个月,3组增加的JOA评分比较,差异无统计学意义(P>0.05)。见图2。
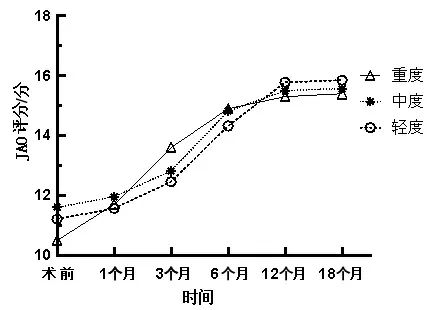
图1 3组JOA评分改变趋势
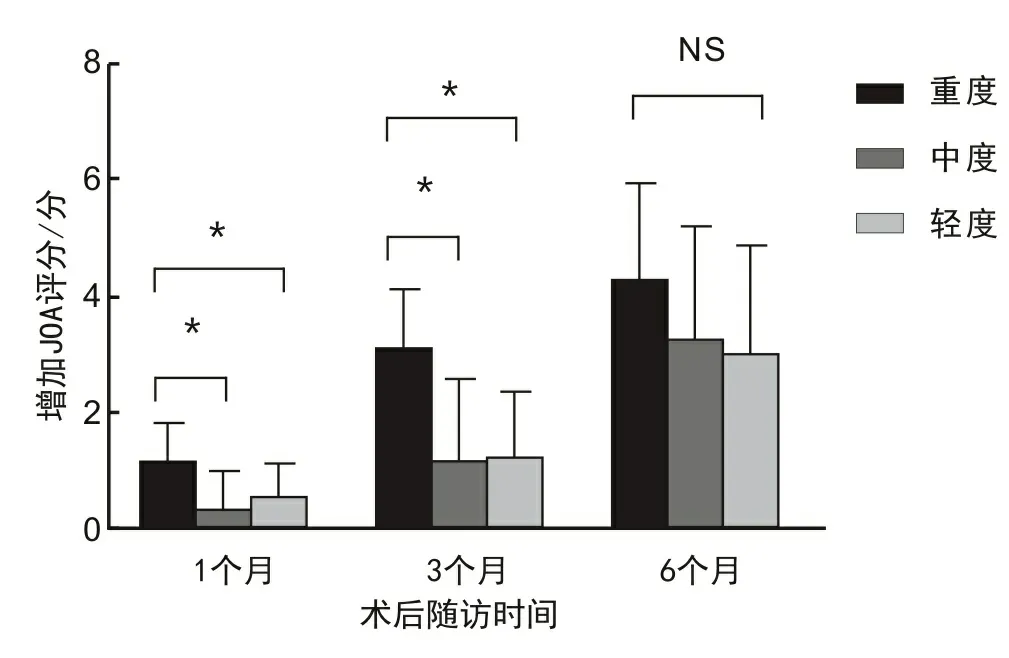
*P<0.05;NS表示3组增加的JOA评分之间的差异无统计学意义。
3 讨论
脊髓型颈椎病的发病原因为椎间盘突出、黄韧带肥厚、钩椎关节和关节突关节增生以及颈椎不稳造成的脊髓动态损伤,但主要原因仍为脊髓受压。作为脊髓型颈椎病的发病基础,发育性椎管狭窄导致脊髓受压的风险升高,伴有发育性椎管狭窄的人群相比于正常人群出现脊髓型颈椎病的临床症状和体征的时间更早[10]。Zhang等[11]研究发现,伴或不伴发育性椎管狭窄的脊髓型颈椎病患者的手术疗效相当。
发育性椎管狭窄导致容纳脊髓的空间缩小,降低了脊髓耐受外界压迫的阈值[4]。在本研究中,重度组首发年龄小于轻度组和中度组,这与Hayashi等[12]研究结果相似。在重度发育性椎管狭窄的情况下,脊髓对抗椎间盘突出、韧带肥厚或骨化、关节增生等退行性改变因素侵犯的能力较小,甚至不能避免。轻微的退行性改变即可造成严重的脊髓压迫,从而使得脊髓型颈椎病的症状和体征发生的时间较早。
脊髓型颈椎病的进展模式是多样的。伴严重发育性椎管狭窄的脊髓型颈椎病患者的病情进展较快,呈直线式加重,病程短,而轻中度狭窄患者的病程以间断加重及稳定期组成的“台阶式”进展模式为主[13-14]。本研究结果与既往研究[13-14]基本一致。关于脊髓型颈椎病的手术时机尚存在争议,特别是对处于早期的JOA评分>14分的患者。保守治疗对大部分轻症的脊髓型颈椎病患者有效[15]。但是本研究发现,伴有严重发育性椎管狭窄患者的病情进展较快,在症状首发后短时间内容易出现磁共振脊髓T2高信号。建议此类患者定期复查,便于在症状首发后及时行手术治疗,以避免病情进展导致神经不可逆损伤。
伴发育性椎管狭窄的脊髓型颈椎病患者MRI的T2加权像上多存在脊髓高信号改变[16]。本研究结果显示,3组脊髓高信号改变有差别。椎管空间的限制致使脊髓的动脉供应和静脉流出均减少,引发脊髓缺血水肿,造成神经损伤。长期的直接压迫会引起脊髓的炎症反应,影响脑脊液的通畅程度及脊髓的营养供应,进而出现脊髓水肿、微血管改变或纤维化等一系列病理改变,这会导致术后神经功能恢复欠佳。
脊髓型颈椎病患者术后神经功能的恢复过程较复杂。椎管宽度是一项有助于评估患者术后神经功能恢复效果的指标,伴发育性椎管狭窄的患者手术效果较差[17]。Shigematsu等[7]和Zhang等[11]研究发现,伴和不伴发育性椎管狭窄患者接受手术治疗后的预后相当。在本研究中,不同程度发育性椎管狭窄患者的终末JOA评分、神经功能改善率无明显差异,但重度组患者的术后恢复速度更快,在术后1个月内JOA评分增加1分,且在术后3个月内明显恢复。有研究显示,脊髓型颈椎病患者术后3个月内神经功能几乎未改善,术后3~6个月明显恢复,1 a后达到稳定状态[6]。这提示了脊髓型颈椎病患者术后明显恢复发生时间的广泛可变性。手术医生应在术前告知患者相关情况,使患者对术后恢复效果有正确的期望。
伴重度发育性椎管狭窄(Torg-Pavlov比值<0.55)的脊髓型颈椎病患者出现症状和体征的年龄较小,病程较短,脊髓较易发生高信号改变,但在及时手术的前提下,此类患者术后恢复较快。不同程度发育性椎管狭窄的脊髓型颈椎病患者的神经功能最终恢复情况相当。
