腰椎间盘突出症CT及MR诊断价值比较分析
2021-05-17纪超祖张利怡彭楚明
纪超祖 张利怡 彭楚明


摘要:目的:比较分析CT、MR在腰椎间盘突出症诊断中的应用价值。方法:以我院2020年8月至2021年9月接诊的腰椎间盘突出症患者180例为研究对象,行对比性诊断研究,将患者随机分为参照组和试验组,参照组(n=91)接受CT诊断,试验组(n=89)接受MR诊断。比较两组腰椎间盘突出症影像征检出率、腰椎间盘突出症病理分型检出率、不同腰椎间盘突出症分型患者腰椎关节凸角差异及CT、MRI诊断效能。结果:试验组钙化、脊髓变形、椎间盘变形影像征检出率均高于参照组,参照组椎间盘游离影像征检出率高于试验组,且试验组椎间盘突出、椎间盘脱出、椎间盘Schmorl结节高于参照组,P<0.05;中央型腰椎间盘突出症患者腰椎关节α、γ凸角低于旁侧型患者,P<0.05;腰椎间盘突出症MR诊断符合率高于CT,P<0.05。结论:MR及CT诊断对腰椎间盘突出症临床诊断均有显著应用优势,但MR诊断对腰椎间盘突出症病理分型诊断、软组织影像征检出优势优于CT诊断,且可经分析患者患者腰椎关节凸角差异,实现病变类型鉴别。
关键词:腰椎间盘突出症;CT;MR;诊断价值
腰椎间盘突出症是骨科常见疾病类型,发病机制复杂,以患者腰椎间盘退行性变化、纤维环损伤、髓核突出为主要发病风险因素类型[1],可由上述病变刺激或压迫脊神经、马尾神经等组织后诱发临床腰腿痛症状,影响患者生活质量及腰部、下肢活动功能,需予以积极诊断、积极治疗[2]。CT诊断、MR诊断是当前腰椎间盘突出症患者临床主要影像学诊断技术类型,均具有成像质量高、成像高分辨率等临床优势,临床应用较为广泛[3]。但在腰椎间盘突出症患者术前诊断中,不仅需要对其腰椎间盘骨质结构变化实现有效成像诊断外,还需对周边软组织损伤、结构变化实现积极诊断,以期为患者手术方案的合理制定提供完善诊断资料[4]。本研究旨在比较分析CT、MR在腰椎间盘突出症诊断中的应用价值。
1资料与方法
1.1 一般资料
以我院2020年8月至2021年9月接诊的腰椎间盘突出症患者180例为研究对象,随机分为参照组和试验组。参照组91例,男47例,女44例;年龄42~65岁,平均年龄(44.51±5.09)岁;病程(4.52±1.65)年。试验组89例,男46例,女43例;年龄43~65岁,平均年龄(44.29±5.05)岁;病程(4.57±1.68)年。两组一般资料比较差异无统计学意义,P>0.05,具有可比性。
纳入标准:经手术病理确诊为L4~5单节段腰椎间盘突出者患者均自愿加入研究,术前接受各组研究用影像学诊断,同意收集术前诊断、手术病理资料行临床数据研究。排除标准:合并既往腰椎外科手术史、骨折病史者;确诊腰椎肿瘤、多节段腰椎间盘突出者或先天性脊柱畸形者;合并MRI诊断禁忌症者。
1.2 诊断方法
CT诊断:由美国GE Revolution 256层能谱CT成像系统完成诊断,引导患者仰卧双腿微屈位接受检查,经调整体位后使腰椎间盘连线与CT扫描基线平行后实施检查,分别行软组织窗(窗宽200~300 HU,窗位40~60 HU)、骨窗(窗宽2000~3000 HU,窗位300~600 HU)掃描L3~4椎间盘、L4~5椎间盘及L5~S1椎间盘范围,扫描层厚0.625 mm,层间隔1 mm,管电流80 mAs,管电压120 kV。
MR诊断:由荷兰Philip Ingenia DNA3.0T MR成像系统完成诊断,行仰卧位下检查,实施快速自旋回波序列成像扫描及加权弥散成像扫查(矢状面T1WI、T2WI、横断面T2WI),T1WI序列下回波时间为16 ms,重复时间500 ms;T2WI序列下回波时间为90 ms,重复时间为5100 ms。成像扫描期间密切观察、记录患者椎间盘信号变化、椎体形态、硬膜囊压迫成像及椎管狭窄等影像征。
两组诊断结果均由同组3名放射影像科医师经综合讨论后签发。
1.3 观察指标
患者均于影像学诊断后行手术治疗,以手术结果为准,比较两组腰椎间盘突出症影像征检出率、腰椎间盘突出症病理分型检出率、不同腰椎间盘突出症分型患者腰椎关节凸角差异及CT、MRI诊断效能。
1.4 统计学方法
数据处理采用SPSS27.0统计学软件,计量资料以(±s)表示,采用t检验,计数资料用比率表示,采用χ2检验,P<0.05为差异具有统计学意义。
2结果
2.1 两组腰椎间盘突出症影像征检出率对比
试验组钙化、脊髓变形、椎间盘变形影像征检出率均高于参照组,参照组椎间盘游离影像征检出率高于试验组,P<0.05;两组神经根压迫检出率对比无统计学差异,P>0.05。见表1。
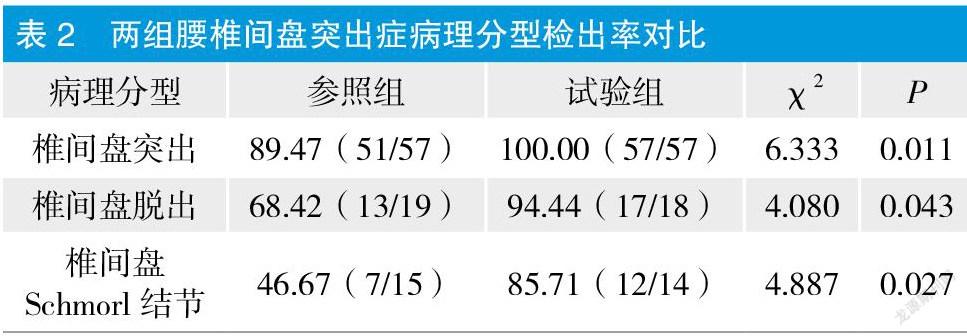
2.2 两组腰椎间盘突出症病理分型检出率对比
试验组椎间盘突出、椎间盘脱出、椎间盘Schmorl结节检出率高于参照组,P<0.05。见表2。
2.3 不同腰椎间盘突出症分型患者腰椎关节凸角差异对比
中央型腰椎间盘突出症患者腰椎关节α、γ凸角低于旁侧型患者,P<0.05;两组腰椎关节β凸角组间对比无统计学差异,P>0.05。见表3。
2.4 CT、MRI诊断效能对比
腰椎间盘突出症CT诊断符合率为78.02%(71/91),MR诊断符合率为96.63%(86/89),两组比较差异显著,χ2=13.9778,P<0.05。
3讨论
腰椎间盘突出症发病后,各类骨质结构、周边软组织病理变化所致椎管内神经组织压迫,是引发患者腰腿痛症状、腰部及下肢活动功能受限的主要原因。当保守治疗效果不佳时,则需积极接受外科治疗,纠正病变腰椎节段形态,解除病症诱因。但手术方案制定中需配合完善影像学诊断资料,完善手术方案合理性、安全性,以确保治疗效果,降低手术安全性风险,故需合理选择术前诊断方式。研究表明,试验组钙化、脊髓变形、椎间盘变形影像征检出率均高于参照组,参照组椎间盘游离影像征检出率高于试验组,且试验组椎间盘突出、椎间盘脱出、椎间盘Schmorl结节高于参照组,P<0.05;中央型腰椎间盘突出症患者腰椎关节α、γ凸角低于旁侧型患者,P<0.05;腰椎间盘突出症MR诊断符合率高于CT,P<0.05。
MR技术、CT技术均是腰椎间盘突出症临床主要影像学诊断技术类型,二者均具有良好成像质量优势,均有较高临床应用率。在临床实际诊断中发现,CT诊断中对病变腰椎骨质结构及周边部分软组织结构虽有较好成像质量,但对患者椎管内受压神经组织、血管等结构成像限制较明显,且存在辐射损伤性,适用于存在明确腰椎间盘骨质结构突出但无神经压迫症状者;MR技术作为非放射性检查,其对腰椎间盘突出症患者腰椎骨质结构、软组织及椎管内神经、血管组织等均有显著成像效果,且成像质量、分辨率优势显著,对患者病变进展、周围组织累及情况具有较高反映性,可满足手术方案制定诊断资料完善性需求[5]。
综上所述,MR及CT诊断对腰椎间盘突出症临床诊断均有显著应用优势,但MR诊断对腰椎间盘突出症病理分型诊断、软组织影像征检出优势优于CT诊断,且可经分析患者腰椎关节凸角差异,实现病变类型鉴别。
参考文献
[1]王伟亮,张妍.CT及MR诊断腰椎间盘突出的效果观察及检出率分析[J].影像研究与医学应用,2021,5(6):224-225.
[2]邹于虎.CT与MR诊断腰椎间盘突出症的临床效果观察[J].医药前沿,2020,10(23):174-175.
[3]范晓彧.CT及MR诊断腰椎间盘突出的效果观察及检出率分析[J].航空航天医学杂志,2020,31(10):1199-1200.
[4]茅杰熙,蒋华东,吕传国,等.CT/MR不同扫描技术在腰椎间盘突出的诊断价值[J].影像研究与医学应用,2020,4(12):84-85.
[5]靳素辉,郭团茂,郭洁.CT、MR对腰椎间盘突出症的诊断价值比较[J].临床医学研究与实践,2020,5(36):135-136,139.
