血肿腔穿刺引流联合醒脑静注射液在急性脑出血患者中的应用及对血清SF、MBP、GFAP的影响研究
2021-05-13朱红倩郭媛媛刘雷
朱红倩,郭媛媛,刘雷
(阜阳市肿瘤医院,1.检验科;2.乳腺科,安徽 阜阳 236000)
脑出血居脑血管疾病之首,其中攻击性脑出血约占脑出血患者的24%,具有较高的死亡率和致残率[1]。急性脑出血患者因出血量及出血部位的不同,临床表现差异显著,但患者病灶周边往往都存在缺血水肿区,改善这一区域的神经元功能在脑出血的治疗中极为重要[2]。血肿腔穿刺引流联合醒脑静注射液可明显改善患者的炎症反应并抑制纤溶系统活性[3-4],在临床上取得了良好的效果,但其在急性脑出血患者中的应用及对血清铁蛋白(serum ferritin,SF)、髓鞘碱性蛋白(myelin basic protein,MBP)、胶质纤维酸性蛋白(glial fibrillary acidic protein,GFAP)影响的研究较少。本研究中以急性脑出血患者作为对象,探讨血肿腔穿刺引流联合醒脑静注射液在急性脑出血患者治疗中的效果及对血清SF、MBP、GFAP的影响。现报告如下。
1 资料与方法
1.1 一般资料
选取2016年1月至2019年12月阜阳市肿瘤医院收治的128例急性脑出血患者作为研究对象,按照治疗方案不同将所有患者分为对照组(n=60)和观察组(n=68)。对照组中,男性35例,女性25例;年龄49~75岁,平均(61.69±12.91)岁;病史3~22 h,平均(12.48±8.65)h;出血部位:丘脑有17例,小脑有14例,脑叶有15例,壳核有14例;合并疾病:高脂血症有26例,高血压有34例。观察组中,男性36例,女性32例;年龄48~76岁,平均(62.25±13.61)岁;病史3~21 h,平均(12.35±8.48)h;出血部位:丘脑有22例,小脑有19例,脑叶有15例,壳核有12例;合并疾病:高脂血症有29例,高血压有39例。两组患者一般资料比较,差异无统计学意义(P<0.05)。纳入标准:(1)患者均经脑CT扫描和临床表现进行诊断,出血量<30 mL;(2)生命体征较为稳定;(3)可配合患者完成调查,具备正常阅读理解能力。排除标准:(1)合并严重心、肾、肝、肺脏器损害者;(2)使用糖皮质激素或β受体阻滞剂等;(3)合并不能配合调查或存在阅读理解障碍者。
1.2 方法
1.2.1 治疗方法 患者入院后密切观察其生命体征变化,控制血压,及时清除呼吸道吸入物,平衡水、电解质等[5]。对照组采用血肿穿刺治疗:指导患者进行影像学检查,进行脑部CT检查,根据检查结果明确血肿的情况,对大脑半球深部血肿选取界面最大的层面并测量其距中心中线距离,在相应的位置进行标记,避开重要功能区域和大血管,将穿刺部位及周围进行局部消毒、麻醉,采用颅锥钻透颅骨,使用带针芯的微创伤硅胶引流管按照事先预估的深度及方向进行穿刺,拔出针芯直到陈旧血液流出,再选用10 mL的注射器,缓慢抽吸并使用生理盐水冲洗,留置引流管,锥孔处头皮缝合一针并采用此线结固定,根据患者的出血凝固情况给予3 000 U尿激酶(广东天普生化医药股份有限公司),连接整套引流器,封管34 h后引流[6-7]。观察组在对照组的基础上联合应用醒脑静注液:选取30 mL醒脑静注射液(无锡济民可信山禾药业股份有限公司),另选取250 mL的5%葡萄糖混合,进行静脉滴注,1次/d,连续治疗2周。
1.2.2 观察指标 (1)神经功能恢复情况:分别采用美国国立卫生研究院卒中量表[8](NIHSS)及格拉斯哥昏迷评分[9](GCS)进行评价,NIHSS从患者的意识、上下肢肌力、共济失调、失语、感觉、视野、凝视、面瘫、忽视证及构音障碍进行评价,共11个项目。(2)炎症因子水平:白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子-a(tumor necrosis factor-a,TNF-a)及超敏C反应蛋白(high sensitivity c-reactive protein,hs-CRP)水平采用酶联免疫吸附法检测,hs-CRP的水平采用胶乳增强免疫比浊法检测,试剂盒由深圳容金科技有限公司提供,Hitachi7600型全自动生化分析仪为日立公司生产;(3)血清SF、MBP、GFAP水平:采用酶联免疫法检测患者MBP、GFAP的水平,采用放射免疫法[10]检测血清SF的水平,试剂盒由上海将来实业股份有限公司提供。
1.3 统计学分析
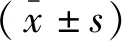
2 结果
2.1 两组患者NIHSS及GCS评分比较
治疗前,两组患者NIHSS及GCS评分比较,差异无统计学意义(P>0.05)。治疗后,两组患者NIHSS评分降低,且观察组低于对照组(P<0.05);GCS评分升高,且观察组高于对照组(P<0.05)。见表1。
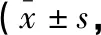
表1 两组患者NIHSS及GCS评分比较分)
2.2 两组患者炎症因子水平比较
治疗前,两组患者IL-6、TNF-a水平及hs-CRP水平比较,差异无统计学意义(P>0.05);治疗后,两组患者均降低(P<0.05),且观察组低于对照组(P<0.05)。见表2。
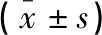
表2 两组患者炎症因子水平比较
2.3 两组患者血清SF、MBP、GFAP水平比较
两组患者治疗前血清SF、MBP、GFAP水平比较,差异无统计学意义(P>0.05);治疗后,两组患者均降低,且观察组低于对照组(P<0.05)。见表3。
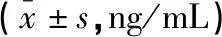
表3 两组患者血清SF、MBP、GFAP水平比较
3 讨论
急性脑出血发病较为急促,绝大多数是由于血压骤然升高,导致颅内小动脉破裂所引起,病情严重者将会在短短几个小时之内可能会发展为危重[11]。急性脑出血患者治疗后可促使患者的神经功能恢复,但仍然会导致患者出现不同程度的后遗症,不仅能够导致患者的运动功能受到损伤,严重者还能够导致患者残疾,甚至是死亡,预后较差。因此,寻找新的治疗方式对改善患者的预后十分重要[12-13]。近年来,血肿腔穿刺引流联合醒脑静注射液在急性脑出血患者中得到应用,且效果理想。
本研究结果显示,治疗后,观察组NIHSS评分低于对照组,且观察组低于对照组(P<0.05);GCS评分高于对照组,且观察组高于对照组(P<0.05);炎症因子IL-6、TNF-a及hs-CRP水平低于对照组(P<0.05)。这说明血肿腔穿刺引流联合醒脑静注射液可明显改善患者的神经功能,减轻炎症反应。血肿腔穿刺引流利用影像学科精准定位血肿的位置,尽快清除血肿,防止血肿进一步扩大,导致脑损伤加重,促使病情加重,并可有效的抑制血肿释放各种化学物质,促进患者快速恢复[14]。在中医里,脑出血属于中风病,主要是身体各项机能下降,肾精亏虚,同时加上外在因素,如外邪侵袭、劳逸失度等诱发机体营养失衡,体内瘀血集聚,气血逆乱而发病[15]。醒脑静注射液含有栀子、郁金、冰片及麝香,具有降低血压,控制炎症,减轻炎症反应凉血化瘀,行气解郁的作用,共同发挥清热解毒开窍的作用,加快血肿消退,控制出血,从而发挥良好的效果[16]。
本研究还显示,治疗后观察组血清SF、MBP、GFAP的水平低于对照组(P<0.05),说明血肿腔穿刺引流联合醒脑静注射液可降低血清SF、MBP、GFAP的水平。既往研究[17]表明,急性脑出血患者血压升高会导致血清SF上升,GFAP属于酸性蛋白可作为星形胶质细胞的标记,而MBP浓度则可以表达血脑屏障功能,为临床治疗急性脑出血提供可靠的证据。血清SF、MBP、GFAP三种指标的水平表示患者神经细胞受损程度以及神经胶质受损情况,反映血脑屏障功能,通过检测以上三种指标的水平可观察患者神经胶质细胞恢复情况等[18]。醒脑静注射液可有效抑制纤溶系统活性,降低出血风险。同时,血肿腔穿刺引流第一时间清除血肿,两者联合可加快神经胶质细胞的恢复,可明显缓解患者血肿所受的压迫,尽快清除血肿,改善患者的颅内压,降低脑组织的损伤,降低炎症水平,促进神经功能恢复,可获得良好的治疗预后[19]。
综上,血肿腔穿刺引流联合醒脑静注射液可明显改善急性脑出血患者神经功能,降低炎症反应,加快恢复进程,并能获取良好的预后,值得推广应用。
