急诊PCI 联合冠脉内血栓抽吸治疗中青年急性心肌梗死的 疗效观察
2021-05-13徐忠武黄流强
徐忠武,吴 鹏,李 平,黄流强
(1.广西医科大学附属武鸣医院,南宁 530100;2.玉林市第一人民医院,玉林 537000)
急性心肌梗死(acute myocardial infarctio,AMI)主要原因为冠状动脉斑块破裂和急性血栓形成,发病已愈趋于年轻化[1]。急诊冠脉介入治疗(percutaneous coronary intervention,PCI)是开通梗死相关血管、恢复远端心肌灌注及时有效的治疗方法。但是13%~15%患者在PCI 过程中出现“慢血流”或“无复流”,原因为PCI 过程中血栓物质、斑块的远端栓塞和血小板的激活,严重影响PCI 疗效,并增加心肌梗死的病死率和并发症发生率[2-4]。临床实践中,在PCI 过程采用冠脉内血栓抽吸可减少“慢血流”或“无复流”出现,提高心肌灌注效果,改善左心室功能,是急诊PCI 的重要手段[5]。本文通过探讨本院近年来对中青年急性心肌梗死患者急诊PCI 过程中使用冠脉内血栓抽吸后患者的近期、中期疗效和安全性。主要研究对象为中青年AMI患者,血栓负荷常过重,且避免因年老、合并多种其他疾患等客观因素而导致患者死亡等情况而影响术后随访及疗效观察,因而更有利于术后长期随访及疗效观察,减少实验观察的干扰因素,为观察冠脉内血栓抽吸的疗效作用提供更有力条件,进而为临床提供参考意义。
1 资料与方法
1.1 研究对象 连续选择于2017 年1 月~2020 年1 月住院的中青年急性ST 段抬高型心肌梗死且行急诊PCI患者123 例,随机分为A 组(血栓抽吸+直接支架植入)41 例、B 组(血栓抽吸+球囊扩张+支架植入)41 例、C组(常规介入组:球囊扩张+支架植入)41 例。其中男性78 例,女性45 例,年龄范围为31~59 岁,平均年龄49.2±9.5 岁。AMI 的诊断采用急性心肌梗死诊断标准[6]。排除合并严重肝肾功能损害、晚期肿瘤、严重感染患者,三组患者性别、年龄、心率、Killip 分级情况、血管病变数量、危险因素对比均无显著性差异(P>O.05),具有可比性。
1.2 方法
1.2.1 监测项目 记录三组患者术中即时TIMI 血流、并发症、临床症状等情况,以及术后心电图、心肌酶等的变化情况,并记录患者心力衰竭、恶性心律失常、心源性休克发生率。心力衰竭以临床出现呼吸困难、听诊肺部罗音、下肢水肿等表现,以及心脏彩超左心功能EF<50%为标准。恶性心律失常是指在短时间内引起血流动力学障碍,导致患者晕厥甚至猝死的心律失常,本研究专指室性颤动、室性心动过速,通过发作时常规心电图、心电监测仪等获得。
1.2.2 经皮冠状动脉介入治疗 入院后口服替格瑞洛180mg,阿司匹林300mg,阿托伐他汀40mg,术中给予低分子肝素100IU/kg,手术每超过1 小时追加肝素1000IU。进行左右冠状动脉造影。抽吸导管组应用指南规定的常规经皮冠状动脉腔内成形术(PTCA)方法,经6F 桡动脉鞘送入6F 指引导管至冠状动脉开口,然后将PTCA 钢丝经过冠状动脉闭塞部位至冠状动脉远端,再沿该钢丝送入血栓抽吸导管至存有病变血栓前约2cm 处,其尾端接一30ml 注射器,通过导管头端的荧光标记确认导管的位置后打开旋塞,开始抽吸。从近端至远端尽可能深地进行负压抽吸,更换其他角度进行同样操作,重复2~3 次,将抽吸物质通过干净砂布观察有无血栓。一旦抽吸完成后,不要再进行冲洗。根据造影结果,直至血栓影不明显,前向血流好转后撤出抽吸导管(时间不宜过长)。依照病变特点直接或常规行PCI 术,未抽吸组按常规行PCI 术。
1.2.3 检测血流TIMI 分级及TIMI 心肌灌注分级(TMPG) 血流TIMI 分4 级,0 级:梗死相关区域心肌内无充盈及排空;1 级:梗死相关区域心肌充盈缓慢,无排空,3O 秒后再次造影时造影剂滞留;2 级:梗死相关区域心肌完全显影,排空仍缓慢,造影剂滞留时间稍长超过3 个心动周期;3 级:心肌显影和排空正常。TMPG 分为3 级,0 级:罪犯血管区域无心肌造影剂显影;1 级:造影剂缓慢灌注心肌,但不能从微血管排空,心肌显影在超过3 个心动周 期时仍存在;2 级:造影剂进出微血管延迟,但3 个心动周期后排空;3 级:造影剂正常进出微血管。
1.2.4 随访方式 主要对PCI 术后6 个月后存活者行心电图、心脏B 超等检查,无失访者。心脏超声心动图检查由同一医生应用GEViViD7 型彩色多普勒超声诊断仪进行,探头频率2.5 MHz,以M 型超声测定左室舒张末期内径(LVD)和左室射血分数(LVEF)。
1.3 统计学处理 数据处理采用 SPSS 16.0 软件,计量资料以mean±SD 表示,组间比较采用方差分析;计数资料采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 术后各项指标比较 PCI 术后A 组、B 组的TIMI3级、TMPG3 级、胸痛缓解、 ST 段回落≥50%、 CK-MB峰值前移14 小时均明显高于C 组(P<0.05),差异均有统计学意义,但A 组与B 组比较差异无明显统计学意义(P>0.05)。见表1。
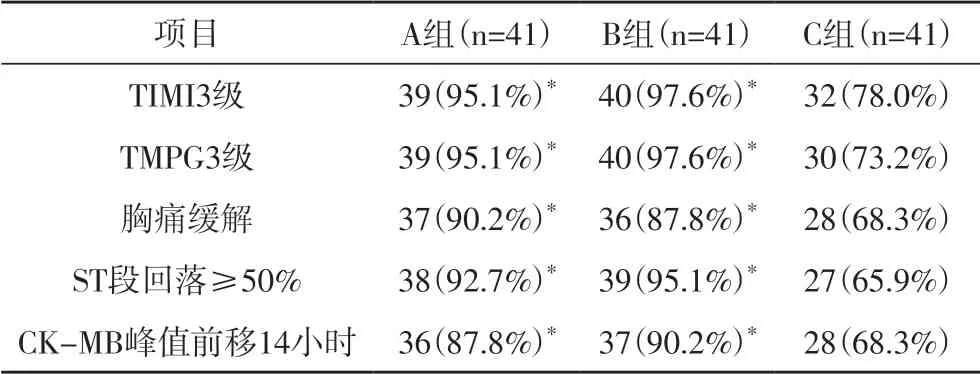
表1 PCI术后TIMI血流、胸痛缓解、 ST段回落、心肌酶等指标比较n(%)
2.2 患者术后不良事件比较 PCI 术后A 组、B 组的心源性休克、恶性心律失常、急性左心衰等发生率和总死亡率均明显低于C 组(P<0.05),差异均有统计学意义,但A 组与B 组比较差异无明显统计学意义(P>0.05)。见表2。
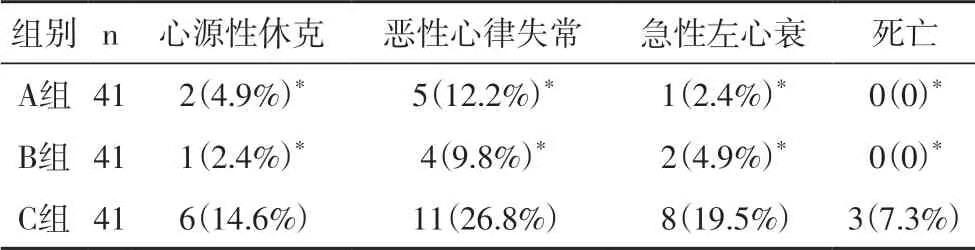
表2 三组患者PCI术后出现休克、心律失常、心衰、死亡等不良事件比较n(%)
2.3 存活者超声心动图比较 PCI 术6 月后A、B 组左室舒张末期内径均明显低于C 组,左室射血分数均明显高于C 组,差异均有统计学意义(P<0.05);但A 组与B 组比较差异无明显统计学意义(P>0.05),见表3。

表3 PCI术3个月后超声心动图结果比较
3 讨论
急性心肌梗死(AMI)是冠状动脉粥样硬化斑块破裂出血形成血栓,尽快开通梗死相关冠脉、重建冠脉血流的急诊冠脉介入治疗是AMI 的最佳治疗策略[7]。但是在急诊PCI 治疗中,不少患者术后会出现慢血流或无复流,导致病变部位得不到有效疏通,有5%-50%的患者达不到最佳再灌注,影响患者远期预后[8]。无复流或慢血流的出现与血栓、破裂斑块的碎片造成的远端微血管栓塞、损伤、痉挛,导致微血管的功能障碍有关,会引起进一步的心肌缺血,产生心肌重构、心力衰竭,预后差,降低了PCI 的疗效,增加了患者的死亡率[9]。急诊PCI 中应用血栓抽吸导管清除梗死冠状动脉内血栓,尤其是血栓负荷重患者,更加有效恢复前向血流,使远端心肌血供得到改善。研究表明[10]STEMI患者PCI 中应用血栓抽吸导管能够明显改善心肌灌注,可有效降低死亡率和再次心肌梗死风险,这种获益可以长期存在,至少达1 年。
本研究表明,对于中青年AMI 组患者(A、B 组)行急诊PCI 过程中使用冠脉内血栓抽吸较常规介入组(C组)TIMI3 级及TMPG3 级发生率、胸痛缓解率、术后ST段下降率、CK-MB 峰值前移率均显著优于常规介入组;能更有效改善患者血流动力学,PCI 术后出现休克、心律失常、心衰、死亡等不良事件明显降低;术后6 个月复查A、B 组左室舒张末期内径较C 组明显降低,左室射血分数较C 组明显增高,提示A、B 组患者较C 组预后更佳,证实及时的心肌组织再灌注可迅速改善患者心功能,与以上TAPAS 试验相符。同时本研究表明,同是使用血栓抽吸导管的A、B 组数据比较差异无统计学意义,提示使用冠脉内血栓抽吸后是否应用球囊扩张对结果无明显变化。一项前瞻、随机的临床研究显示,AMI 患者PCI 术中应用血栓抽吸导管不增加手术的复杂性,不延长手术时间[11]。与传统的直接PCI 相比,血栓抽吸系统可改善ST 段抬高急性心肌梗死患者的心肌微循环灌注。虽然近年来血栓抽吸在急性心肌梗死患者的应用存在争议,存在一些反对或质疑的声音,正如Chacko[11]的研究则认为,对于急性心肌梗死患者初始PCI 术治疗,如果术者有针对性和选择性地使用冠脉内血栓抽吸方法可获得满意的影像学效果和临床效果,但是否所有的STEMI 患者均需使用血栓抽吸的方法仍需进一步临床证实。随着冠脉内血栓抽吸在临床实践中被越来越广泛的应用,其作用及疗效也越来越为临床医生所认可及肯定。国外Tone Koirala[12]等研究表明,冠脉内血栓抽吸对于大多数STEMI 患者来说均可使用并能从中获益,与传统的PCI 方法相比,不管患者的临床或是影像学表现特征如何,血栓抽吸均可通过改善心肌再灌注和临床结果而获益更大。叶飞[13]等研究认为冠脉内血栓抽吸对急性心肌梗死,尤其是血栓负荷过重的急性心肌梗死效果显著,由于其清除了病变部位的血栓,有利于显示病变部位形态及远端的血管情况,使术者早期就能了解冠脉远端的血供,避免反复球囊扩张造成的血管损伤或再次斑块脱落,引起严重的心脏事件。冠脉内血栓抽吸中青年急性心有梗死,尤其在血栓负荷重急性心肌梗死介入治疗中的作用是肯定的、可行的,可降低血栓破裂后远端微血管闭塞率,改善心肌组织水平灌注,取得较好的近中期临床效果,但对于远期效果尚需加大样本量临床研究证实。
