前外侧入路髋关节置换术治疗股骨颈骨折的疗效及安全性分析
2021-05-11张燕辉
张燕辉
开封东原康复医院骨科,河南省开封市 475400
股骨颈骨折是常见骨科疾病,多由意外暴力所致,目前临床主要采用髋关节置换术治疗。髋关节置换术入路方式有后侧、前侧、内侧、外侧入路等,入路方式不同对髋关节置换术的治疗效果各有优劣,如何降低手术损伤、提高患者疗效现已成为骨科医师关注热门课题,且近几年来有相关研究证明,前外侧入路髋关节置换术可减少股骨颈骨折患者创伤,缓解疼痛[1-2]。本文选取我院股骨颈骨折患者96例,旨在探讨前外侧入路髋关节置换术的疗效及安全性。现报道如下。
1 资料与方法
1.1 一般资料 本研究经我院伦理委员会审核批准,选择2017年6月—2018年12月我院股骨颈骨折患者96例,依照随机数字表法分为研究组(48例)和对照组(48例)。研究组男23例、女25例,年龄40~65岁,平均年龄(52.58±4.64)岁;股骨颈骨折类型:股骨转子间骨折8例,股骨粗隆骨折13例,骨关节炎4例,股骨头坏死23例。对照组男26例、女22例,年龄40~64岁,平均年龄(51.78±4.58)岁;股骨颈骨折类型:股骨转子间骨折6例,股骨粗隆骨折16例,骨关节炎5例,股骨头坏死21例。两组年龄、股骨颈骨折类型、性别等一般资料均衡可比(P>0.05)。
1.2 纳入与排除标准 (1)纳入标准:符合《成人股骨颈骨折诊治指南》诊断标准[3],且均经影像学诊断为股骨颈骨折;患者知情且签署同意书。(2)排除标准:关节炎、陈旧性骨折患者;缺血性坏死;严重心、肝、肾功能障碍者;临床资料不全者。
1.3 方法
1.3.1 研究组:予以前外侧入路髋关节置换术治疗:(1)取侧卧位,臀部垫高;(2)于髂前上棘远端指向腓骨小头处做切口,显露阔筋膜张肌下筋膜层;(3)沿肌纤维方向分离筋膜,沿脂肪带钝性分离缝匠肌、阔筋膜张肌,显露髋关节囊,切开关节囊即显露股骨头、股骨颈、髋臼上缘;(4)下肢内旋,将股骨大转子从侧后方旋转至外侧,水平截断股骨颈,取出股骨头,切除髋臼周围骨赘,置入内衬、髋臼假体;(5)外旋上抬股骨近端,切除后外侧关节囊紧张处;(6)上抬股骨远端,选择合适股骨柄、股骨头植入,复位关节;(7)检查关节外旋、屈伸、内收功能是否异常,功能正常后进行等长恢复,检查活动性、稳定度,最后缝合肌群,逐层关闭切口。
1.3.2 对照组:予以后外侧入路髋关节置换术治疗:(1)取侧卧位,应用支撑架支撑骨盆,保护骨性突出;(2)以髋后外侧大转子为中点做切口,由肌肉间隙进入,逐层切开皮肤、皮下组织,充分暴露阔筋膜、臀大肌,切开阔筋膜,用牵引器牵开肌肉;(3)用拉钩分别牵开股方肌、臀中肌,臀关节内旋,切断外旋部分肌群,注意保留少许大转子腱性组织;(4)切开关节囊、取出股骨头、置入内衬及髋臼假体、植入股骨柄及股骨头、缝合手术切口等后续操作同研究组。术后两组需进行常规抗感染等治疗,48h内拔出引流管,并进行适当锻炼。
1.4 观察指标 (1)比较两组手术情况,包括术中出血量、切口长度、骨折愈合时间。(2)术前、术后3个月采用髋关节功能量表(Harris)对两组骨折恢复情况进行评估,满分100分,分值越高表示髋关节功能越好。(3)比较两组并发症发生率,包括关节脱位、静脉血栓、大粗隆滑囊炎、股外侧皮神经损伤。

2 结果
2.1 手术情况 研究组术中出血量低于对照组,切口长度、骨折愈合时间短于对照组(P<0.05)。见表1。
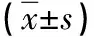
表1 两组手术情况比较
2.2 Harris评分 术前两组Harris评分比较,差异不显著(P>0.05);术后3个月两组Harris评分均高于术前,且研究组高于对照组(P<0.05)。见表2。
2.3 并发症发生率 研究组静脉血栓1例、大粗隆滑囊炎1例,并发症总发生率为4.17%(2/48);对照组关节脱位2例、静脉血栓1例、大粗隆滑囊炎2例、股外侧皮神经损伤1例,并发症总发生率为12.50%(6/48),组间比较差异不显著(χ2=1.227,P=0.268)。

表2 两组Harris评分比较分)
3 讨论
股骨颈骨折患者股骨颈近端供血遭到破坏,导致髋关节功能障碍,髋关节置换术可消除疼痛,恢复髋关节功能。采用经后外侧入路髋关节置换术治疗可避免臀部肌肉损伤,对外展肌、臀中肌功能影响小,利于术后肌力恢复,但手术创伤大、失血多,且需用拉钩牵拉患者软组织及股骨,易损伤软组织、破坏后关节囊及外旋肌群,引起软组织不平衡,从而发生假肢松动、假体脱位等情况,不利于患者髋关节功能恢复[4]。
与后外侧入路髋关节置换术比较,前外侧入路髋关节置换术有以下优点:(1)取仰卧位,利于置换关节假肢,避免手术操作伤及坐骨神经;(2)方便测量双下肢长度,避免术后双下肢不等长;(3)无须切断患者外展肌群,对臀中肌后肌束损伤较小,从而避免发生假肢松动、术后脱位等术后并发症[5-6]。本文结果显示,研究组术中出血量低于对照组,切口长度、骨折愈合时间短于对照组,可见前外侧入路髋关节置换术应用于股骨颈骨折患者,手术切口短,能减少术后出血量,促进患者骨折愈合。此外,本文结果还显示,术后3个月Harris评分高于对照组(P<0.05),两组并发症总发生率均较低(P>0.05),可见前外侧入路髋关节置换术应用于股骨颈骨折患者,能改善患者髋关节功能,安全性高,是理想的治疗方案。同时应用前外侧入路髋关节置换术需注意:(1)由于患者取仰卧位,股骨受力较大,术前需进行骨密度筛查,不应用于合并骨质疏松、肥胖患者治疗;(2)需确保皮肤正确切口,尽可能与臀中肌、阔筋膜张肌间隙保持一致,从而保护臀中肌;(3)术中股骨颈截骨可分2次完成,便于取出股骨头;(4)安装髋臼杯时,前倾角不宜过大;(5)因手术切口短,术野较小,需辅助器械,且对术者要求高。
综上所述,前外侧入路髋关节置换术应用于股骨颈骨折患者,手术切口短,能减少术后出血量、促进患者骨折愈合,改善髋关节功能,安全性高。
