健脾化滞丸治疗不同证型溃疡性结肠炎的临床疗效及对血清白细胞介素8、单核细胞趋化因子1和巨噬细胞迁移抑制因子水平的影响※
2021-05-10刘小丽顾庆华
景 姗 刘小丽 顾 玮 顾庆华
(南京中医药大学附属南通医院脾胃病科,江苏 南通 226001)
溃疡性结肠炎(ulcerative colitis,UC)是一种主要累及黏膜层和黏膜下层的慢性炎症性肠病,其特征是反复发作的炎症和肠黏膜损伤,临床表现为腹痛、大便频率增加、粪便稠度降低和便血等[1-2]。西医治疗UC主要以氨基水杨酸类、糖皮质激素、免疫抑制剂及生物制剂为主,但仍存在长期疗效不满意、部分患者不耐受、副作用较大、价格昂贵及停药后容易复发等缺点。UC属中医学“大瘕泄”“痢疾”“滞下”“肠澼”“泄泻”等范畴[3-4],常见有大肠湿热证、脾虚湿蕴证、脾肾阳虚证及寒热错杂证4个证型[5]。中医药治疗UC有着悠久的历史,《金匮要略》中有:“下利已差……宜大承气汤。”《景岳全书》中言:“泄泻之本,无不由于脾胃。”健脾化滞丸是南京中医药大学附属南通医院特色制剂,有化湿导滞、健脾助运、清热燥湿等功效,补而不滞,以通为补,针对不同证型UC患者的症状均有较好疗效。2017-07—2019-12,我们采用健脾化滞丸治疗不同证型UC患者126例,观察各证型临床疗效及对各证型血清白细胞介素8(IL-8)、单核细胞趋化因子1(MCP-1)和巨噬细胞迁移抑制因子(MIF)水平的影响,结果如下。
1 资料与方法
1.1 病例选择
1.1.1 西医诊断标准 参照《炎症性肠病诊断与治疗的共识意见(2018年·北京)》[6]。结合临床表现、实验室检查、影像学检查、内镜检查和组织病理学表现,在排除感染性和其他非感染性结肠炎的基础上进行诊断。
1.1.2 中医辨证标准 参照《溃疡性结肠炎中西医结合诊疗共识》[5]辨证为大肠湿热证、脾虚湿蕴证、脾肾阳虚证、寒热错杂证。①大肠湿热证:腹泻,大便夹有黏液脓血,腹痛,里急后重,肛门灼烧感,舌质偏红,舌苔黄厚或腻;②脾虚湿蕴证:腹泻,大便夹有脓血或黏液,腹痛隐隐,纳差食少,肢体倦怠,舌质胖淡或有齿痕,苔薄白;③脾肾阳虚证:大便次数增多,夹有脓血或黏液,脐腹冷痛,喜温喜按,形寒肢冷,腰膝痠软,舌质淡胖,苔白润或有齿痕;④寒热错杂证:黏液血便,喜温喜按,腹痛绵绵,倦怠怯冷,舌质红,苔薄黄。
1.1.3 纳入标准 符合上述西医诊断标准及中医辨证标准;年龄18~70岁;病史>3个月;患者适合并接受中医治疗;患者症状处于活动期[6];虽合并其他疾病,但在治疗期间无需特殊处理,也不影响第一诊断;患者和家属均知情同意,并签署知情同意书;本研究经南京中医药大学附属南通医院医学伦理委员会批准。
1.1.4 排除标准 感染性肠炎、放射性肠炎、缺血性结肠炎、克罗恩病等;合并其他系统严重疾病者;妊娠期或哺乳期女性。
1.1.5 剔除标准 治疗过程中出现严重并发症者;出现肝肾功能异常者;治疗期间无法按标准用药者。
1.2 一般资料 全部126例均为南京中医药大学附属南通医院脾胃病科门诊UC患者,按照中医证型分为4组。大肠湿热组34例,男19例,女15例;年龄20~64岁,平均(44.26±10.32)岁;病程1~9年,平均(3.38±1.99)年。脾虚湿蕴组32例,男16例,女16例;年龄19~65岁,平均(43.03±12.78)岁;病程1~9年,平均(3.44±2.02)年。脾肾阳虚组30例,男16例,女14例;年龄24~65岁,平均(48.20±10.07)岁;病程1~9年,平均(3.93±2.53)年。寒热错杂组30例,男17例,女13例;年龄20~64岁,平均(45.10±10.32)岁;病程1~9年,平均(4.30±2.67)年。4组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.3 治疗方法 4组均予美沙拉秦缓释颗粒(上海爱的发制药有限公司,国药准字H20143164)1 g,每日3~4次口服;健脾化滞丸(南京中医药大学附属南通医院制剂,苏药制字Z04001365)10 g,每日3次口服。疗程2个月。
1.4 观察指标
1.4.1 疾病活动度 4组治疗前后采用改良Mayo评分系统评价疾病活动情况,包括腹泻、便血、黏膜表现及医师评估病情4个方面,评分标准见表1。总分≤2分为缓解期,3~5分为轻度活动期,6~10分为中度活动期,11~12分为重度活动期[6]。

表1 改良Mayo评分系统
1.4.2 临床症状评分 4组治疗前后均对主要临床症状进行评分,包括腹痛、腹泻、黏液脓血便、里急后重、纳差、乏力,分别以无症状(0分)、轻度症状(2分)、中度症状(4分)、重度症状(6分)进行记分[5]。
1.4.3 血清IL-8、MCP-1、MIF检测 4组治疗前后均清晨空腹采集肘静脉血,采用酶联免疫吸附法检测血清IL-8、MCP-1、MIF水平,严格按照实验操作说明书进行,试剂盒购自上海司鼎生物科技有限公司。
1.5 疗效标准 显效:症状改善百分率≥70%;有效:30%≤症状改善百分率<70%;无效:症状改善百分率不足30%。症状改善百分率=(治疗前评分-治疗后评分)/治疗前评分×100%[6]。总有效率=(显效例数+有效例数)/总例数×100%。
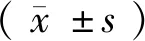
2 结果
2.1 4组疗效比较 见表2。
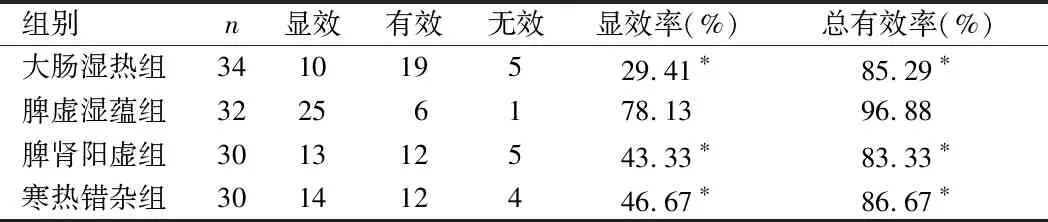
表2 4组疗效比较 例
由表2可见,脾虚湿蕴组显效率及总有效率均高于大肠湿热组、脾肾阳虚组及寒热错杂组(P<0.05)。大肠湿热组、脾肾阳虚组、寒热错杂组组间显效率及总有效率比较差异均无统计学意义(P>0.05)。
2.2 4组治疗前后改良Mayo评分比较 见表3。
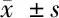
表3 4组治疗前后改良Mayo评分比较 分,
由表3可见,治疗后4组改良Mayo评分均较本组治疗前降低(P<0.05),且治疗后脾虚湿蕴组均低于大肠湿热组、脾肾阳虚组及寒热错杂组(P<0.05)。治疗后大肠湿热组、脾肾阳虚组、寒热错杂组组间改良Mayo评分比较差异无统计学意义(P>0.05)。
2.3 4组治疗前后临床症状评分比较 见表4。
由表4可见,治疗后4组各临床症状评分均较本组治疗前降低(P<0.05),治疗后脾虚湿蕴组腹痛、腹泻、纳差、乏力评分均低于大肠湿热组、脾肾阳虚组、寒热错杂组(P<0.05),4组黏液脓血便、里急后重评分比较差异无统计学意义(P>0.05)。治疗后大肠湿热组、脾肾阳虚组、寒热错杂组组间各症状评分比较差异无统计学意义(P>0.05)。
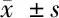
表4 4组治疗前后临床症状评分比较 分,
2.4 4组治疗前后血清IL-8、MCP-1、MIF水平比较 见表5。
由表5可见,治疗后4组血清IL-8、MCP-1、MIF水平均较本组治疗前降低(P<0.05),且治疗后脾虚湿蕴组均低于大肠湿热组、脾肾阳虚组、寒热错杂组(P<0.05)。治疗后大肠湿热组、脾肾阳虚组、寒热错杂组组间血清IL-8、MCP-1、MIF水平比较差异无统计学意义(P>0.05)。
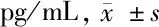
表5 4组治疗前后血清IL-8、MCP-1、MIF水平比较
3 讨论
UC是一种主要发生于结肠的慢性复发性炎症性疾病,可能由遗传、肠道菌群、环境因素、饮食及精神因素诱发的免疫失调引起[7]。UC的黏膜变化表现为促炎细胞因子和趋化因子表达增加,导致非特异性炎性细胞浸润。这些细胞因子和(或)趋化因子通过促进基质金属蛋白酶和生长因子的产生,直接或间接导致组织损伤、溃疡和黏膜修复[8]。美沙拉秦是治疗UC常用的水杨酸制剂,能减轻肠黏膜炎性反应,缓解病情,但对部分病情顽固者疗效欠佳,且停药后易复发。近年来,中医药治疗UC的疗效显著。中药可能通过增加抗炎细胞因子的水平、抑制促炎细胞因子的水平、降低髓过氧化物酶(MPO)的活性、抑制核转录因子(NF)-κB通道等直接或间接作用缓解UC[9-10]。
中医学认为,UC的病因有先天禀赋不足,外感六淫之邪,内伤饮食积滞,劳倦内伤等。《医宗必读·痢疾》云:“痢之为证,多本脾肾。脾司仓禀,土为万物之母。”《诸病源候论》中指出:“由脾胃大肠虚弱,风邪乘之,则泄痢。虚损不复,遂连滞涉引岁月,则为久痢也。”《素问·太阴阳明论》中曰:“食饮不节……阴受之则入五脏……入五脏则满闭塞,下为飧泄,久为肠澼。”指出饮食积滞导致五脏邪气内伏,日久可引起UC类似的症状。由此可见,UC病机与脾气亏虚、肠中邪毒瘀滞密切相关,故治疗上当以健脾化滞为大法。健脾化滞丸由五磨饮子、香连丸和枳术丸等方化裁而成[11]。方中炒白术、陈皮健脾燥湿,能改善脾虚食少,腹胀,泄泻;黄连清热燥湿,常用于治疗湿热痞满、泻痢等病证;炮姜温中止泻,温经止血,能治疗脾胃虚寒、腹痛吐泻及便血;凤尾草清热化湿,解毒止痢,能治疗脘腹疼痛、饮食积滞等;莪术行气化瘀,消积止痛;炒山楂化瘀消积;制香附疏肝理气,和络止痛;木香、厚朴、枳壳、槟榔燥湿行气,通腑下气,消积化滞,使浊气下行,能疗积滞泻痢,里急后重。诸药合用,共奏清热化湿、健脾益气、消积化滞、护膜生肌之功。现代药理研究表明,白术具有调节胃肠道运动、调节肠道微生态、修复胃肠道黏膜损伤、抗炎等作用[12];黄连具有抗菌、抗炎、抗肿瘤、免疫调节作用[13];炮姜具有抗炎、抗氧化、抗凝血等作用[14];凤尾草具有抗菌、抗氧化、抗突变等作用[15];莪术具有抗肿瘤、抗血小板聚集、抗炎镇痛、抗菌、抗氧化等多种药理学作用[16];炒山楂具有双向调节胃肠道的异常蠕动、抗菌、抗肿瘤的作用[17]。
既往研究发现,单纯使用美沙拉秦治疗轻、中度活动性UC有效率在75%左右[18-19]。本研究结果显示,4组临床总有效率均高于83%,证明在美沙拉秦基础上加用健脾化滞丸对不同证型UC均可获得良好的临床疗效,其中脾虚湿蕴组显效率及总有效率最高,且均高于大肠湿热组、脾肾阳虚组及寒热错杂组(P<0.05)。
改良Mayo评分为UC的疾病活动性指数评分,判断UC的严重程度,可作为临床疗效评估标准。本研究结果显示,4组治疗后改良Mayo评分均降低(P<0.05),证明4种证型UC患者病情均得到了有效改善,其中脾虚湿蕴组改良Mayo评分均低于大肠湿热组、脾肾阳虚组及寒热错杂组(P<0.05)。可能是因为健脾化滞丸中既有清热燥湿之黄连,清热化湿之凤尾草,又有益气健脾之炒白术,燥湿健脾之陈皮,温中散寒之炮姜,温、清、消、补并用,使得健脾化滞丸对各个证型均有效。由于方中清热及健脾除湿之品比例较大,故脾虚湿蕴组的疗效优于其他3组。
4组治疗后各临床症状评分均降低(P<0.05),其中治疗后4组组间黏液脓血便、里急后重评分比较差异无统计学意义(P>0.05),说明健脾化滞丸对黏液脓血便、里急后重症状有明显针对性,可能是方中含有木香、槟榔、厚朴和枳壳行气导滞,能除里急后重;炮姜温经止血,可显著缩短小鼠出血时间和凝血时间[14];白术健脾益气,能增强脾脏的统血功能,具有修复肠道黏膜损伤的作用[12]。而脾虚湿蕴组腹痛、腹泻、纳差、乏力评分低于大肠湿热组、脾肾阳虚组及寒热错杂组(P<0.05),可能是因为本方的配伍更为适合脾虚湿蕴证患者。
IL-8是一种中性粒细胞趋化因子,能反映炎症的严重程度[20]。MCP-1水平在UC患者的肠黏膜组织中升高,并与疾病的活动性密切相关[21]。MIF是一种重要的促炎介质,是参与先天免疫调节的重要细胞因子,与包括UC在内的许多炎症性疾病的病理生理学有关,动物实验表明中药复方能显著降低UC大鼠血清和结肠组织中MIF的表达水平,从而发挥对黏膜的保护和修复作用[22-23]。本研究结果显示,健脾化滞丸能下调4组UC患者血清IL-8、MCP-1、MIF水平(P<0.05),以脾虚湿蕴组尤为明显(P<0.05)。
综上所述,在基础治疗上加用健脾化滞丸治疗不同证型UC患者,均有较好临床疗效,均能改善临床症状,可能与降低血清IL-8、MCP-1、MIF的水平有关。其中,对脾虚湿蕴证UC患者疗效和下调炎性指标作用最为显著。结论与既往研究相似[24-25],但既往研究多集中在某一个证型,本研究运用健脾化滞丸对不同证型的UC进行干预,既考虑了辨病的普遍性,又考虑到辨证的特殊性,具有一定优势。
