旋后外旋型踝关节骨折胫腓骨远端CT值分析
2021-05-10李世元陈前永李小河张敏耿磊夏克万里甫方鑫宋飞符来想燕磊
李世元,陈前永,李小河,张敏,耿磊,夏克,万里甫,方鑫,宋飞,符来想,燕磊
旋后外旋型踝关节骨折是常见的踝关节损伤类型,根据病人骨折和韧带损伤的不同,分为Ⅰ~Ⅳ°,不同的分度代表了关节损伤的严重程度。关节损伤最开始下胫腓前韧带,后可出现外踝骨折,在关节后方可伴有胫腓后韧带断裂或后踝骨折,内侧可伴有三角韧带断裂或内踝骨折。不同的骨折模式所采取的治疗方案不同。骨折的发生可能会伴随有周围结构骨密度的差异,这种差异可能会影响到治疗方案的选择。人体内某个局部的密度可以用计算机体层摄影(CT)来加以测量,这在人体的很多解剖区域已经得到证实。不同的踝关节损伤模式是否会出现周围结果骨密度的差异还不清楚。为此,本研究的目的在于利用CT灰度值测量间接评价旋后外旋型踝关节骨折不同损伤类型病人骨密度的差异,从而为疾病的诊断和治疗提供指导。
1 资料方法
1.1 一般资料 回顾性分析2016年1月至2018年12月中国人民解放军联勤保障部队第九〇一医院治疗的踝关节损伤病例,入选标准:①确诊为旋后外旋型骨折;②同时接受了CT扫描和X片摄片;③临床病例资料完整;④年龄范围为18~60岁。排除标准:①骨骼发育不全;②除此次外,以往已存在踝关节骨折史;③已存在踝关节植入物。最后共有32例病人入选,其中男13例,女19例,年龄(42.9±10.8)岁,年龄范围为23~58岁。通过X线和术中结果,最终对全部病人进行分型(图1),发现单踝骨折5例(仅外踝骨折)、双踝骨折6例(同时伴有内踝或后踝骨折)、三踝骨折21例(外踝、内踝和后踝同时骨折)。病人及其近亲属知情同意。本研究符合《世界医学协会赫尔辛基宣言》相关要求。三种骨折类型病人的性别、年龄、损伤来源、伤口类型和关节脱位情况见表1,差异无统计学意义。
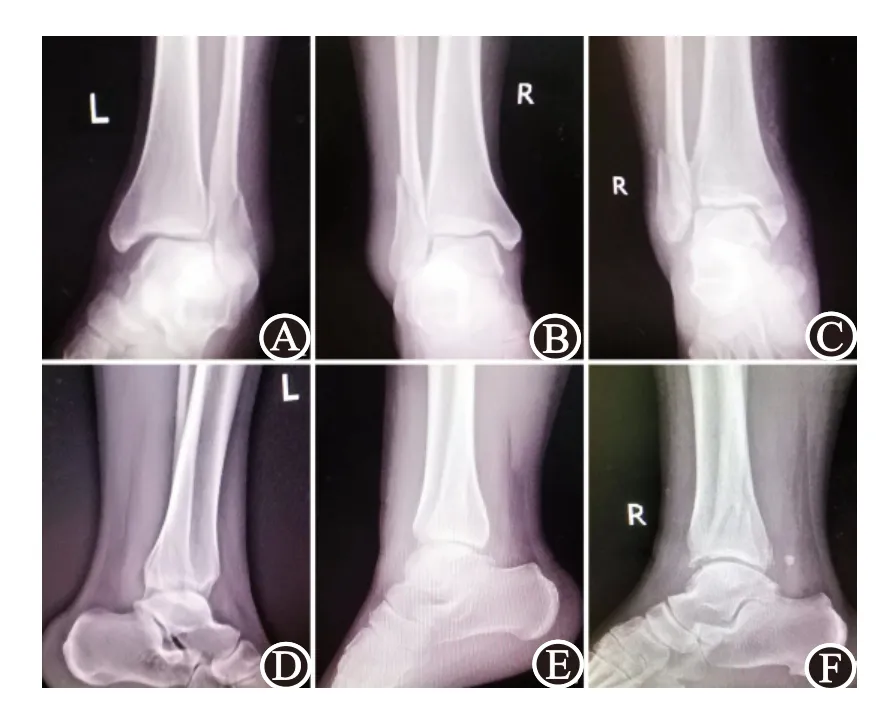
图1 旋后外旋型踝关节骨折的正位和侧位片:A~C为正位X片;D~F为侧位X片;A、D为单踝骨折;B、E为双踝骨折;C、F为三踝骨折
1.2 评价方法 使用西门子双源CT、GE公司64层螺旋CT进行扫描,普通平扫,扫描厚度3 mm。利用图像存档和通信系统,在工作站中测量胫骨和腓骨远端轴位图像松质骨的平均CT值(图2),文献已经证实在其它解剖区域CT值能够反应局部的骨密度情况。胫骨远端CT值的测量平面位于踝关节胫骨下关节面上方1 cm左右处,注意避开骺线和骨折线层面;腓骨远端CT值的测量平面约位于踝关节腔平面。感兴趣区选择去除皮质骨和骨折区的最大范围。以上述测量平面为基准,选择上下3个连续横断层进行测量,胫骨和腓骨测量共获得6组数据,取平均值为该病人胫腓骨远端的CT值。
1.3 统计学方法 收集的全部数据输入SPSS 21.0软件中进行统计学处理,定量资料用x±s表示,多组间的比较采用单因素方差分析,其中两两比较采用LSD法;组间定性资料采用Fisher确切概率法进行比较。病例分为两组行受试者工作特征(ROC)曲线分别计算CT值区分单踝骨折、双踝骨折和三踝骨折的能力,计算cut-off值(最佳CT值)、灵敏度和特异度。P<0.05为差异有统计学意义。
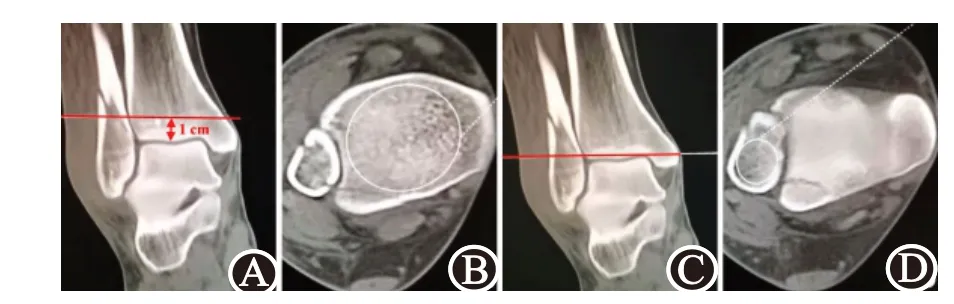
图2 胫骨和腓骨远端CT值测量平面和测量方法:A、B为胫骨远端CT值在踝关节腔平面上方约1 cm处测量;C、D为腓骨远端CT值在踝关节腔平面测量;A、C为冠状面图像定位;B、D为感兴趣区的选择
2 结果
单踝、双踝、三踝骨折病人胫腓骨远端骨松质CT值分别为(327.30±25.31)HU、(256.42±27.47)HU、(199.36±34.62)HU,单因素方差分析结果显示组间差异有统计学意义(F=34.083,P<0.001),LSD法两两比较显示各组间均差异有统计学意义(单踝vs双踝,P=0.001;单踝vs三踝,P<0.001;双踝vs三踝,P=0.001)。
用ROC曲线比较单踝骨折和双踝骨折的胫腓骨远端骨松质CT值的差异,显示区分单踝和双踝骨折的最佳CT值282 HU,此时曲线下面积为0.967(P=0.011),灵敏度为100%,特异度为83.33%;ROC曲线比较双踝关节和三踝关节的胫腓骨远端骨松质CT值的差异,显示区分双踝和三踝骨折的最佳CT值为220 HU,此时曲线下面积为0.889(P=0.004),灵敏度为100%,特异度为66.67%。
3 讨论
旋转型踝关节骨折存在骨和韧带的不同的损伤模式。Lauge-Hansen从损伤机制的角度描述了踝关节骨折的病理解剖,其把旋后外旋型踝关节骨折的进程分为4期。随后的研究对于如何准确地应用Lauge-Hansen分类存在一定的疑惑,这种分类方式提出的生物力学角度可能不能解释所有旋转踝关节骨折模式。然而,由Lauge-Hansen最初描述的损伤分类方案已在临床证明是可靠的。
虽然踝关节骨折的分期和特定的损伤模式已经得到了很好地描述,但是为什么一些病人容易发生韧带或骨的损伤还不清楚。虽然外伤的不同类型影响到骨折模式,但是并不能解释同样类型的外伤为什么会表现出不同的骨折模式。本研究显示踝关节附近的局部CT值与病人骨或韧带的损伤程度显著相关,单踝骨折病人的胫腓骨远端骨松质CT值显著高于双踝骨折病人,后者又显著高于三踝骨折病人,CT值的高低能够反映病人局部的骨密度情况。通过本研究结果可以推测,对于那些骨密度高的病人,后韧带和内测韧带的损伤会发生在骨折之前;相反的,对于骨密度较低的病人,骨折会发生在韧带损伤之前。
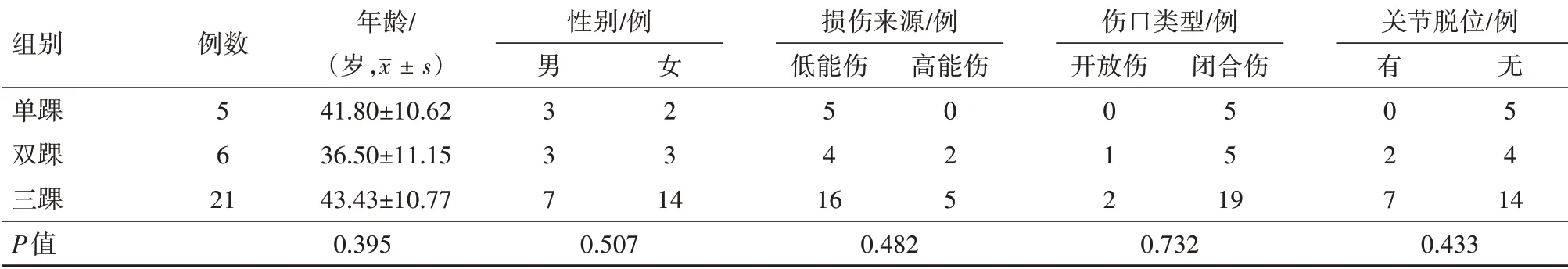
表1 旋后外旋型踝关节骨折32例单踝、双踝和三踝关节骨折的一般资料对比
其他研究也利用CT值评价了骨密度和其它解剖部位骨折模式之间的潜在相关性。Lee等证明,肱骨头骨密度降低与骨折粉碎增加有关。同样,Hey等检查了髋部骨折病人股骨近端的骨区域密度,并得出结论,髋部骨折模式可能受髋部不同区域骨密度的影响。随着骨质疏松症发病率的增加,骨密度对于临床医生和外科医生在治疗骨折病人时越来越重要。骨密度对外科治疗选择和植入物强度的选择具有重要意义。如果知道某个手术病人的骨密度很低,则需要准备一些辅助的固定策略。即使手术固定技术不改变,也提示临床医生关注病人的骨代谢变化,了解是否存在其它骨质疏松性骨折的发生。
为了定量分析踝关节骨折模式与胫腓骨CT值之间的关系,我们还用ROC曲线来计算最佳的诊断值,结果显示,用282 HU区分单踝骨折和双踝骨折的曲线下面积高达0.967,用222 HU区分双踝骨折和三踝骨折的曲线下面积同样高达0.889。因此,通过胫腓骨远端骨松质CT值的测量,我们能够初步预测踝关节骨折的模式,避免误诊的发生。值得注意的是,每种型号机器的参数不一样,导致具体的CT值可能存在区别,这就需要在应用过程中结合自己医院的情况进行适当的调整。
病人胫腓骨的CT值还受其它因素的影响。年龄是一项重要的影响因素,老年人的骨质疏松会使得CT值降低,儿童的骨质未发育完善,也可能出现CT值的降低。为了避免年龄对结果的干扰,本研究选择了成年病人、并排除了老年病人作为研究对象。此外,骨折导致的血肿和骨髓水肿也可能干扰CT值的测量,由于血肿或水肿最明显的区域位于骨折线的周围,因此本研究的CT值测量平面避开了骨折线所在层面,尽量保证了数据的可靠性。
综上所述,本研究对于不同类型旋后外旋型踝关节骨折病人的胫腓骨远端骨松质CT值分析显示,双踝或三踝骨折病人踝关节附近的CT值(骨密度)较单踝骨折显著降低,建议骨科医生应该根据病人的骨密度情况选择合适的内固定方法和器具。
