急性胰腺炎实施MSCT 和MRI 诊断的不同价值分析
2021-05-08朱海东段跃峰井扬
朱海东,段跃峰,井扬
(中国人民解放军中部战区空军医院,山西 大同 037006)
0 引言
急性胰腺炎是临床常见急腹症病症类型,具有发病迅速、病情进展快、预后较差等特点,患者若未得到及时有效治疗会严重威胁患者生命安全。及时明确诊断是改善急性胰腺炎患者预后的关键。临床大量研究证实,在急性胰腺炎的诊断中影像学技术诊断占据重要地位,不仅能够有效反映出胰腺形态、坏死程度,还能够明确患者病因,对于患者的诊疗具有重要意义,而不同影像学检验方式其检查结果也存在一定差异。MRI成像分辨率相对较高,对患者配合度的要求较高,且检查时间相对较长,部分患者配合度不佳还会导致检查图像无法达到诊断要求,临床应用尚不及CT广泛。MSCT检查是指多层螺旋CT检查技术,检查速度快,敏感性较高,临床应用广泛,甚至能够比拟病理检查,但对于重症胰腺炎或使用过含碘对比剂的患者,实施MSCR检查则存在一定安全问题[1]。本研究旨在探讨MSCT和MRI诊断急性胰腺炎的不同价值,现报告如下。
1 资料与方法
1.1 一般资料。本研究28例分析对象为我院2018年8月至2020年7月间收治的急性胰腺炎患者。纳入标准:患者均符合急性胰腺炎疾病相关诊断标准[2];患者临床检查结果、检查记录等资料完整;脂肪酶或血清淀粉酶高于3倍正常值;精神、记忆、认知功能正常患者;患者对入选本课题表示知情且理解。排除标准:精神病史或意识障碍患者;高血压控制不良、休克患者;严重肺、脑、心疾病患者;恶性肿瘤等危重疾病患者;中途退出研究患者;患者或家属拒绝签订知情书。入选对象中女13例,男15例;年龄为39~64周岁,平均(57±1.68)周岁。
1.2 方法。①M S C T 检查:选用G E 推出的6 4 排Lightpeed螺旋CT扫描仪进行检查操作,设置扫描参数电流mA,电压120 kV,螺距3:1~3.5:1,层厚5~7 mm(重建)、2~4 mm(采集),矩阵512×512,叮嘱患者空腹,检查前30分钟饮用500 mL清水,协助患者取仰卧体位,由肝顶部平扫至肾脏下极。平扫完成后进行增强扫描,使用高压注射器将100 mL碘海醇(生产厂商:扬子江药业集团有限公司;药品批文:国药准字 H1097032;药物浓度:300 mgI/mL)对比剂以3.0 mL/s速率经肘静脉注入,注射25~30 s后进行动脉期、静脉期、延迟期共三期扫描,分别扫描25~30 s、70~80 s、180~300 s。②MRI检查:选用GE推出的1.5T磁共振Signa EXCITE检查系统,设置层间距为1.0 mm,层厚5.0 mm,扫描冠状部位与横断位,冠状位扫描序列为FIESTA,3D MRCP以及LAVA增强扫描序列,对比剂选用0.1 mmol/kg 的钆喷酸脯胺,保持2.0~2.5 mL/s注射速率。横断位扫描序列为FSGR T1WI序列,T2WI序列。通过呼吸补偿技术、流动补偿技术、上下饱和技术,最大程度降低呼吸运动或血液流动伪影。
1.3 观察指标。由两名影像学检验医师独立分析图像,分析比对经MRI扫描和MSCT扫描的影像学检验结果,统一意见。阴性表明无足够证据确诊,阳性表明根据影像资料经两名医师同时诊断为急性胰腺炎。比较两组检查方式的诊断灵敏度、特异性以及准确率,其中灵敏度=真阳性例数/(真阳性例数+假阴性例数)×100%;特异性=真阴性例数/(真阴性例数+假阳性例数)×100%;准确率=[(真阳性例数+真阴性例数)/总例数]×100%;
1.4 数据处理。本次调研内价值调查数据均由统计学软件SPSS 23.0进行对比检验,准确性、特异性、灵敏性经χ2检验,以率(%)表示,2组数据经分析处理后,结果呈现P<0.05表明统计学意义形成。
2 结果
2.1 比对分析MRI和MSCT 2组检查结果,两组检查结果详情见表1所示。
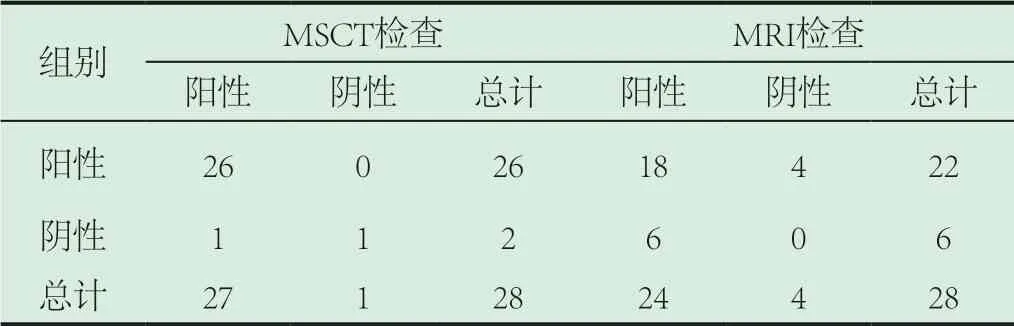
表1 比对分析MRI和MSCT 2组检查结果
2.2 比对分析MRI和MSCT检查准确性、特异性、灵敏性。MSCT检查准确性、特异性、灵敏性均高于MRI检查,2组数据经检验存在显著性差异(P<0.05),详情见表2所示。
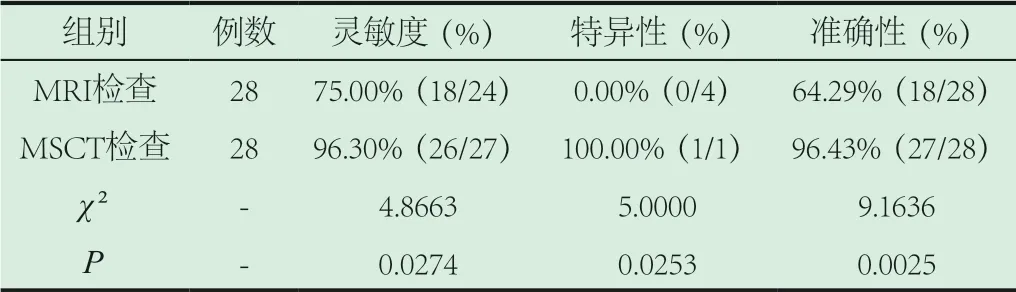
表2 比对分析MRI和MSCT检查特异性、灵敏度及准确性[n(%)]
3 讨论
伴随人们生活节奏不断加快、社会压力升高、饮食习惯不断改变,导致急腹症的发病率也随上升,其中急性胰腺炎发病率占比高达30%[3]。加之土壤污染、城市河道水体黑臭、雾霾天气等外界环境因素影响,导致重症急性胰腺炎发病率也随之升高,合并不同类型并发症患者数量也逐渐增多,该类患者预后相对较差,死亡率也同样较高。因此及时明确诊断尤为关键,能够为患者诊治提供重要依据。临床以往多通过生化指标血尿淀粉酶检验急性胰腺炎,但淀粉酶检验结果升高程度与患者的预后判断无明显相关性,且生化指标检验漏诊率在30%~40%之间,较难明确诊断。影像学检查是确诊与预后检测的可靠手段,能够全面了解患者胰腺形态改变及坏死程度,指引医师更好的为患者进行针对性治疗。临床最常用的影像学检查手段包括MRI检查和MSCT检查,均能够较好的诊断胰腺炎[4]。
本次研究结果数据表明,M S C T 检查准确性(96.43%)、特异性(100.00%)、灵敏性(96.30%)均高于MRI检查,2组数据经检验存在显著性差异(P<0.05)。表明临床医师能够通过MSCT检查明确诊断急性胰腺炎,为患者制定更为优质的治疗干预措施,与此同时,MRI诊断的灵敏度与准确率也不低,因此不能否定MRI检查在临床中的应用价值。本研究与张琼[5]等,研究结果不一致,可能与本研究研究样本少、临床医生对急性胰腺炎诊断标准存在差异等因素有关,导致结果存在一定误差,还需进一步进行病理检查、加大研究样本量等验证结论,加强诊断的可靠性。
临床以往诊断中通过脂肪酶活性升高、血清淀粉酶活性升高等生化学指标诊断急性胰腺炎结果往往存在一定误差,急性胰腺炎患者脂肪酶或血清淀粉酶活性并不必然升高,且联合检验诊断时间相对较长,对于病情危急患者可能失去最佳治疗时机,且急性胰腺炎相比其他急腹症而言更难鉴别,部分重症胰腺炎患者合并多种并发症,因而及时为患者进行明确诊断尤为关键。影像学检查能够快速为急性胰腺炎患者进行这怒单,显著缩短患者诊断时间,其中MSCT和MRI是临床常用的诊断技术,其中MRI检查无辐射暴露,对于射线较敏感或需多次复查者而言,MRI相比MSCT检查更加优越,但MRI检查虽对患者造成的不良影响低于MSCT,但其要求患者高度配合,且检查时间过长,对于佩戴生命支持系统、难以自主呼吸等患者,临床应用也存在局限性。MSCT诊断与MRI相比更为敏感、快速,常被用于急性胰腺炎诊断的首选[6]。
MSCT检查能够有效避免因肥胖、腹腔气体等因素的干扰,不仅能够明确诊断急性胰腺炎,还能够根据影像学检查结果对胰腺组织进行MSCT分级,对于评估急性胰腺炎周围组织器官有无受累、鉴别诊断以及评估疾病严重程度具有重要意义。MSCT能够明确重症胰腺炎病灶部位坏死程度,对于怀疑合并感染者可进行MSCT引导穿刺,明确重症急性胰腺炎的病变程度[7]。近年来影像学技术不断发展,使得MRI成像技术不断应用于急性胰腺炎的诊断中,在液体或坏死的辨别中,MRI明显优于CT检查,但其要求患者配合度高、检查耗时、费用高昂等无法克服缺点,使其在急诊检查中较难开展应用,重症患者由于在MRI检查时无法监护病情等因素影响,使得MRI检查在临床应用受到极大限制,临床大量研究结果表明,对于急性胰腺炎患者而言,常规MRI检查并不见得高于MSCT,因此临床医师可根据患者实际情况选取更为适宜的诊断方式[8]。
综上所述,急性胰腺炎实施MSCT检查和MRI检查均具有较高诊断价值,以本研究结果来看MSCT与MRI相比诊断准确性、特异性、灵敏性更高,具有重要的临床指导意义,但以检查功能角度而言,二者存在重叠情况,又无法相互替代,临床需结合患者实际情况选取更为适宜的检查方法。
