慢性乙型肝炎患者血清IL-1β、IL-13与肝硬化的相关性
2021-05-07刁凌云王胜英皇金萍罗玉国葛飞
刁凌云,王胜英,皇金萍,罗玉国,葛飞
作为慢性乙型肝炎(CHB)必然的发展结果,肝硬化可对肝脏组织造成不同程度的损伤,增加上消化道出血、肝性脑病、肝肾综合征等发生风险,不利于预后。因此,早期准确预测CHB患者发生肝硬化风险尤为关键。既往研究证实,病毒载量高、合并其他病毒性肝炎、合并艾滋病感染、嗜酒等均是导致CHB患者发生肝硬化的危险因素,但这些指标并不能在早期对CHB患者发生肝硬化风险进行量化分析[1]。此外,肝穿刺活检作为目前临床上评估肝脏纤维化严重程度的“金标准”,在穿刺后患者易发生并发症,且存在取材不满意,需重复穿刺等情况,患者多不接受[2-3]。白细胞介素(IL)是白细胞或免疫细胞间相互作用的淋巴因子,已被证实能够与血细胞生长因子相互协调,相互作用,共同参与免疫功能的调节[4]。有诸多研究表明,机体被乙肝病毒感染后并不会直接对其肝脏组织造成损伤,而是经诱发机体内免疫反应,促使白细胞介素-1β(IL-1β)、白细胞介素-13(IL-13)等促炎因子大量产生,引发肝脏组织炎症反应,进而损伤肝脏组织[5-6]。结合上述促炎因子在肝脏组织炎症反应中的表达特点,推测血清IL-1β、IL-13异常表达可能与CHB患者发生肝硬化有关。基于此,本研究主要分析血清IL-1β、IL-13与CHB患者发生肝硬化的关系。
1 资料与方法
1.1 病例资料
回顾性收集2017年10月至2020年1月南京中医药大学徐州附属医院消化内科接受治疗并完成随访的172例CHB患者的病例资料,其中86例发生肝硬化,作为观察组;另86例未发生肝硬化,作为对照组。两组一般资料对比(P>0.05),具有可对比性,见表1。
纳入标准:①CHB、CHB伴肝硬化符合《慢性乙型肝炎防治指南》[7]内相关诊断标准;②接受抗病毒及抗炎保肝治疗的患者;③病例资料保存完整;④患者或其家属均知晓并同意本次研究。排除标准:①合并心、肾等器官功能不全或衰竭的患者;②合并恶性肿瘤;③合并其他严重传染性疾病或感染性疾病;④合并免疫系统性疾病;⑤合并其他肝脏疾病的患者;⑥观察组接受治疗前已经发生肝硬化的患者;⑦嗜酒者;⑧因其他因素导致的肝硬化的患者(如肝毒性药物、胆汁淤积、循环障碍、遗传和代谢性疾病等);⑨隐源性肝硬化的患者;⑩其他因素导致的肝功能损伤的患者(如EB病毒、巨细胞病毒感染等);艾滋病感染的患者;合并其他病毒感染的患者(如丙型肝炎病毒、丁型肝炎病毒等);脾肿大的患者。
1.2 基线资料收集
记录两组患者一般资料,如年龄、性别(男、女)、CHB病程。
1.3 实验室指标检测
统计两组患者实验室指标,具体检测方法如下:(1)于两组患者首次到医院接受治疗当天早晨,空腹抽取患者静脉血5 mL,γ-谷氨酰转移酶(GGT)、碱性磷酸酶(ALP)、乳酸脱氢酶(LDH)、α-L-岩藻糖甘酶(AFU)、甲胎蛋白(AFP)、总胆红素(TBIL)、白蛋白(Alb)、血氨(NH3):使用全自动生化分析仪(武汉宏康世纪科技,SL800型)检测;②凝血酶原时间(PT):经含钙凝血酶原法,试剂盒:上海荣盛生物;(2)分别于两组患者首次到医院接受治疗当天早晨空腹抽取其肘静脉血8 mL,经全自动离心机(盐城市凯特实验仪器有限公司,TG12M型),以3 800 r/min的速度离心15 min后取血清, HBV DNA载量:使用实时荧光定量聚合酶链式反应(PCR)方法检测;②谷丙转氨酶(ALT)、谷草转氨酶(AST):使用酶偶联法检测,试剂盒由深圳雷杜生命科学股份有限公司提供;乙肝表面抗原(HBsAg)定量、转化生长因子-β1(TGF-β1)、IL-1β、IL-13及血管紧张素Ⅱ(AngⅡ):使用酶联免疫吸附试验(ELISA)检测,试剂盒由上海莼试生物技术有限公司提供。
1.4 统计分析

2 结果
2.1 对照组与观察组基线资料、实验室指标比较
两组年龄、性别、CHB病程、GGT、ALP、LDH、AFU、AFP、ALT、AST、HBV DNA载量、HBsAg定量、TBIL、PT、Alb、NH3对比,差异无统计学意义(P>0.05);观察组血清TGF-β1、AngⅡ、IL-1β、IL-13水平均高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 对照组与观察组基线资料、实验室指标比较
2.2 各指标与CHB患者发生肝硬化关系的Logistic回归分析
将CHB患者首次到医院接受治疗当天早晨血清TGF-β1、AngⅡ、IL-1β、IL-13水平分别作为自变量,肝硬化发生情况作为因变量(1=观察组,0=对照组),经Logistic回归分析结果显示,首次到医院接受治疗当天早晨血清TGF-β1、AngⅡ、IL-1β、IL-13与CHB患者发生肝硬化有关,血清TGF-β1、AngⅡ、IL-1β、IL-13高表达可能是CHB患者发生肝硬化的风险因子(OR>1,P<0.05),见表2。
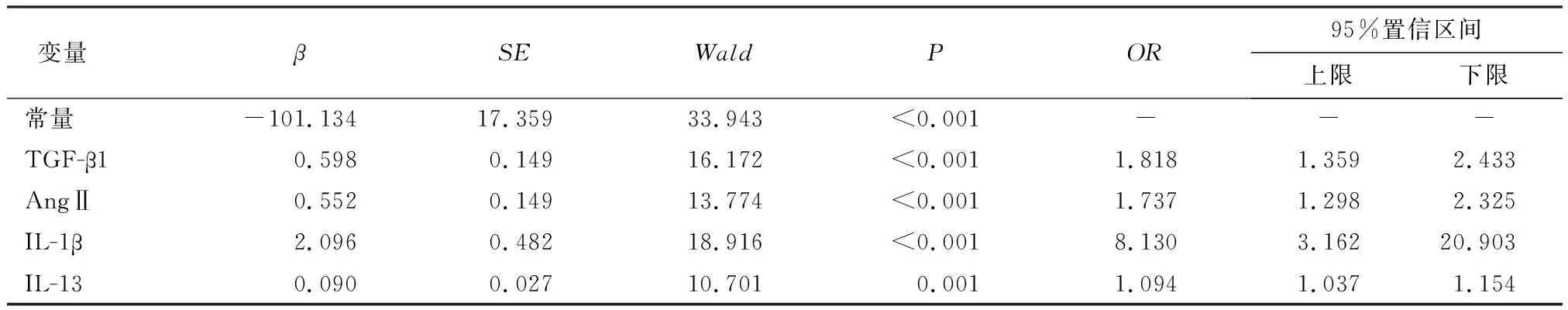
表2 各指标与CHB患者发生肝硬化关系的Logistic回归分析结果
2.3 各指标预测CHB患者肝硬化风险的效能分析
将CHB患者首次到医院接受治疗当天早晨血清TGF-β1、AngⅡ、IL-1β、IL-13水平分别作为检验变量,肝硬化发生情况作为状态变量(1=观察组,0=对照组),绘制ROC曲线(图1),结果显示,首次到医院接受治疗当天早晨血清TGF-β1、AngⅡ、IL-1β、IL-13水平分别预测CHB患者发生肝硬化风险的AUC均>0.80,预测价值均较理想。首次到医院接受治疗当天早晨血清TGF-β1、AngⅡ、IL-1β、IL-13水平的cut-off值分别为76.180 ng/mL、49.620 ng/mL、7.040pg/mL、144.520 pg/mL,见表3。
2.4 CHB患者首次到医院接受治疗当天早晨血清IL-1β水平与IL-13水平间的相关性分析
采用双变量Spearman直线相关性分析,结果显示,CHB患者首次到医院接受治疗当天早晨血清IL-1β水平与IL-13水平之间呈正相关(r=0.318,P<0.001)。相关性散点图见图2。

图1 各指标预测CHB患者肝硬化风险的ROC曲线图
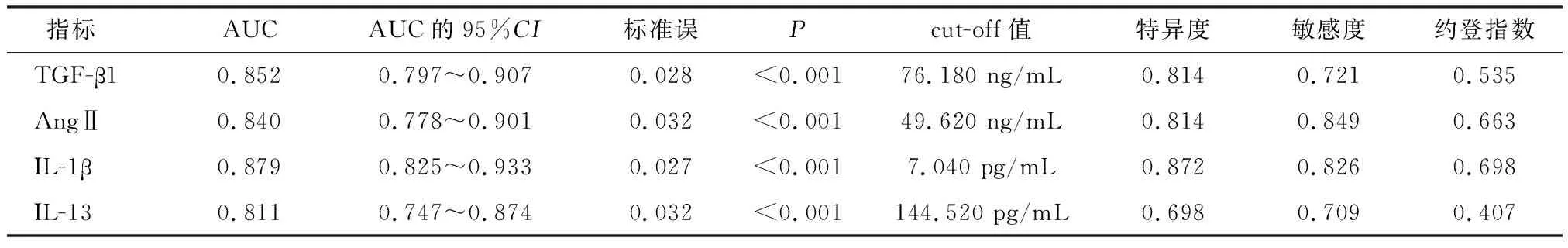
表3 各指标预测CHB患者肝硬化风险的效能分析结果
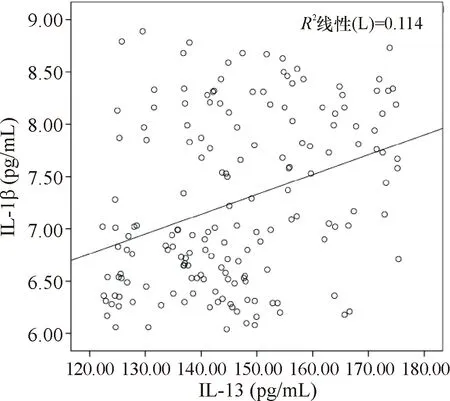
图2 CHB患者首次到院接受治疗当天早晨血清IL-1β水平与IL-13水平间的相关性散点图
3 讨论
作为一种常见的慢性进行性肝病,肝硬化主要是一种或多种病因长期或反复作用形成的弥漫性肝损害,CHB是导致肝硬化发生的主要原因[8]。抗病毒联合抗炎保肝治疗是现阶段CHB患者主要的治疗手段之一,但有诸多研究指出,每年仍约有3.00%的CHB患者发生肝硬化,不利于预后[9-10]。
近年来,有研究指出,致炎因子在肝硬化的发生、发展中起着关键性作用,而TGF-β1、AngⅡ是常见的致炎因子[11-12]。且二者在本研究中也被证实与CHB患者发生肝硬化有关。分析二者参与CHB患者发生肝硬化可能的机制为:TGF-β1对肝星状细胞具有极强的活化作用,文献指出,TGF-β1能够诱导细胞分化,促使纤维细胞的转化,加快肝纤维化的进程[13]。而AngⅡ作为一种致炎因子,可使细胞外基质迅速合成及大量增殖,加速肝纤维化的形成[14]。但需要注意的是,血清TGF-β1、AngⅡ的定量检测技术日益增多,且各种检测技术之间仍存在着差异,在应用价值方面仍有局限。
IL-1β、IL-13是白细胞介素家族中的主要成员之一,已被诸多研究证实不仅与免疫调节有关,且可进一步引发并加重机体炎症反应,增加组织、细胞的受损程度,进一步加重肝脏组织纤维化程度,不利于预后[15-16]。本次研究结果显示,观察组血清IL-1β、IL-13水平均高于对照组,初步推测血清IL-1β、IL-13异常表达可能与CHB患者发生肝硬化有关。且以上推测均在进一步的回归分析中被证实,表明CHB患者接受治疗前血清IL-1β、IL-13异常表达不仅与肝硬化的发生有关,还可能是发生肝硬化的风险因子。分析可能的原因如下:作为一种促炎因子,IL-1β可诱导肝脏发生炎症反应,活化肝星状细胞,加重肝纤维化程度[17-18]。同时,有诸多研究指出,当机体内IL-1β呈过表达状态时,可引发多种炎症反应,促使炎性细胞浸润,导致大量肝脏细胞发生坏死,进一步加重肝脏组织、细胞缺血性损伤程度,引发肝功能障碍[19-20]。因此,当CHB患者体内IL-1β呈过表达状态时,可经进一步加重炎症反应程度,增加肝脏受损范围,导致肝硬化发生[21]。IL-13能够增加血管通透性,使血管收缩,增加肝脏组织缺血、缺氧程度,增加缺血性坏死风险[22-23]。同时,IL-13还能在病灶处募集大量炎症因子,进一步加重体内炎症反应程度,增加肝脏组织受损程度[24]。因此,当CHB患者体内IL-13呈过表达时提示肝脏组织、细胞存在受损风险,进一步导致肝硬化发生[25]。
最后本研究对各指标预测CHB患者发生肝硬化风险绘制了ROC曲线,结果显示,首次到医院接受治疗当天早晨血清IL-1β、IL-13水平分别预测CHB患者发生肝硬化风险的AUC均>0.80,预测价值均较理想。上述结果证实,治疗前血清IL-1β、IL-13不仅是CHB患者发生肝硬化的风险因子,且二者可作为患者治疗前预测肝硬化发生风险的关键标志物。上述结果也表明,未来临床若早期监测CHB患者治疗前血清IL-1β、IL-13表达有异常,可在治疗原发病的同时实施合理干预,如对患者实施消炎、抗感染治疗,同时指导患者多喝水、多休息,以帮助患者的血清IL-1β、IL-13水平恢复正常,可能对降低肝硬化发生风险有积极意义。此外,本研究还对CHB患者首次到医院接受治疗当天早晨血清IL-1β水平与IL-13水平间的相关性进行分析,结果显示,二者间呈正相关,说明CHB患者首次到院接受治疗当天早晨血清IL-1β水平与IL-13水平之间可能存在一定联系,二者可能相互影响、相互作用,共同参与了CHB患者肝硬化的发生,这可能与二者均是与炎症相关的因子有关,因此其中某一指标水平改变均可影响另一指标的变化。但因研究IL-1β、IL-13之间关系的研究较少,尚不能根据该研究结果推断上述指标之间在疾病中的具体关系,仍需要在未来增加样本量、延长观察时间并查阅大量文献加以验证。
综上所述,血清IL-1β、IL-13水平与CHB患者发生肝硬化有关,可能是患者发生肝硬化的风险因子,对预测患者发生肝硬化风险有一定价值。
