急性缺血性卒中机械取栓术后颅内出血的预测因素分析
2021-05-06王瑞彭明洋周星帆殷信道王同兴
王瑞,彭明洋,周星帆,殷信道,王同兴*
作者单位:1.南京市中西医结合医院放射科,南京210014;2.南京医科大学附属南京医院(南京市第一医院)医学影像科,南京210006
急性缺血性卒中具有发病率高、致残率高、致死 率高等特点。虽然静脉溶栓是治疗卒中的有效方法,然而对于大血管闭塞的卒中患者血管再通率较低,疗效欠佳[1]。血管内机械血栓切除术(mechanical thrombectomy,MT)可快速再通闭塞的颅内大血管,挽救缺血半暗带组织,改善患者的临床转归[2]。尽管MT治疗能明显改善卒中患者的临床预后,但治疗后可高达46.1%的患者会出现颅内出血(intracranial hemorrhage,ICH)并发症,严重影响卒中预后[3-4]。目前已有较多研究认为血糖、发病时间、房颤等是静脉溶栓治疗后出血转化的危险因素[5]。然而,对于卒中患者MT 后ICH 发生的预测因素的了解仍然有限。根据神经功能缺损的严重程度可将ICH 分为症状性颅内出血(symptomatic ICH,sICH)和无症状性颅内出血,sICH与不良预后相关[6]。本研究旨在通过评估急性缺血性卒中患者的MRI图像及临床资料,探讨急性缺血性卒中患者MT后发生ICH预测因素。
1 材料与方法
1.1 研究对象
回顾性纳入2017 年1 月至2019 年6 月在南京市第一医院经卒中绿色通道就诊的急性缺血性脑卒中患者。纳入标准:(1)前循环大血管闭塞的急性缺血性卒中患者;(2)发病时间为24 h以内;(3)EVT治疗前行MRI 检查;(4)治疗后24 h 内CT 或MRI 复查随访;(5)治疗后3个月有mRS随访资料。排除标准:(1)颅内出血、肿瘤或创伤;(2)MRI有运动伪影图像无法评估;(3)治疗后无CT 或MRI 复查;(4)治疗后3 个月无预后随访资料。共135 例患者纳入研究,其中男性82 例,女性53 例,平均年龄(69.38±11.52)岁。收集患者的基本临床信息(性别、年龄、入院NIHSS 评分、发病至MRI检查时间及发病至MT时间)及影响卒中预后的危险因素[高血压、糖尿病、空腹血糖、糖化血红蛋白(glycated hemoglobin,HbA1c)、高血脂、高同型半胱氨酸、房颤],随访3 个月的mRS 评分评估卒中患者预后,mRS 0~2 为预后良好组,mRS 3~6 为预后不良组。所有病人或家属签署知情同意书。本研究经南京市第一医院伦理委员会批准。
1.2 检查方法
所有患者均采用3.0 T MR 扫描设备(Magnetom Verio,Siemens Healthineer,Germany)进行检查。MRI扫描序列包括FLAIR、DWI、MRA、PWI。部分扫描参数如下:DWI (SE 序列,TR 4090 ms,TE 98 ms,FA 180°,FOV 230 mm×230 mm,矩阵192×192,层厚6 mm,16 层,层 间 距1.3 mm,b=0、1000 s/mm2)。 PWI(GRE-EPI 序列,TR 1600 ms,TE 30 ms,FA 90°,FOV 230 mm×230 mm,矩阵128×128,层厚4 mm,20 层,持续时间88 s)。
1.3 影像分析
DWI 梗死体积、Tmax>6 s 体积均由RAPID 软件(iSchemia View,版本号:5.0.2)自动生成。DWI-PWI不匹配体积为Tmax>6 s 体积减去DWI 梗死体积。ICH 定义为MT 术后24 h 内头颅CT 或MRI 复查存在脑实质出血或蛛网膜下腔出血。对于部分由于对比剂渗出评估较困难者,由2名有经验的诊断医师根据术前MRI 及术后3~7 d 随访的MRI 综合评估以判断是否存在出血。并根据临床症状将ICH分为无症状ICH和有症状ICH (symptomatic ICH,sICH),sICH 定义为ICH 与临床症状恶化具有时间相关性,且NIHSS 评分增加≥4分[7]。将无ICH和无sICH的患者定义为非sICH。血管再通程度用mTICI分级标准进行分级,通常将mTICI 分级2b~3 定义为完全血管再通,0~2a为无或部分血管再通。所有影像资料均由2 名有经验的诊断医师采用双盲法进行分析,结果不一致时经协商后达成一致。
1.4 统计学分析
所有数据均采用SPSS 19.0 统计学软件进行处理。计量资料采用均数±标准差(±s)表示,采用独立t 检进行分析,计数资料采用例(%)表示,采用卡方检验进行统计学分析。P<0.05 为差异有统计学意义。应用Spearman等级相关分析变量参数(P<0.05)与出血转化的相关性。应用多元逻辑回归分析变量参数(P<0.05)在预测卒中出血转化中的价值。
2 结果
2.1 急性缺血性卒中患者无ICH 与ICH 患者间各参数比较
135例卒中患者中56例(41.48%)经MT治疗后出现ICH。与无ICH 组相比,ICH 组患者具有较高的空腹血糖[(129.08±18.87) mg/L 与(139.77±16.70) mg/L]HbA1c[(5.57±0.34)%与(5.99±0.42)%]及DWI 梗死体积(20.28±26.30) ml 与(5.99±0.42) ml 两组间比较有统计学差异(t=-7.974,P<0.001;t=-6.421,P<0.001;t=-2.970,P=0.004)(图1)。无ICH 组患者较ICH组具有较好的功能预后(2.03±1.86与3.25±1.97;t=-3.673,P<0.001)。两组间性别、年龄、入院NIHSS 评分、发病至MRI 检查时间及发病至MT 时间、MT 前是否行静脉溶栓治疗及血管闭塞位置无明显差异(P>0.05)(表1)。
2.2 急性缺血性卒中患者非sICH 与sICH 患者间各参数比较
135 例卒中患者中18 例(13.33%)经MT 治疗后出现sICH。sICH 组患者DWI 梗死体积(52.21±50.23)明显大于非sICH 组(24.28±29.99),差异有统计学意义(t=-3.317;P=0.001)(图2)。与非sICH 组相比,sICH 组 患 者 空 腹 血 糖[(134.28±6.24) mg/L 与(133.39±10.03) mg/L]、HbA1c [(5.89±0.36)%与(5.70±0.42)%]稍高于无sICH,然而两组间比较无统计学差异(P>0.05)。非sICH 组患者较sICH 组具有较 好 的 功 能 预 后(2.39±2.03 与3.44±1.50;t=-2.107,P=0.037)。两组间性别、年龄、入院NIHSS 评分、发病至MRI 检查时间及发病至MT 时间、MT 前是否行静脉溶栓治疗及血管闭塞位置无明显差异(P>0.05)(表2)。
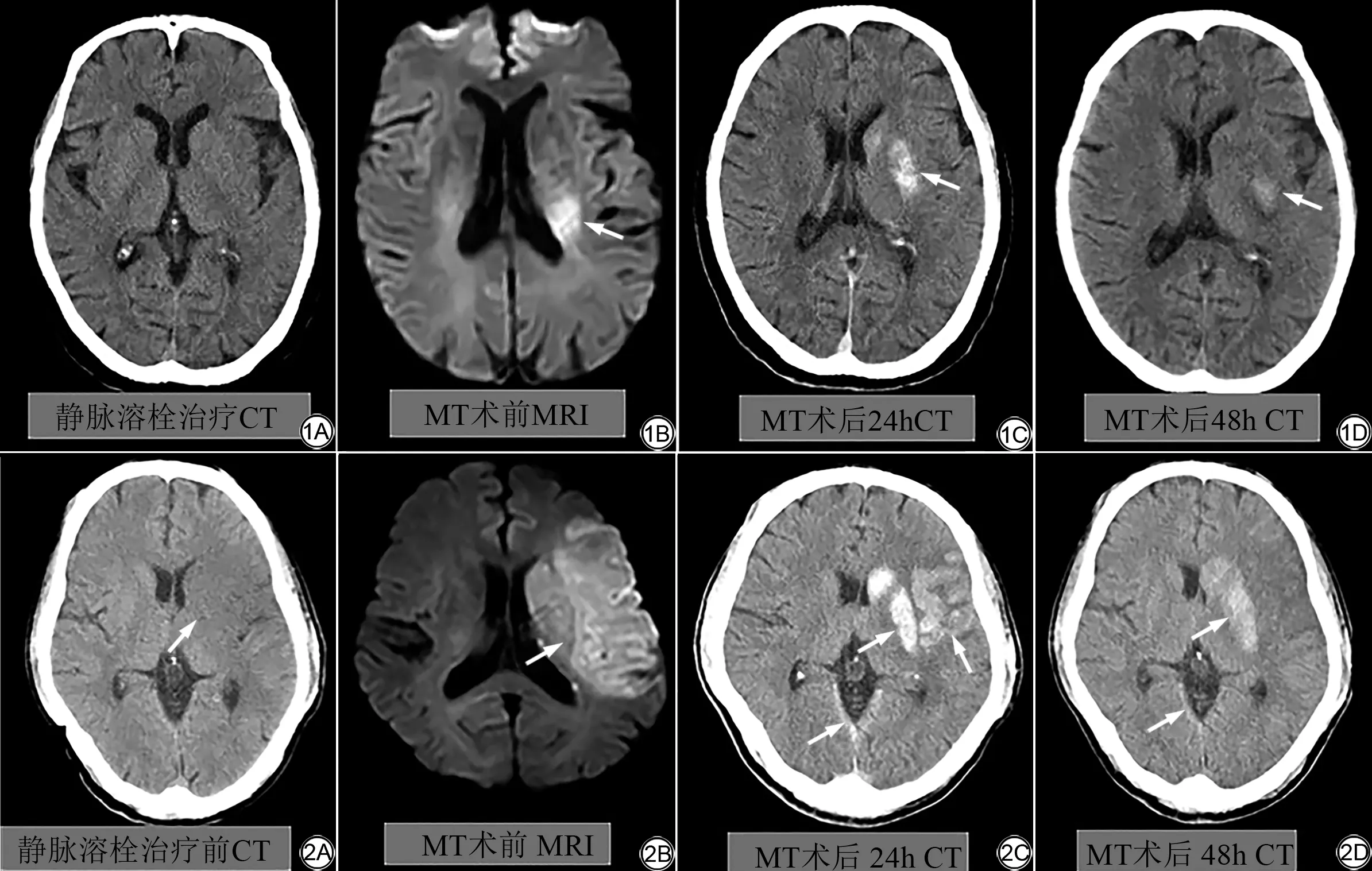
图1 男,58岁,突发失语半小时。入院CT未见明显异常密度影(A),静脉溶栓后立即行MRI检查,MRI示左侧侧脑室旁急性脑梗死(B),MT术后24 h复查CT示左侧侧脑室旁脑出血(C),NIHSS评分未见明显增加,为MT术后发生ICH,术后48 h示脑出血有所吸收(D) 图2 男,66岁,右侧肢体乏力4 h入院。入院CT左侧颞叶似见大片状低密度影,提示脑梗死可能(A),静脉溶栓后立马行MRI检查,MRI示左侧颞叶大片状急性脑梗死(B),行MT术后24 h复查示左侧侧脑室旁、左侧颞叶、左侧颞部部分脑沟及大脑镰高密度影,为脑出血及蛛网膜下腔出血(C),临床症状加重且NIHSS评分增加5分,为MT术后发生sICH,术后48 h示脑出血有所吸收(D)Fig.1 Male,58 years old,aphasia for half an hour.There was no obvious abnormal density on admission CT(A).MRI examination was performed immediately af‐ter intravenous thrombolysis.MRI(B)showed acute cerebral infarction on the left paraventricular;there was hemorrhage on the left paraventricular after MT therapy on 24 h follow-up CT(C).The patient showed ICH after MT therapy due to without NIHSS score increasing.The cerebral hemorrhage was absorbed mildly on 48 h after therapy(D).Fig.2 Male,66 years old,right limb weakness for 4 h.There was a large low density on admission CT,which maybe the cerebral infarction(A).MRI examination was performed immediately after intravenous thrombolysis.MRI(B)showed acute cerebral infarction on the left temporal lobe,There was hemor‐rhage on the left paraventricular,left temporal lobe,part sulcus of left temporal area and falx,which showed cerebral hemorrhage and subarachnoid hemorrhage after MT therapy on 24 h follow-up CT(C).The patient showed sICH after MT therapy due to the severity of clinical symptoms and the NIHSS score increased by 5 points,the cerebral hemorrhage was absorbed mildly on 48 h after therapy(D).

图3 无ICH与ICH间空腹血糖(A)、糖化血红蛋白(B)、DWI梗死体积(C)间及非sICH与sICH间DWI梗死体积(D)散点图Fig.3 Scatter plot of fasting blood glucose (A), glycosylated hemoglobin (B), DWI infarct volume (C) between non-ICH and ICH, DWI infarct volume be‐tween non-ICH and sICH(D).
2.3 变量(P<0.05)与ICH相关性分析
Spearman 相 关 分 析 显 示 血 糖(r=0.554;P<0.001)、HbA1c (r=0.450;P<0.001)、DWI 梗 死体 积(r=0.309;P<0.001)与ICH 呈正相关(图3A~C)。将所有变量纳入多元逻辑回归分析,选择向前的条件进行分析,逻辑回归分析结果显示血糖[OR (95% CI):1.233 (1.139~1.335),P<0.001]、HbA1c[OR (95% CI):39.121 (7.537~203.052),P<0.001]、DWI 梗 死 体 积[OR (95% CI):1.025 (1.006~1.044),P=0.009]为预测卒中MT术后发生ICH的独立预测因子。
2.4 DWI梗死体积与sICH相关性分析
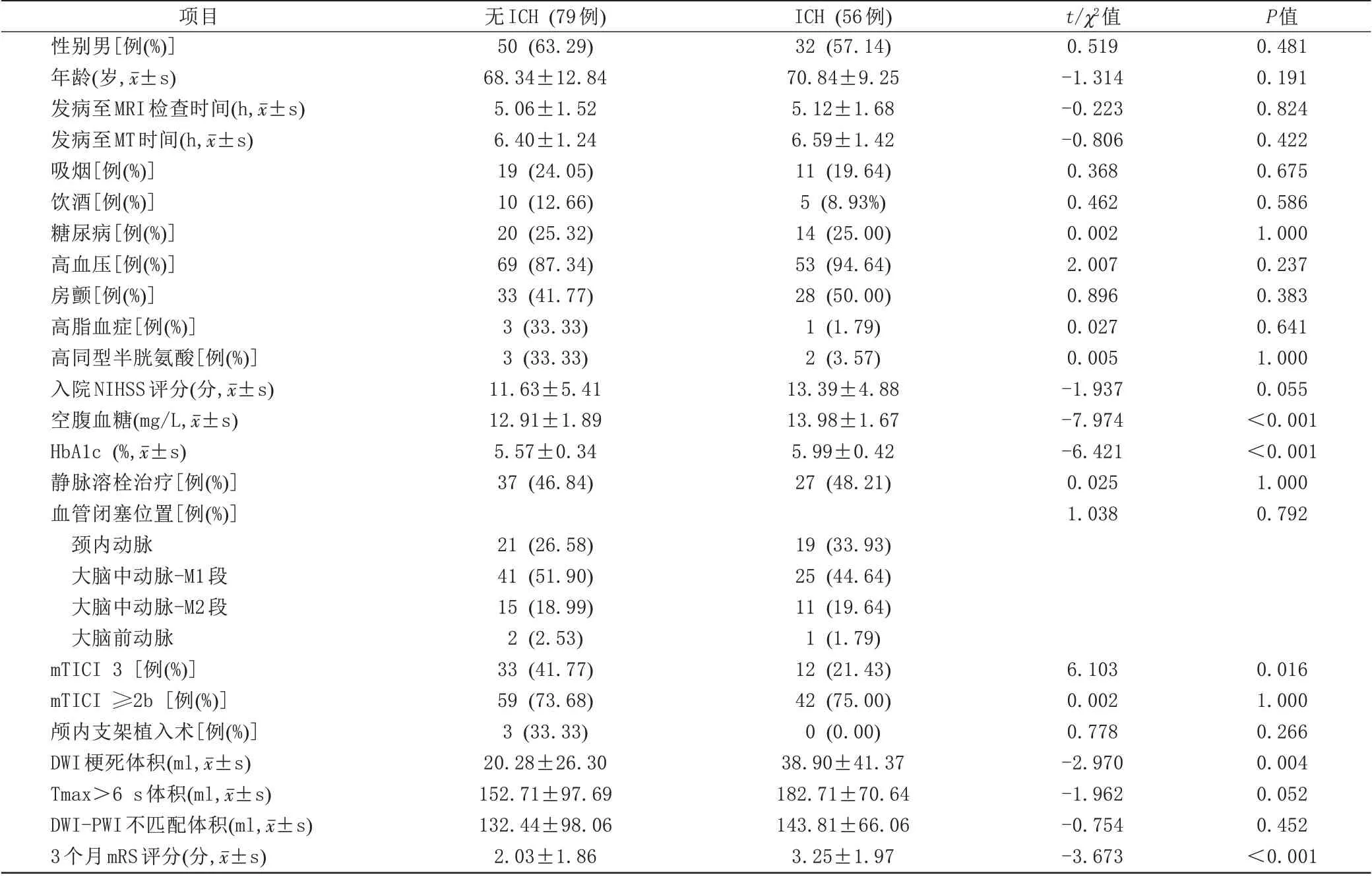
表1 急性缺血性卒中患者MT术后无ICH与ICH间各参数比较Tab.1 Comparison of parameters between acute ischemic stroke patients without ICH and with ICH after MT therapy
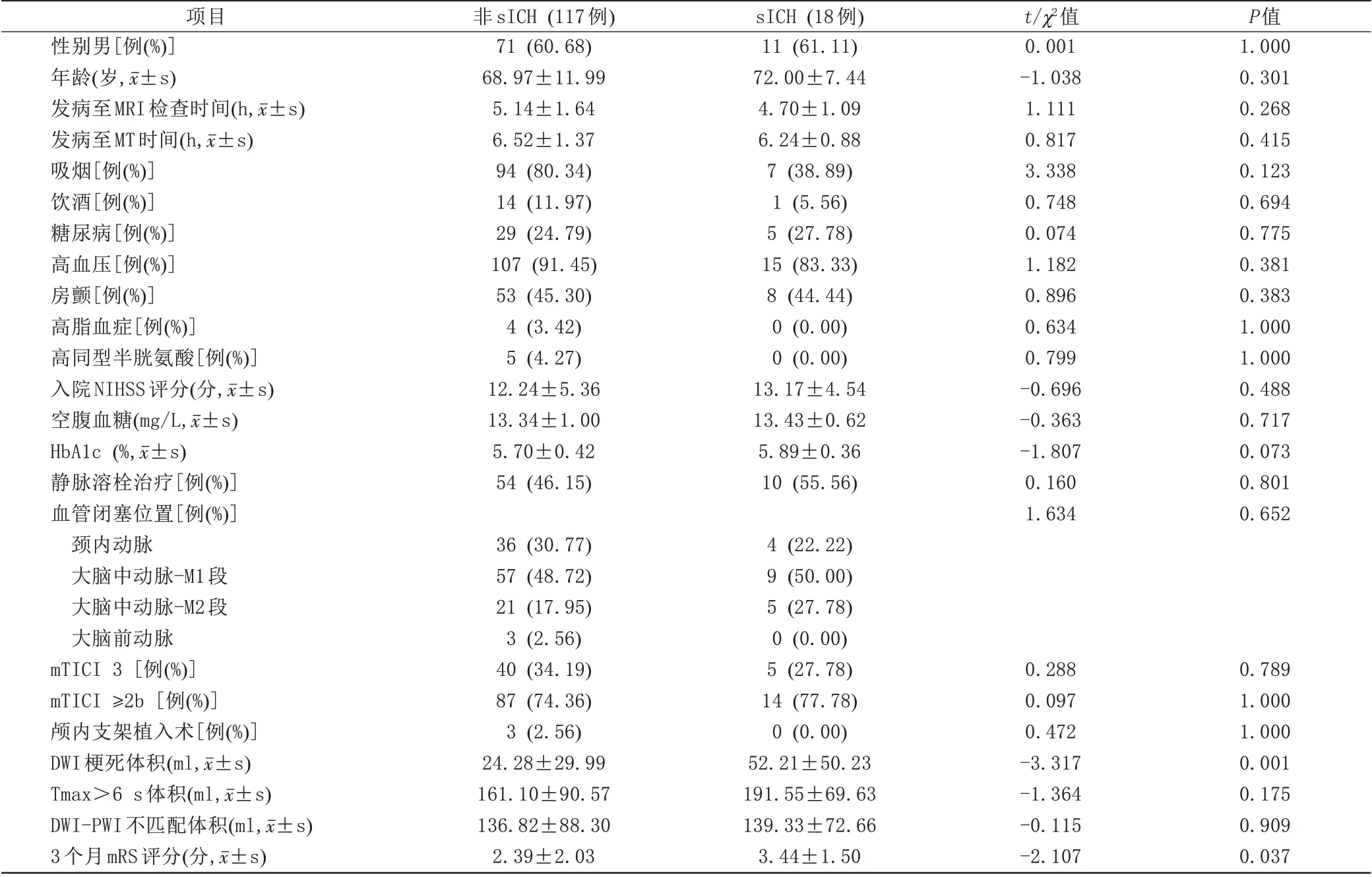
表2 急性缺血性卒中患者MT术后非sICH与sICH患者间各参数比较Tab.2 Comparison of parameters between acute ischemic stroke patients with non-sICH and sICH after MT therapy
Spearman 相关分析显示DWI 梗死体积(r=0.234;P=0.006)与sICH 呈正相关(图3D)。将所有变量纳入多元逻辑回归分析,选择向前的条件进行分析,逻辑回归分析结果显示DWI 梗死体积[OR (95% CI):1.018 (1.006~1.030),P=0.004]为预测卒中MT 术后发生sICH的独立预测因子。
3 讨论
3.1 急性缺血性卒中患者MT后ICH预测因素分析
ICH 作为卒中再灌注治疗潜在的严重并发症,可明显影响卒中预后[8]。根据神经功能缺损的严重程度,ICH 可分为无症状性ICH 和症状性ICH。sICH 被认为是急性缺血性卒中血管再通后神经功能恶化和死亡的主要原因[9]。缺血半暗带作为可挽救的缺血组织,是急性缺血性脑卒中再灌注治疗的关键[10]。DWI-PWI 不匹配是目前临床上应用最广泛的半暗带评估方法。目前已有较多研究认为年龄、收缩压、卒中发病时间至治疗时间等可预测卒中静脉溶栓后ICH[10-11]。较低的ASPECTS 评分、动脉内溶栓是卒中MT 后ICH 的独立危险因素[12-13]。然而,对于卒中患者MT 后临床相关的ICH 可能危险因素和预测因素的了解仍然有限。
本研究通过对135 例急性前循环卒中患者分析发现,56 例(41.48%)经MT 治疗后出血ICH,这与以往的研究结果相似[6]。急性缺血性卒中常由大动脉血管闭塞引起,大动脉血管闭塞时更容易出现血管内膜损伤,血管通透性增加,红细胞外渗而发生ICH。与无ICH 组相比,ICH 组患者具有较高的空腹血糖水平、HbA1c。Nogueira 等[14]研究表明高血糖是急性缺血性脑卒中MT 术后发生HT 的独立危险因素。HbA1c反映了过去2~3 个月血糖控制的平均水平,不受缺血性卒中及暂时血糖波动的影响[15]。急性缺血性脑卒中患者持续高血糖状态可增加机体糖原的无氧酵解,导致乳酸等酸性代谢产物的堆积。酸性的体液环境对各种酶的活性、线粒体的功能有抑制作用,并增加基质金属蛋白酶-9 含量。氧自由基等的生成加重梗死灶的损伤,增加出血转化的发生风险[16]。本研究还比较了无ICH 组与ICH 组间MT 治疗前DWI 梗死体积,发现ICH组DWI梗死体积明显大于无ICH组。Kneihsl 等[17]认为较大的梗死体积与前循环卒中MT术后ICH的发生密切相关。Neuberger等[18]研究发现当梗死体积超过受累区域的1/3 时更容易在MT 术后发生ICH。无ICH 卒中患者MT 术后完全再通(mTICI 3 级)率明显高于ICH 组。可能的机制为缺血最初导致局部血流量增加,MT 治疗后可出现再灌注损伤,导致炎症反应、氧化应激等破坏血脑屏障,从而造成颅内出血[19]。早期研究显示出血性梗死被视为静脉溶栓后血管再通的标志且与预后良好有关[20]。但对于前循环大动脉闭塞的急性卒中患者,MT后发生ICH与预后不良有关[21]。本研究结果显示无ICH 的卒中患者预后明显高于ICH 组。这与以前的研究结果一致[14]。因此,早期识别急性卒中患者MT 术后ICH 的危险因素,对改善患者预后具有重要意义。
3.2 急性缺血性卒中患者MT后sICH预测因素分析
本研究还进一步比较了非sICH 组与ICH 组各参数的差异。以往的研究显示,与无ICH 及无症状性ICH 患者相比,sICH 的存在意味着早期神经功能恶化,转归不良及死亡风险增高[6]。在本研究中,13.33%的患者在MT 治疗后出现sICH。且非sICH 组患者的预后明显好于sICH 组,这与以往的研究结果一致[22]。以往的研究多为半定量分析,本研究通过对梗死体积、PWI 灌注异常体积及半暗带体积定量分析卒中MT 术后发生ICH、sICH 的影响因素。结果显示sICH 组患者较非sICH 组患者梗死体积较大,而两组间空腹血糖和HbA1c 无明显差异。两组间PWI 灌注异常体积及半暗带体积均无明显差异。为了进一步探讨MT 术后发生ICH 和sICH 的影响因素,我们进行了Spearman相关分析和多元逻辑回归分析。研究结果显示显示血糖、糖化血红蛋白、DWI 梗死体积与ICH 呈正相关,且为预测卒中MT 术后发生ICH 的独立预测因子。DWI 梗死体积与sICH 呈正相关,且DWI 梗死体积为预测卒中MT 术后发生sICH 的独立预测因子。以往的研究表明,梗死体积半定量分级系统ASPECTS评分可作为卒中血管再通后ICH的独立预测指标[23]。较低的ASPECTS 评分与卒中MT 术后ICH 发生、不良的功能预后及较高的致死率密切相关。Hao等[7]发现 较 低的ASPECTS 评分同样 与MT 术后sICH有关。
3.3 局限性
本研究尚存在不足:首先,本研究sICH样本量较小。其次,出于伦理的考虑,对于经过头颅CT及临床评估需要静脉溶栓的患者,MRI 扫描均在静脉溶栓后开始。为了降低静脉溶栓对MRI图像的影响,本研究所有患者均经急诊绿色通道,尽快安排MRI扫描及MT治疗。
3.4 结论
综合评估血糖、糖化血红蛋白、DWI 梗死体积可预测急性缺血性卒中MT 术后ICH、sICH 的发生,指导临床进行个性化治疗、改善患者预后。
作者利益冲突声明:全体作者均声明无利益冲突。
