不同时机行椎管内阻滞分娩镇痛对镇痛效果及分娩结局的影响
2021-05-06王云娥
王云娥
分娩对产妇而言是十分重要的过程,特别是初产妇对分娩的认知程度较低,导致产妇往往伴发不同程度的抑郁、焦虑、恐惧,导致产妇对分娩敏感性增高、耐受性降低,甚至不配合分娩。分娩的过程中胎儿及附属物通过阴道分娩排出,常伴随着剧烈的产痛,随着产程的进展产痛会达到顶峰。近年来很多孕妇采用剖宫产的分娩方式,相当一部分是因为惧怕阴道分娩疼痛及对椎管内麻醉分娩镇痛持怀疑态度而产生的剖宫产指征,由此也增加了这部分产妇剖宫产近远期并发症的风险。分娩时母体过度紧张、疼痛会影响胎儿的酸碱平衡及心血管系统,特别是分娩阵痛时的焦虑和酸中毒对胎儿有严重影响,所以必须采取有效措施减轻产妇疼痛,确保母婴平安。如果能够减轻阴道分娩时的产痛就能够降低剖宫产率,提高阴道自然分娩率。近年来,随着舒适化医疗和分娩镇痛技术在基层医院的推广,椎管内阻滞无痛分娩技术安全可靠,能够降低产妇分娩时的疼痛感,减少产妇的体力消耗,有助于改善分娩方式。但是不同的镇痛时机对产痛及分娩结局的影响不同,有研究认为宫口开1~2 cm实施镇痛相比宫口开3~4 cm 镇痛,能够进一步减轻产痛,且不影响产程及母婴结局,提高产妇满意度,从而享受快乐分娩[1-2]。本文将对福建省泉州德诚医院椎管内阻滞分娩镇痛产妇的不同镇痛时机的分娩情况予以探讨,报道如下。
资料与方法
一、一般资料
2018年1月至2018年12月,福建省泉州德诚医院收治临产后要求行椎管内阻滞分娩镇痛产妇252例,纳入标准:36周以上宫内单活胎、临产、无阴道分娩禁忌证、无椎管内麻醉禁忌证;排除标准:瘢痕子宫、严重妊娠合并症及并发症(如合并心肝肾疾患及重度子痫前期等)。将全部孕妇随机实施分组:对照组126 例,年龄20~36 岁,平均年龄(25.8 ±4.7) 岁;孕周36~41+3 周,平均孕周(38.4 ±2.3)周;初产妇106 人,经产妇20 人,孕次1 ~3 次,平均孕次(1.3 ± 0.6)次;平均新生儿体重(3 120 ± 700)g,实验组126 例,年龄19~38 岁,平均年龄(26.5 ± 4.5)岁;孕周37 ~41 周,平均孕周(38.1 ± 2.5)周;初产妇102 人,经产妇24 人,孕次1 ~3 次,平均孕次(1.4±0.4)次;平均新生儿体重(3 230 ± 680)g,两组的年龄、孕周、孕次、新生儿体重等一般资料具有可比性(P>0.05)。
二、方法
对照组、实验组均采用实施椎管内阻滞分娩镇痛技术,具体方法如下:
对照组在宫口开大3 ~4 cm 时进行椎管内阻滞分娩镇痛,产妇取侧卧位,常规消毒局麻后在L2-3穿刺到达硬膜外腔,置入硬膜外导管连接电子镇痛泵,1%罗哌卡因10 mL+舒芬太尼50 μg 配到100 mL 生理盐水中,首剂推注8 ~10 mL,泵速6 ~10 mL/h,自控量6 ~8 mL/20 min,用至宫口开全停药,指导产妇摒气用力,产后不再给药。全程对产妇的血压、脉搏及胎心情况进行监测。
实验组在宫口开1 ~2 cm 时进行,用至产后会阴伤口缝合完毕,其他步骤同对照组。
三、观察指标
产痛、产程、自然分娩率、产后2 h 出血量、用药时间。
产痛:实施分娩镇痛后30 min 开始评价,此后每隔1 h 评价一次,采用4 级评价,0 级无明显疼痛,1 级轻微疼痛,2 级疼痛明显可忍受,3 级疼痛无法忍受。新生儿出生5 分钟(Apgar)评分:0-10 分。
四、统计学处理
统计软件SPSS 22.0 分析,计量资料t检验;计数资料卡方检验,P<0.05为数据差异显著。
结 果
一、产妇分娩方式
实验组产妇自然分娩100 例,剖宫产20 例,产钳助产6 例,自然分娩率79.4%,剖宫产率15.9%,产钳助产率4.8%;对照组自然分娩98 例,剖宫产21 例,产钳助产7 例,自然分娩率77.8%、剖宫产率16.7%,产钳助产率5.6%;剖宫产原因为产程异常:持续性枕横位、枕后位、活跃期停滞、胎头下降停滞;产程中发热(体温38.5 ℃以上);胎儿宫内窘迫;第二产程延长。产钳助产原因:第二产程延长(初产妇经产妇均以宫口开全大于3 h 为标准),胎儿宫内窘迫。实验组与对照组的自然分娩率、剖宫产率、产钳助产率差异无统计学意义,(χ2=0.094、0.029、0.081,P>0.05)。
二、两组产妇产痛比较
实验组的1 级产痛例数高于对照组,2 级、3 级产痛例数低于对照组,差异有统计学意义,均P<0.05,见表1。
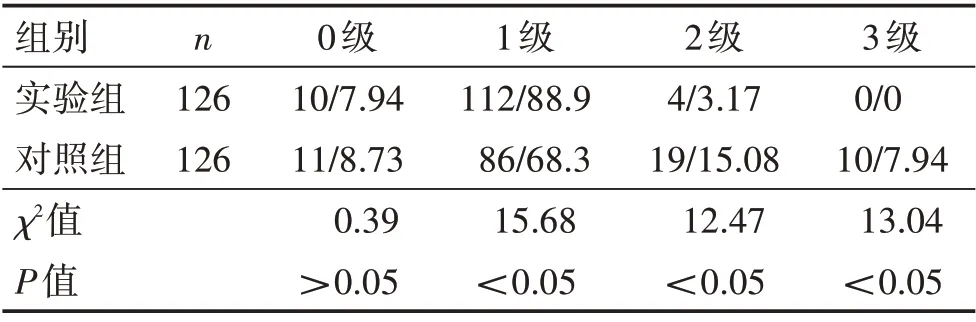
表1 两组产痛对比(n/%)
三、两组产妇产程对比
实验组的第一产程略短于对照组,但第一产程、第二产程和第三产程相比较差异无统计学意义,用药时间差异有统计学意义,见表2。
表2 两组产程对比(±s,min)
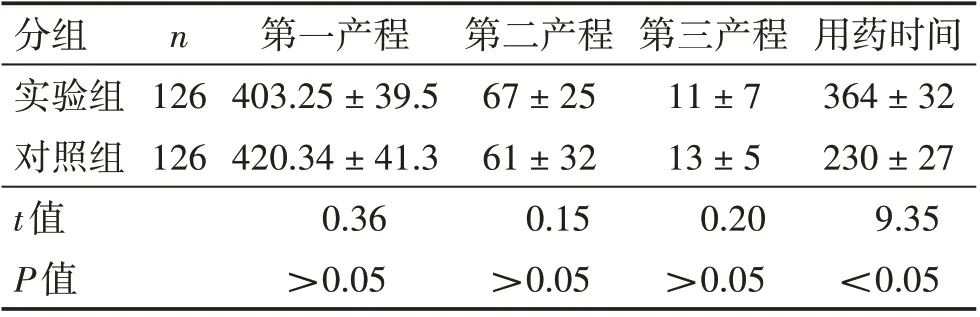
表2 两组产程对比(±s,min)
分组实验组对照组t值P值n 126 126第一产程403.25±39.5 420.34±41.3 0.36>0.05第二产程67±25 61±32 0.15>0.05第三产程11±7 13±5 0.20>0.05用药时间364±32 230±27 9.35<0.05
四、两组产妇产后2 h出血量比较
实验组产后2 h 出血量为(198.4 ± 40.6)mL,对照组为(215.3 ± 31.4) mL,两组比较差异无统计学意义(t=0.14,P>0.05)。
五、两组新生儿出生5分钟(Apgar)评分比较
实验组新生儿出生5 分钟(Apgar) 评分为(9.5 ± 0.4)分,对照组新生儿出生5 分钟(Apgar)评分为(9.3 ± 0.5)分,两组比较差异无统计学意义(t= 0.03,P>0.05)。实验组新生儿出生1 分钟窒息(Apgar ≤7 分)3 例,对照组新生儿出生1 分钟窒息(Apgar ≤7 分)2 例,两组比较差异不显著无统计学意义(P>0.05)。
讨 论
产妇在分娩过程中由于子宫肌肉发生了收缩,导致子宫肌层缺血,释放了大量的致痛物质,对神经末梢产生刺激作用,通过交感神经传导大脑产生疼痛的感觉。一些产妇的疼痛阈值较低,因此在分娩过程中承受着难以忍受的剧痛,甚至对分娩结局造成影响。部分产妇因为害怕阴道分娩时的疼痛感及对椎管内麻醉分娩镇痛持怀疑态度而选择剖宫产,这也是近年导致剖宫产发生率上升的一个重要原因。相比阴道顺产,剖宫产容易带来较多的近远期并发症,为了进一步提高阴道分娩率,临床上尝试了不同形式的分娩镇痛技术。
分娩镇痛是通过药物或非药物的方式减轻分娩时的疼痛,提高分娩的舒适度,改善分娩体验。目前椎管内阻滞分娩镇痛技术成熟,在我国各级医院产科得到了广泛应用,椎管内阻滞分娩镇痛技术的镇痛效果确切、运动阻滞轻,是当前最推崇的分娩镇痛方式。主要原因是椎管内阻滞能够减少疼痛刺激传入,降低神经介质分泌量[3],降低产妇的精神因素对产程的负面影响,有助于促进宫缩及宫颈扩张,同时合适的剂量对运动神经的阻滞小。镇痛还能够降低疼痛导致的应激反应,降低血液中儿茶酚胺的水平,有助于保障宫缩以及松弛盆底肌肉,从而不影响第一产程进展及第二产程产妇摒气用力。此外,能够有效降低产妇分娩时的疼痛感,不仅能达到满意镇痛,且不影响产程进展,提高自然分娩率,降低母婴并发症的发生。传统的椎管内阻滞分娩镇痛技术认为在宫口开大1 ~2 cm 进行分娩镇痛可能导致产程延长,所以通常在宫口开大3 cm及以上进行镇痛。但近年来研究发现,分娩的疼痛在产程早期已经对部分母婴造成了不良影响。宫口开大1 ~2 cm 采取椎管内阻滞分娩镇痛,相比宫口开大3 ~4 cm 采取分娩镇痛不影响产程进展[1],甚至可缩短第一产程[2,4-5],且不增加产后出血及不影响新生儿出生Apgar评分。
本研究椎管内阻滞分娩镇痛时采用的麻醉药物是罗哌卡因、舒芬太尼,这些药物的毒性较低并且使用的浓度较低,但是能够达到感觉神经阻滞,让患者在分娩中大大减轻疼痛或者几乎无痛。产妇在整个分娩过程中意识清醒并且能够自主运动,可以默契配合产科医生及助产士。该研究结果显示,在产程早期宫口开大1 ~2 cm 时实施镇痛,相比宫口开大3 ~4 cm 时实施镇痛,既达到更满意的镇痛效果,同时不影响产程进展及阴道顺产率,子宫收缩受到影响程度轻,不会增加产后出血量及新生儿出生5 分钟Apgar 评分,是一种非常安全有效的分娩镇痛技术[6-7]。
综上,产程早期宫口开1 ~2 cm 实施椎管内阻滞分娩镇痛相比宫口开3 ~4 cm 镇痛可减轻产妇产痛,不影响产程进展,不增加母儿不良分娩结局,提高自然分娩率,适于临床推广应用。
