内科胸腔镜在不明原因胸腔积液诊断中的应用价值
2021-05-06何啟忠郑珍珍刘土轩王满霞吴格怡成俊芬广东医科大学附属第二医院呼吸与危重症医学科广东湛江524000
何啟忠,曾 煜,彭 敏,刘 旺,郑珍珍,刘土轩,王满霞,吴格怡,成俊芬 (广东医科大学附属第二医院呼吸与危重症医学科,广东湛江 524000)
胸腔积液以病理性液体积聚胸膜腔为其主要特征,临床多见,伴或不伴有咳嗽、呼吸困难、胸痛等临床症状,可造成呼吸、循环障碍。引起胸腔积液的原因很多,主要的有感染、结核、肿瘤、心力衰竭等。目前临床上仍有15.0%~20.0%的胸腔积液无法查明病因[1]。目前通过胸腔穿刺引流胸水进行常规、生化、细胞学、微生物学等检查是对胸腔积液进行病因诊断的主要方法[3],但即使通过上述手段,胸腔积液病因诊断的阳性率仍较低。有文献报道,内科胸腔镜检查能使90%以上的胸腔积液得到明确的病因诊断[4]。本文通过回顾性分析2018 年1 月至2019 年6 月在广东医科大学附属第二医院就诊的不明原因胸腔积液患者50 例进行内科胸腔镜检查的临床资料,初步探讨内科胸腔镜在不明原因胸腔积液诊断中的应用价值。
1 资料和方法
1.1 临床资料
收集2018 年1 月1 日至2019 年6 月30 日在我院住院的50 例因不明原因胸腔积液行内科胸腔镜检查的患者的临床及病理资料,其中男31 例,女19 例,年龄15~86 岁,中位年龄为60.5 岁。所有患者均为经过胸腔穿刺抽取胸水进行胸水常规、生化、细胞学、微生物学等,排除内科胸腔镜检查禁忌证(如严重凝血功能障碍、严重器官功能衰竭等)。
1.2 方法
1.2.1 检查器械 Trocar(使用2.5 mL 注射器制作的软性套管)、内科胸腔镜(型号:Olympus CLV-260)、电视系统、活检钳、负压引流装置、胸腔闭式引流装置。
1.2.2 术前准备 所有患者术前完善血常规、生化全套、心电图、凝血功能、输血四项等常规检查,于患侧胸壁行胸腔置管引流术,当为双侧胸腔积液者,取积液较多的一侧行胸腔置管引流术。经胸腔穿刺引流管抽取400~600 mL 胸腔积液后注入同等量的气体建立人工气胸,完善胸部X 线、胸部CT 等影像学检查了解胸腔积液及人工气胸情况,并根据影像学检查结果选取最佳的定位切开点,术前30 min 静脉注射咪达唑仑2 mg(江苏恩华药业股份有限公司生产,国药准字H10980025)进行基础麻醉,并于术中根据患者烦躁情况酌情追加用量,一般用量为2~4 mg;通过连接鼻导管行常规吸氧,流量为3 L/min,术中可根据患者情况酌情升高吸氧流量;连接心电监护仪做好心率、呼吸频率、血压、血氧饱和度等生命体征的常规监测。
1.2.3 操作步骤 取行人工气胸术的一侧为患侧,于软垫上使患者取健侧卧位,使脊柱略突向患侧从而使患侧肋间隙稍增宽以便于切开。选取术前明确定位的切开点,于定位点处采用2%利多卡因逐层进行局部浸润麻醉到胸膜层,沿肋间隙行手术切口长约1.5 cm,使用止血钳对胸壁各层组织行钝性分离至壁层胸膜,将制作好的Trocar 从切口插入至胸膜腔内,然后沿Trocar 送入内科胸腔镜,于电视系统直视下观察。胸水较多影响胸壁视野观察时,可使用负压引流装置间断、缓慢地吸出部分胸腔积液,使胸壁暴露。按照一定的顺序仔细观察胸膜腔,包括脏层胸膜、壁层胸膜、膈肌、肋膈角等,如发现异常病灶(如结节、斑块、肿块等)则仔细辨认病灶所在的部位,病灶的形状、性质、大小等情况,在电视系统直视下,避开大血管对异常病灶进行多处活检,如活检处出血较多,于出血处表面应用肾上腺素进行局部喷洒止血;如发现胸腔粘连带,则使用活检钳对粘连带进行粘连松解,密切观察松解后是否有出血,如出血较多,于出血处局部应用肾上腺素进行止血。术后尽可能吸尽胸腔积液,并经Trocar 留置胸腔闭式引流装置进行持续引流,术后继续密切观察患者体温、脉搏、呼吸、血压、血氧饱和度等生命体征情况。活检组织置于特定标本瓶中送病理科进行病理检查。术后可行胸部X 线、胸部CT 等影像学检查了解胸腔积液及置管情况,根据影像学检查结果及胸腔闭式引流装置的引流情况拔除胸腔闭式引流管。
1.3 统计学处理
2 结果
2.1 一般情况
50 例患者一侧胸腔积液43 例,双侧胸腔积液7例。胸腔镜活检行组织病理学检查,最终确诊48 例,2 例未能明确诊断,总体阳性确诊率为96.0%。在确诊的病例中,恶性胸腔积液13 例(11 例为肺腺癌,1 例为肺鳞状细胞癌,1 例为间皮瘤),20 例为结核性胸腔积液,15 例为炎症性胸腔积液。
2.2 镜下表现
2.2.1 恶性肿瘤 鳞癌1 例,镜下表现为多发结节伴胸膜充血水肿(图1);间皮瘤1 例,镜下表现为多发结节伴弥漫性白斑样变、胸膜充血水肿(图2);腺癌11例,镜下表现可见多发结节3 例(图3),散在粟粒样小结节4 例(图4),多发结节融合成肿块3 例(图5),单纯胸膜增厚未见结节及斑块样病变1 例(图6)。
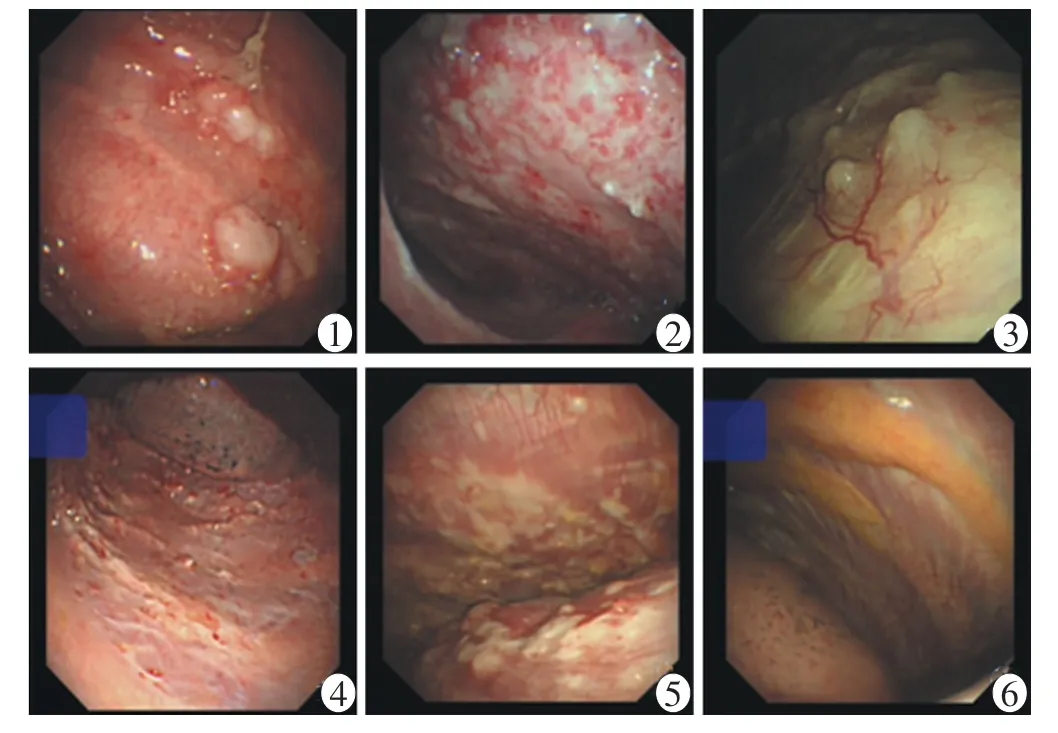
图1 多发结节伴胸膜充血水肿;图2 多发结节伴弥漫性白斑样变、胸膜充血水肿;图3 多发结节;图4 散在粟粒样小结节;图5 多发结节融合成肿块;图6 单纯胸膜增厚未见结节及斑块
2.2.2 结核性胸膜炎 结核性胸膜炎也可有类似恶性肿瘤胸膜转移的胸腔镜下表现,主要病变为散在粟粒样小结节(16 例)(图7)、胸膜充血水肿(20 例)和胸膜纤维素样粘连(6 例)(图8、9),可同时出现多种上述病变并存的现象。

图7 散在粟粒样小结节伴胸膜充血水肿;图8、9 胸膜纤维素样粘连伴胸膜充血水肿
2.3 不良反应
术后最常见不良反应为切口疼痛,共有14 例,多数患者可耐受,未能耐受者予非甾体类抗炎药对症处理后疼痛缓解。术后发生皮下气肿4 例,无需特殊处理均自行吸收。术后发热2 例,均为低热,予物理降温对症处理后体温降至正常。所有患者均未出现恶性心律失常、大出血、复张性肺水肿等严重并发症。
3 讨论
胸腔积液是临床中较为常见的胸膜疾病,可由结核、细菌、寄生虫等感染,也可由恶性肿瘤所致,其中最常见的病因是结核和恶性肿瘤[2],但胸腔积液病因的明确在临床上仍是一个很大的挑战。我院在胸腔镜使用之前,主要依靠胸腔穿刺抽取胸水行常规生化、细菌学、细胞学及经皮胸膜活检术等查询胸腔积液的病因,但这些检查手段阳性诊断率均较低[3]。临床上对胸腔积液的治疗主要行胸腔闭式引流以及针对胸腔积液病因的治疗,而病因治疗对于患者的预后尤为重要。有文献表明,内科胸腔镜检查的阳性诊断率为85.0%~95.0%[5]。本组阳性确诊率为96.0%,与文献报道相符[5]。另外需要注意的是,如果胸膜粘连严重,会使胸腔镜检查无法做到细致全面,影响活检取材的质量,从而使诊断效率下降,因此术前需行胸部CT 或B 超评估胸腔情况,若胸膜粘连严重,则无需行内科胸腔镜的必要,可联系胸外科会诊评估考虑直接行外科胸腔镜,可使患者避免二次手术的痛苦。
恶性肿瘤胸膜转移其胸腔镜下表现各异,但多可合并胸膜增厚及胸膜充血水肿,未见明显胸膜纤维素样粘连,而胸膜纤维素样粘连则在结核性胸膜炎患者中多见,提示当胸腔镜下胸膜活检取材不佳导致病理结果无法明确诊断时,若胸腔镜下表现为胸膜纤维素样粘连,应高度怀疑结核性胸膜炎可能。有学者建议对于拟诊结核性胸膜炎患者,早期实施胸腔镜检查与治疗,可减少外科开胸手术比例,缩短住院时间,提高疗效[6]。
随着内科胸腔镜的广泛应用,其安全性也越来越受到广大医务工作者的关注。有研究显示,内科胸腔镜检查不良反应的发生率为12.0%~19.3%,其中发生率最高的不良反应是胸痛,且无严重并发症[7]。在本院的胸腔镜检查病例中,最主要的不良反应为切口疼痛,未见如恶性心律失常、大出血、复张性肺水肿等严重并发症的发生,表明内科胸腔镜检查是一种创伤较小且相对安全的检查方式。
内科胸腔镜仅需要术者、助手、护士协作即可完成操作,麻醉为局部浸润麻醉,具有操作简单、并发症较少且轻、阳性诊断率较高等优点。近年来,肿瘤患者呈现出年轻化的趋势,肺癌患者极易出现胸膜转移,胸膜通透性增高形成大量恶性胸水,对患者的生存和生活质量造成严重影响[8]。内科胸腔镜检查具有操作简单、安全、微创、诊断率高的特点,能够将胸膜腔的情况在电视系统下展示出来,操作者可通过电视系统较为清楚地观察病灶的形态、病灶的分布及邻近器官受累情况,且可在直视下多处活检,对胸膜疾病的病因诊断具有十分重要的意义[9]。在本研究中,由于内科胸腔镜专用Trocar 成本较高,我科使用2.5 mL注射器制作一软性套管代替Trocar,降低了患者的检查成本和费用。
综上所述,内科胸腔镜检查可作为诊断不明原因胸腔积液的首要方法,对于不明原因胸腔积液的诊断以及良恶性胸腔积液的鉴别诊断,具有操作简单、创伤小、安全、诊断率高等特点,值得临床推广。
