小潮气量通气治疗急性低氧性呼吸衰竭患儿的效果及其相关因素研究 *
2021-04-30王宝丹黄晓玲
王宝丹, 王 超, 高 于, 黄晓玲
(1.山东省威海市立医院儿科, 山东 威海 264200 2.山东大学齐鲁儿童医院呼吸介入科, 山东 济南 250000 3.山东省威海市妇幼保健院儿童保健科, 山东 威海 264200 4.山东省淄博市妇幼保健院儿科, 山东 淄博 255029)
急性低氧性呼吸衰竭是临床常见的危重症疾病,常见于儿童,主要是由于缺氧引起的肺血管痉挛引起气体交换紊乱,若不及时纠正可引起低氧血症,增加儿童死亡风险[1,2]。目前临床主要是以机械通气治疗来改善患儿的临床症状。但是传统通气方案在应用中发现可能增加患儿肺功能损伤,引起多种并发症,不利于患儿的预后[3,4]。目前,小潮气量通气方案要通过降低潮气量来减少机械通气引起的影响,从而预防各种不良反应的发生,在临床中广泛应用,例如开胸手术、胆囊管囊肿根治手术及小儿急性肺损伤或畸形呼吸窘迫治疗[5]。但小潮气量通气方案治疗小儿急性低氧性呼吸衰竭相关研究较少。邓美瑶等[6]研究中仍有部分患儿采用小潮气量仍未达到理想的疗效,因此需要进一步探究影响急性低氧性呼吸衰竭患儿机械通气治疗的相关因素,从而加强临床干预措施。基于此,本研究选取2018年1月至2019年12月100例急性低氧性呼吸衰竭患儿,分析小潮气量通气治疗急性低氧性呼吸衰竭患儿的效果及其相关因素研究。现报道如下。
1 资料与方法
1.1一般资料:从选取2018年1月至2019年12月100例急性低氧性呼吸衰竭患儿,基于随机数字表简单随机分为观察组与对照组。观察组50例患儿中有男25例,女25例;年龄为3个月至9岁,平均为(4.8±1.1)岁,合并急性肺损伤5例,合并脓毒症7例,合并重症肺炎4例。对照组50例患儿中有男26例,女14例;年龄为2个月至10岁,平均为(4.1±1.4)岁,合并急性肺损伤7例,合并脓毒症6例,合并重症肺炎5例。两组患儿在一般资料方面的比较差异无统计学意义,具有可比性。本研究经医院伦理委员会审核批准。所有患儿家属均对本次研究知情并签署同意书。
1.2方法:本次研究采用德国西门子企业生产的呼吸机以及美国GEM公司生产的血气分析仪和国产的心电监护仪。采取控制通气模式或压力控制模式。对照组采取常规通气方案,通气参数为8~12mL/kg,呼气末正压0.399~0.666kPa;观察组则采取小潮气量通气方案,通气参数为6~8mL/kg,呼气末正压0.799~0.1066kPa。两组患儿通气期间均根据实际呼吸频率适当调整。治疗期间密切观察患儿的病情变化,对于符合撤机指征的患儿需要尽早撤机。
1.3观察指标:①上机时及上机后24h、48h、72h,监测平均呼吸道压(MAP)、动脉血氧分压(PaO2)、二氧化碳分压(PaCO2)以及氧合指数(OI),OI=MAP×FiO2(kPa)×100/PaO2(kPa)。②采取酶联免疫吸附法测定两组患者治疗前后血清炎性因子水平变化,测定白介素-6(IL-6)、白介素-8(IL-8)、肿瘤坏死因子α(TNF-α)水平。
1.4治愈标准:原发病控制或明显好转,患儿自主呼吸良好,心率、血压稳定,排痰有力;呼吸机参数下调,模式改为SIMV﹢PSV,FiO2﹤0.4,呼吸频率﹤16次/min,PEEP 3~4 cmH2O,血气分析仍保持正常。

2 结 果
2.1两组治疗前后气血指标变化比较:见表1。在血象异常情况方面,两组PO2/FiO2、OI球形检验(Mauchly's Test of Sphericity)结果显示P>0.05,均与Huynh-Leldt条件相符。进一步经重复测量数据方差分析,结果显示,两组间、不同时间点之间的差异及组别与时点之间的交互作用均有统计学意义(P<0.05),上机时,两组PO2/ FiO2、OI比较无显著差异(P>0.05),上机后24h、48h、72h,观察组PO2/FiO2明显高于,OI明显低于对照组,差异均具有统计学意义(P<0.05)。两组PO2/FiO2随时间变化呈上升趋势,见图1;OI随时间变化呈下降趋势,见下图2。
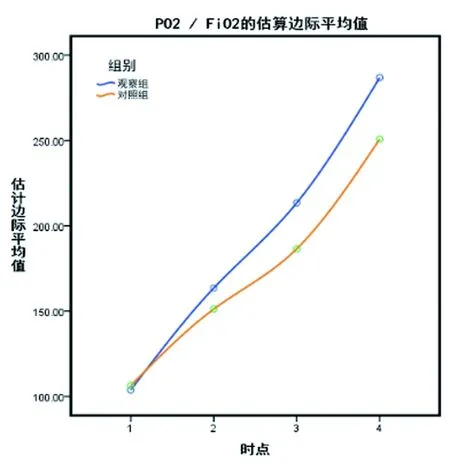
图1 PO2/FiO2随时间变化趋势图
2.2两组治疗前后炎性因子水平变化:见表2,结果显示:在炎性因子方面,两组IL-6、IL-8、TNF-α水平球形检验(Mauchly's Test of Sphericity)结果显示P<0.05,不符合Huynh-Leldt条件。进一步经重复测量数据方差分析,结果显示,两组间、治疗前后及组别与时间的交互作用均具有统计学意义(P<0.05)。治疗前,两组IL-6、IL-8、TNF-α水平比较无显著差异(P>0.05),治疗后,观察组IL-6、IL-8、TNF-α下降幅度明显大于对照组,差异均具有统计学意义(P<0.05)。两组IL-6、IL-8、TNF-α水平变化见图3。
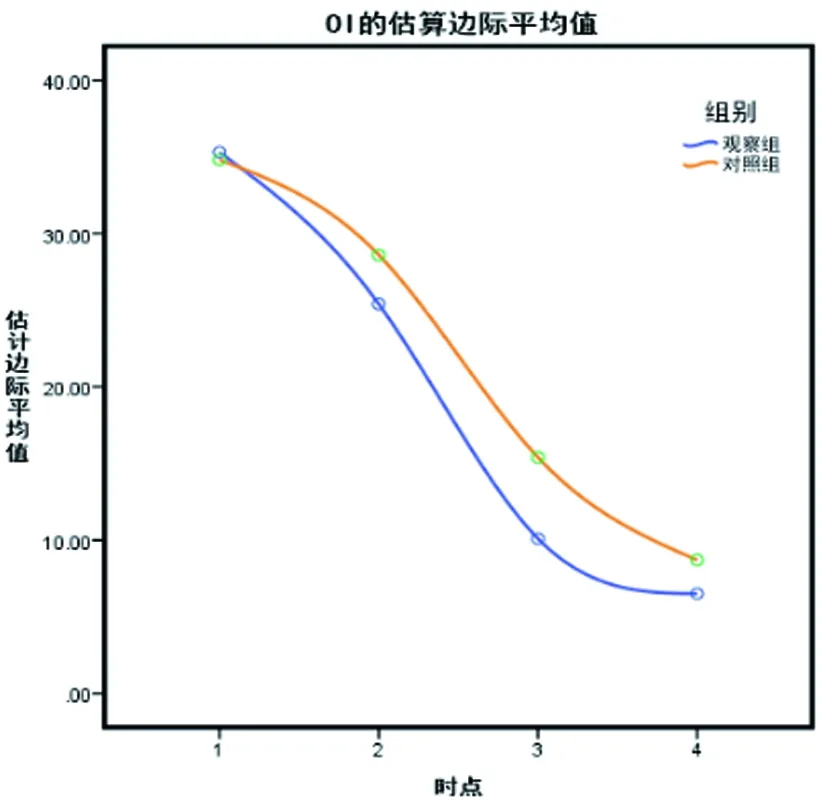
图2 OI随时间变化趋势图
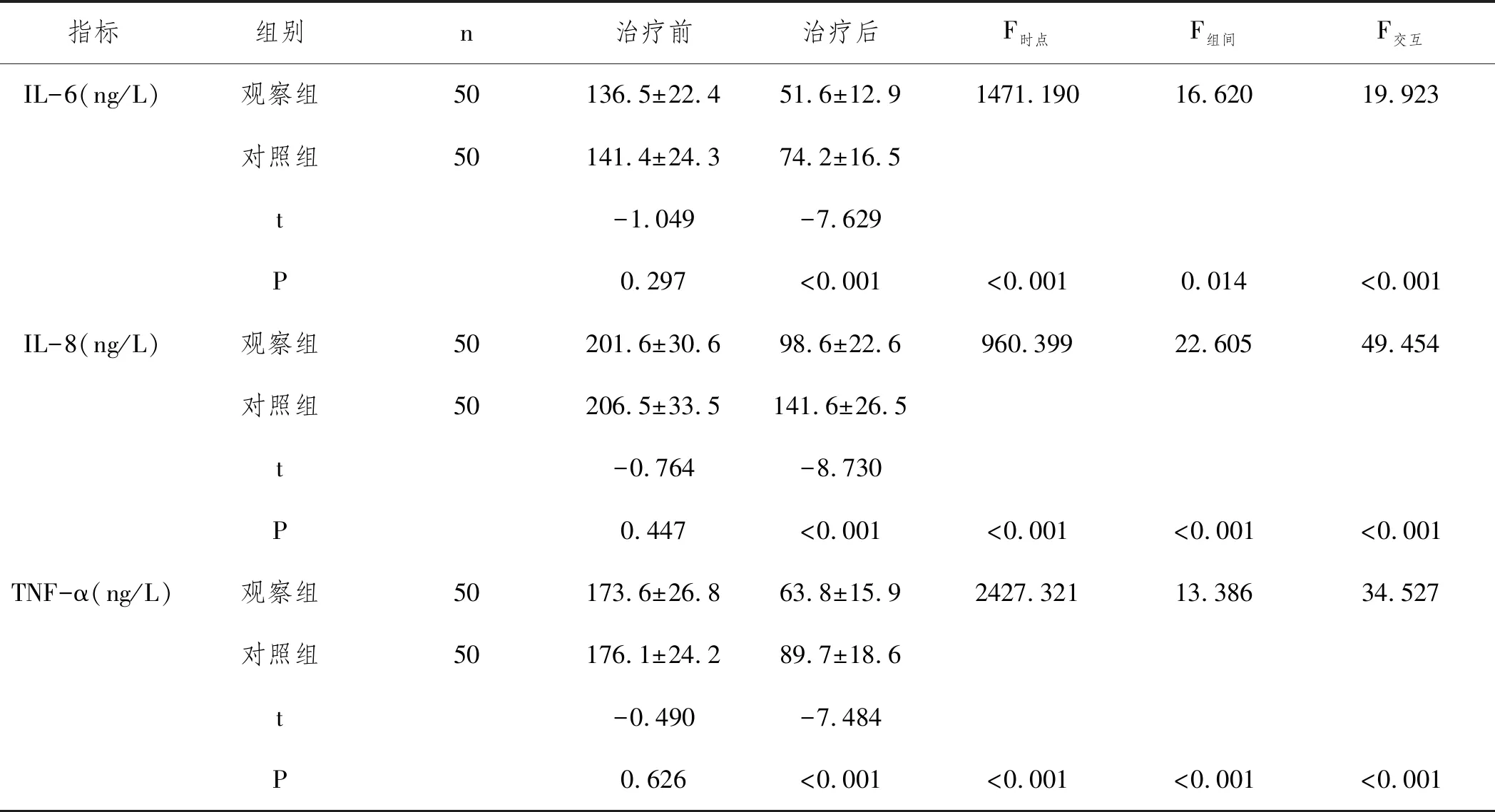
表2 两组治疗前后炎性因子水平变化比较

图3 两组治疗前后炎性因子水平比较图
2.3两组治愈率比较:见表3,结果显示:观察组治愈率(72.00%)明显高于对照组(42.00%),差异具有统计学意义(P<0.05)。

表3 两组治愈率比较
2.4观察组临床治愈效果分析:基于上述治愈结果,对观察组临床治愈效果进行影响因素分析,收集整理观察组临床资料对其进行赋值,详见表4。

表4 可能影响观察组临床治愈效果因素量化及赋值
2.5基于上述量化标准及赋值,将相关数据录入SPSS中,进行Fisher精确分析,结果如表5所示,治愈与未治愈患儿年龄、发病至就诊时间、通气时间、急性肺损伤、脓毒症、重症肺炎等情况比较差异显著(P<0.05)。
2.6针对上述单因素分析结果中具有统计学意义的变量,行多因素Logistic回归分析,见表6,结果显示,年龄≤20个月、发病至就诊时间>3d、通气时间≤48h、有畸形肺损伤、有脓毒症为影响观察组治愈效果的独立性危险因素(P<0.05)。
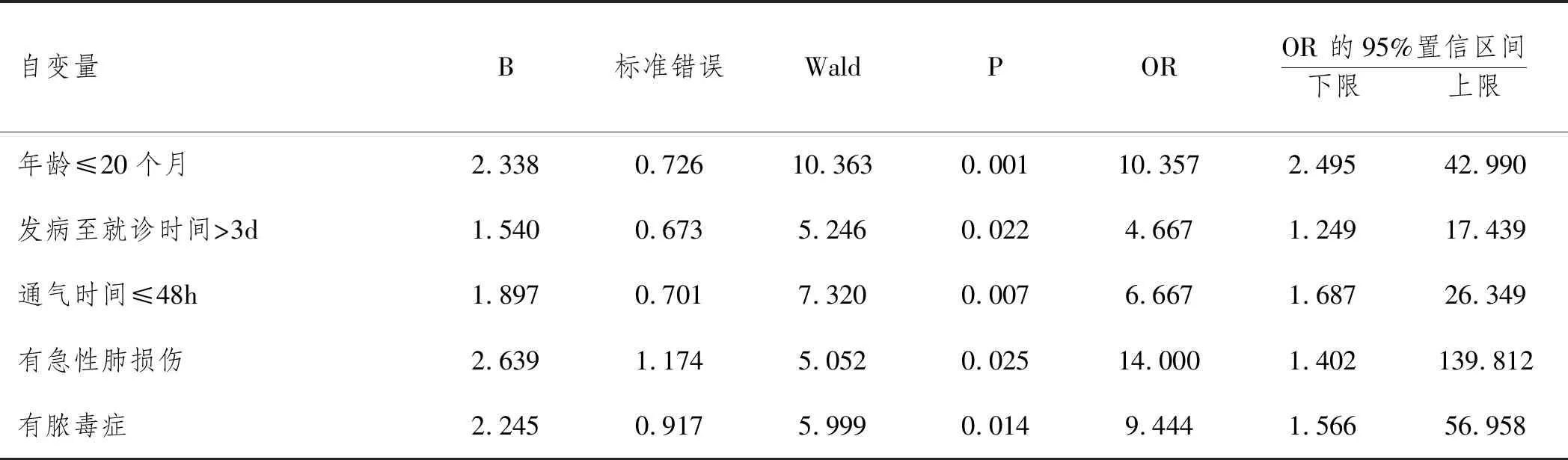
表6 影响观察组治愈效果的多因素Logistic回归分析
3 讨 论
急性低氧性呼吸衰竭是指肺实质疾病引起的急性缺氧性呼吸衰竭,常见于急性呼吸衰竭以及肺损伤患者。该病在儿科有着较高的发生率,是引起儿童死亡的重要原因。目前临床对于该病主要是采取机械通气治疗的方式,一般患儿的机械通气通常是采用8~12mL/kg潮气量,但是由于急性低氧性呼吸衰竭患儿已经出现了肺组织实质性病变,导致部分肺组织出现了通气和换气功能障碍,虽然有部分能够正常工作的肺组织,但是肺容量也明显下降;若采取常规通气方案,会导致急性低氧性呼吸衰竭患儿出现气道高压的情况,增加了肺功能损伤程度[7]。由此可见,在采用通气治疗的时候通过减小肺组织的牵张力,能够减少通气相关并发症的发生,因此采用小潮气量能够达到这一目标。目前小潮气量通气方案在成人通气方案中的相关研究较多,小潮气量通气治疗能有效降低传统通气方案带来的气道高压伤。但也有学者[8]持不同的意见,认为小潮气量通气会导致肺泡早呼气末出现塌陷的情况,可能导致塌陷肺泡与未塌陷肺泡接触时产生剪切力,增加了肺损伤程度。因此,本次研究选取了100例患者对传统通气方案与小潮气量通气方案的应用效果展开分析。
血气指标主要是反映了机体的氧合情况,为临床疾病诊断、病情以及预后评估提供有效依据。PaO2是指血液中氧分子产生的压力,主要反映了外呼吸功能状况,正常水平为13.3kPa。PaCO2是指血液中二氧化碳产生的张力,主要反映了肺泡通气情况,正常水平为5.3kPa。本次研究观察发现两组患儿治疗前血气指标比较差异无统计学意义,观察组患儿治疗后血气指标优于对照组(P<0.05),这说明小潮气量通气方案能够改善患儿的高碳酸血症,从而改善患儿的病情状况。小潮气量通气方案能够维持患儿血氧在正常水平,同时根据患儿实际观察结果,及时调整呼吸机参数,从而确保通气参数能够达到氧合的最低值,避免机械通气引起的肺泡萎陷等并发症的出现。急性低氧性呼吸衰竭患儿在机械通气过程中,由于呼吸力学的改变,在设置完通气参数连接呼吸机的这段时间内需要进行呼吸力学观察,从而评估通气方案的有效性[9]。因此本次研究中采用了血气分析仪来观察两组患儿的临床疗效,发现随着机械通气治疗时间的延长,两组患儿的病情也逐渐好转。但是为了预防呼吸机相关肺炎的出现,对于符合撤机指征的患儿需要尽早撤机。
有研究[10]指出,小潮气量通气治疗能够降低传统通气方案造成的气压伤,从而改善患儿的预后情况。传统通气方案可导致病理状况下肺泡的过度膨胀,从而引起呼吸机相关并发症的出现,这主要是由于高气道压力引起的肺组织过度牵拉,从而导致肺泡上皮细胞以及血管内皮细胞受损,引起局部炎症反应,从而导致肺泡毛细血管的通透性进一步升高,引起肺水肿、渗液等症状[11]。目前临床已经有大量文献证实了常规通气方案引起的肺组织损伤是引发机械通气患儿各种肺部并发症的重要原因之一,因此在儿童机械通气治疗过程中需要积极寻找能够减少肺部并发症的相关措施。小潮气量通气治疗能够有效降低气压伤的出现。临床医学指出呼吸衰竭患儿全身性炎症反应多由于炎症因子级联反应引发,而高潮气量会加重肺组织损伤,从而加重炎症反应。小潮气量通气则能够起到保护肺组织的效果,减轻患儿的炎症水平。本研究中,治疗前,两组IL-6、IL-8、TNF-α水平比较无显著差异(P>0.05),治疗后,观察组IL-6、IL-8、TNF-α水平均明显低于对照组(P<0.05),这说明小潮气量通气治疗能够有效降低急性低氧性呼吸衰竭患儿炎症因子水平,从而起到保护肺功能的效果。
在治愈率方面,观察组治愈率(72.00%)虽明显高于对照组(42.00%),但存在部分患儿未能得到治愈,基于此,则对影响观察组治愈效果的影响因素作出分析。本研究中,观察组治愈与未治愈患儿年龄、发病至就诊时间、通气时间、急性肺损伤、脓毒症、重症肺炎等情况比较差异显著(P<0.05)。多因素logistic回归分析发现,年龄≤20个月、发病至就诊时间>3d、通气时间≤48h、有畸形肺损伤、有脓毒症为影响观察组治愈效果的独立性危险因素(P<0.05),这可能是由于脓毒症、急性肺损伤等原发疾病引起了呼吸困难的症状,低氧状况下,心脑等组织的血流灌注量增加而肝肾等器官血流量减少,加上患儿本身抵抗力较弱,导致中枢神经系统紊乱,影响了患儿的代谢,可能导致病情进一步加重;年龄≤20个月患儿由于肺部发育不成熟,肺液吸收慢,加上表面活性物质分泌水平下降,导致气体交换功能下降,病情相对更加严重。
综上所述,小潮气量通气在急性低氧性呼吸衰竭患儿临床中有着较好的应用效果,能够改善患儿的血气指标和血清炎症因子水平;但中枢神经系统障碍、脓毒症、急性肺损伤、先天性疾病、年龄<2岁是影响急性低氧性呼吸衰竭患儿临床疗效的高危因素,因此在治疗时加强高危患儿的临床观察,采取相应的干预措施,改善患儿的预后情况。本研究不足在于研究中治愈效果分析基于治愈结局进行分组,存在样本量偏小问题,故而还有待作进一步大样本、多中心深入研究。
