胸腹腔镜食管切除术治疗食管癌的临床效果探讨
2021-04-29杨振华
杨振华
(林州市肿瘤医院 胸外科, 河南 林州456500)
食管癌是一种常见的消化道恶性肿瘤, 原发于食管黏膜上皮组织。 早期临床症状并不明显, 但当出现吞咽困难症状后,多数患者的疾病进入中晚期, 危险性较高[1]。 目前临床治疗食管癌的方法仍以外科手术为主, 但不同手术方法的预后也不同, 传统开胸根治术的效果较好, 但创伤大、 并发症发生率高, 手术的整体效果不理想[2]。 随着微创技术的发展, 胸腹腔镜在外科手术中发挥着重要的作用。 本研究探讨胸腹腔镜食管切除术治疗食管癌的临床效果, 现报道如下。
1 资料与方法
1.1 一般资料选取2017 年3 月至2020 年1 月林州市肿瘤医院收治的100 例食管癌患者, 按随机数字表法等分为对照组和研究组。 对照组男31 例, 女19 例; 年龄47 ~75 岁, 平均(61.0 ± 5.0) 岁; 病程0.5 ~1.4 年, 平均 (0.8 ± 0.2) 年; 癌症类型: 鳞癌42 例, 腺癌8 例。 研究组男32 例, 女18 例;年龄46 ~76 岁, 平均 (61.5 ± 5.5) 岁; 病程0.4 ~1.5 年, 平均 (0.7 ± 0.2) 年; 癌症类型: 鳞癌41 例, 腺癌9 例。 两组的一般资料比较, 差异无统计学意义 (P>0.05), 具有可比性。
1.2 治疗方法对照组应用传统开胸三切口根治术, 研究组应用胸腹腔镜食管切除术, 两组术后均给予常规抗生素抗感染。
1.2.1 对照组 气管插管后实施全身麻醉, 右胸切口15 ~16 cm,上腹切口10 ~12 cm, 左颈切口3 ~5 cm。 患者取左侧卧位,食管胸段行右后外侧切口, 游离食管, 清扫纵膈、 其他淋巴结。 患者取平卧位, 行上腹部正中切口, 直视下游离胃, 清扫胃周围淋巴结。 左颈部行切口, 吻合颈部食管、 胃, 完成后常规放置引流管, 关闭切口。
1.2.2 研究组 气管插管后实施全身麻醉, 患者取左侧卧位, 操作孔为右腋前线第4 肋间, 辅助及操作孔为第8 肋间、 右肩胛下角线离肩胛骨2 cm 部位, 右腋中线第6 肋间为观察孔。 胸腔镜辅助下游离食管, 结扎胸导管后清扫纵隔淋巴结, 常规留置引流管。 患者取平卧位, 气腹穿刺建立CO2人工气腹, 观察孔为脐下方1.0 cm 位置, 左右脐旁、 左右锁骨中线肋弓下部位为操作孔, 腹腔镜下游离胃并清扫周围淋巴结, 游离左右膈肌角后制作管状胃, 在左侧胸前缘做切口, 吻合颈部食管、 胃后放置引流管。
1.3 观察指标①比较两组的手术指标, 包括手术时间、 术中出血量、 淋巴结清扫数量、 住院时间及VAS 评分。 视觉模拟评分法 (VAS) 计分0 ~10 分, 分数越高, 疼痛程度越严重。 ②在术前、 术后1 周比较两组的炎性因子水平, 包括白细胞介素1β (IL-1β)、 白细胞介素6 (IL-6)、 白细胞介素8 (IL-8)。 采取患者空腹静脉血5 mL, 离心后取上清液, 在-20 ℃条件下保存备用, 采用电化学发光法进行检测。 ③记录两组的术后并发症, 包括吻合口瘘、 肺炎、 胸腔积液、 切口感染。
1.4 统计学方法应用SPSS 18.0 统计软件分析数据, 计数资料(%) 行χ2检验, 计量资料 (±s) 行t 检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组的手术指标比较两组的淋巴结清扫数量无显著差异(P>0.05); 研究组的手术时间、 住院时间均短于对照组, 术中出血量、 VAS 评分均低于对照组 (P<0.05)。 见表1。
表1 两组的手术指标比较 (±s)
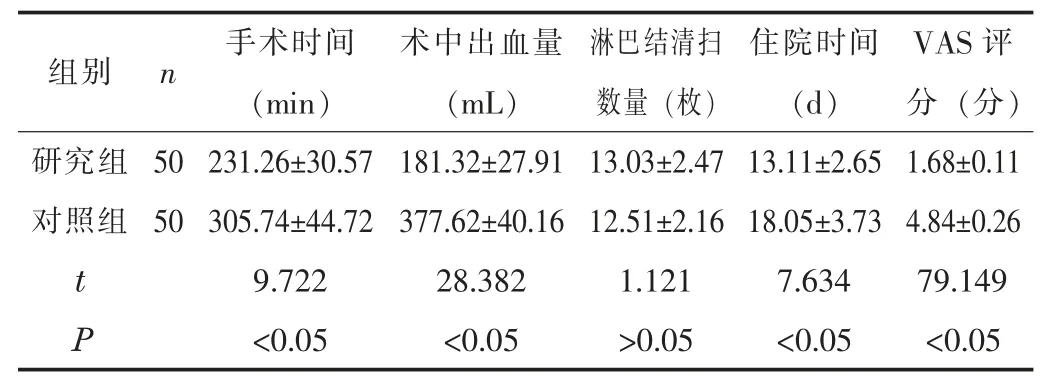
表1 两组的手术指标比较 (±s)
组别 n 手术时间(min)术中出血量(mL)淋巴结清扫数量 (枚)住院时间(d)VAS 评分 (分)研究组 50 231.26±30.57 181.32±27.91 13.03±2.47 13.11±2.65 1.68±0.11对照组 50 305.74±44.72 377.62±40.16 12.51±2.16 18.05±3.73 4.84±0.26 9.722 28.382 1.121 7.634 79.149 P<0.05 <0.05 >0.05 <0.05 <0.05 t
2.2 两组的炎性因子水平比较术后, 研究组的IL-1β、 IL-6、IL-8 水平均低于对照组 (P<0.05)。 见表2。
表2 两组的炎性因子水平比较 (±s, pg/mL)
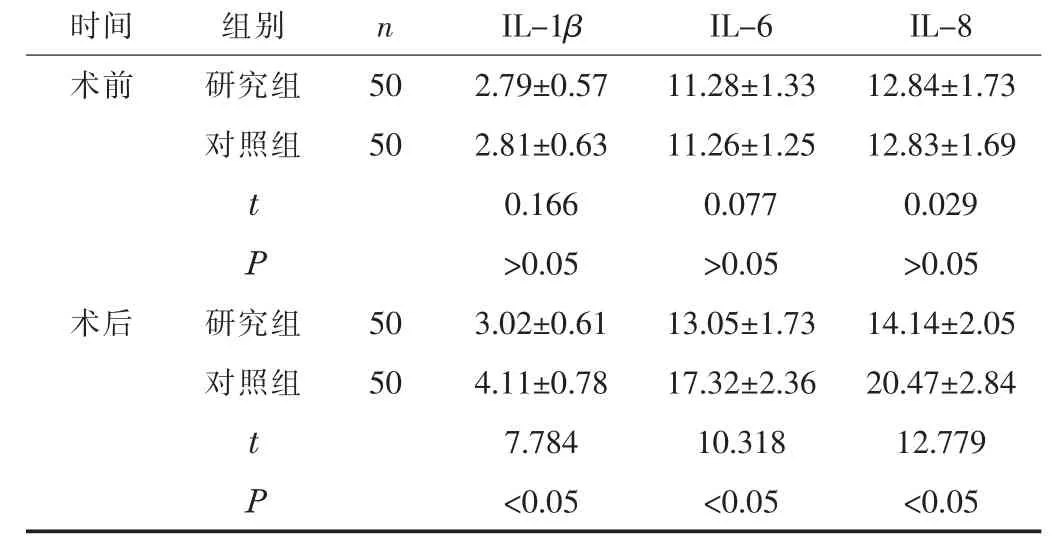
表2 两组的炎性因子水平比较 (±s, pg/mL)
时间 组别 n IL-1β IL-6 IL-8术前 研究组 50 2.79±0.57 11.28±1.33 12.84±1.73对照组 50 2.81±0.63 11.26±1.25 12.83±1.69 t 0.166 0.077 0.029 P>0.05 >0.05 >0.05术后 研究组 50 3.02±0.61 13.05±1.73 14.14±2.05对照组 50 4.11±0.78 17.32±2.36 20.47±2.84 t 7.784 10.318 12.779 P<0.05 <0.05 <0.05
2.3 两组的并发症发生率比较术后, 对照组发生吻合口瘘3例, 肺炎2 例, 胸腔积液4 例, 切口感染4 例, 并发症发生率为26.0%; 研究组发生吻合口瘘1 例, 肺炎0 例, 胸腔积液2例, 切口感染1 例, 并发症发生率为8.0%; 研究组的术后并发症发生率低于对照组 (P<0.05)。
3 讨论
随着医学技术的不断进步, 微创手术也逐渐完善, 胸腹腔镜在外科手术中发挥着重要的作用[3-4]。 但是在胸腹腔镜食管癌治疗的初期, 部分学者对其是否能有效清除淋巴结存在着不同的观点[5]。 本研究结果显示, 两组的淋巴结清扫数量无显著差异 (P>0.05), 但研究组的手术时间、 住院时间均短于对照组, 术中出血量、 VAS 评分均低于对照组 (P<0.05), 提示在食管癌的治疗中, 胸腹腔镜食管切除术不会影响淋巴结的有效清除, 能够达到与开腹根治术相近的肿瘤切除、 淋巴结清扫范围, 二者的治疗效果是基本相同的。 但胸腹腔镜食管切除术的术中出血量较少、 疼痛程度较低, 分析原因是由于在胸腹腔镜的放大作用下, 能够有效避免对周围正常组织造成的损伤, 进而可降低出血量, 缩短患者的住院时间。
临床研究[6]指出, 当机体受到手术操作等外界刺激时,自身免疫因子会发生变化。 IL-1β 能够激活炎症细胞, 进而使其释放炎性因子、 自由基; IL-6、 IL-8 是促炎症指标之一,IL-6 可以通过自分泌、 旁分泌两种方式对组织细胞产生作用,参与炎性反应的过程; IL-8 对特异性、 非特异性的免疫细胞均有显著的趋化作用[7]。 炎性因子的持续升高会损伤血管内皮诱发血栓, 还可能会引起多个器官功能受限。 本研究结果显示,两组术后的炎性因子水平均升高, 但术后研究组的IL-1β、 IL-6、 IL-8 水平均低于对照组 (P<0.05), 提示胸腹腔镜食管切除术引起自身免疫因子变化的程度较小。 胸腹腔镜食管切除术在胸腹腔镜的辅助下能够更准确地观察肿瘤组织及其与周围组织的关系, 便于食管的分离、 血管的游离、 肿瘤的切除、 淋巴结的清扫等, 同时可避免直接切断患者的肋骨, 保证其胸廓的完整性, 故术后并发症发生率较低[8]。 本研究结果显示, 研究组的术后并发症发生率低于对照组 (P<0.05), 进一步说明胸腹腔镜食管切除术后的并发症较少。 胸腹腔镜食管切除术中需要注意的事项: 在腹部操作中需游离胃时, 要确保胃短血管暴露确切的同时不能过分牵拉, 过分牵拉会引起脾门出血的发生;在胸部操作中需清扫淋巴结时, 尽量避免牵拉、 触碰喉返神经, 分离时可借助低能电刀分离, 保证手术的顺利进行。
综上所述, 胸腹腔镜食管切除术治疗食管癌可取得满意的效果, 值得临床推广应用。
