广州管圆线虫病1例及文献复习
2021-04-28顾美娟刘新华
顾美娟,刘新华
1.昆明医科大学第一附属医院老年神经内科,云南 昆明 650032; 2.唐山市迁西县人民医院
广州管圆线虫病是一种人畜共患的寄生虫病,人多因吞食受广州管圆线虫感染的软体动物感染[1]。大鼠类是广州管圆线虫的终宿主,而中间宿主包括陆生和水生软体动物。广州管圆线虫幼虫优先感染中枢神经系统组织,表现为嗜酸性粒细胞增多性脑膜炎、脑膜脑炎或脊髓炎[2]。在临床上,广州管圆线虫病相对少见,但有调查显示其发病率有升高趋势[3],因此提高对广州管圆线虫病的认识将有助于该疾病的快速诊断和早期治疗。本文对1例广州管圆线虫感染病例的资料进行整理,现将结果报告如下。
1 病例介绍
患者,女性,49岁,因“头痛13天,视物成双9天”于2018年12月15日收入昆明医科大学第一附属医院老年神经内科治疗。患者于2018年12月2日在缅甸采购生牛肉和螺蛳,当晚食用生牛肉后出现头痛不适,以双侧前额部及颞部为主,呈持续性搏动性疼痛,自行服用头痛粉后症状有所改善,未予治疗。第二天头痛加重,伴有呕吐1次,为喷射样,头痛持续不缓解,故就诊于当地医院行头颅CT未见异常,予止痛对症治疗后症状改善不明显,后转至当地州医院,住院期间患者出现视物成双,伴有右侧胸壁疼痛,予抗感染及小剂量激素(具体治疗方案不详)治疗后,头痛及右胸部疼痛症状有所改善,但不能完全缓解,且仍有复视,为进一步明确诊断,该患者于2018年12月15日收住昆明医科大学第一附属医院老年神经内科。起病以来,患者精神、睡眠差,饮食、二便正常,体重1周内减轻5斤。既往体健,无慢性病及传染病病史等。有食用生牛肉史,每3月左右食用1次,此次食用生牛肉后发病。
入院体格检查:体温36.4 ℃,脉搏67次/分,呼吸20次/分,血压128/78 mm Hg。心肺腹查体无明显异常。神经系统查体:神志清楚,高级皮质功能检查无异常,双侧瞳孔等大等圆约3 mm、对光反射灵敏,左眼外展受限(露白约3 mm),双侧鼻唇沟对称,伸舌居中,咽反射存在,悬雍垂居中。四肢肌力、肌张力正常,右侧T2-6水平针刺痛觉减退,四肢腱反射(++),双侧Babinski征未引出。颈抵抗(颏胸距3横指),克氏征可疑,布氏征阴性。
辅助检查:①肺部CT:双肺多发不规则结片影,建议排除特殊感染;②腹部CT:未见异常;③脊髓MRI:颈椎间盘退变,C2-5椎间盘突出,C2-3水平左侧侧隐窝狭窄,胸椎间盘退行性变;④头颅MRI:未见确切病灶;⑤血清广州管圆线虫抗体阳性,脑脊液广州管圆线虫抗体阳性。
诊治与转归:患者血液及脑脊液中嗜酸粒细胞增高,血清、脑脊液广州管圆线虫抗体阳性,广州管圆线虫致嗜酸粒细胞增多性脑脊髓膜炎诊断明确。予阿苯达唑联合小剂量地塞米松静脉滴注治疗后,患者头痛、躯体疼痛症状明显缓解,脑脊液及血液指标好转。1个月后开始上述第2次驱虫治疗。出院随诊2个月,患者恢复较好,但未复诊行腰穿检查。见表1。
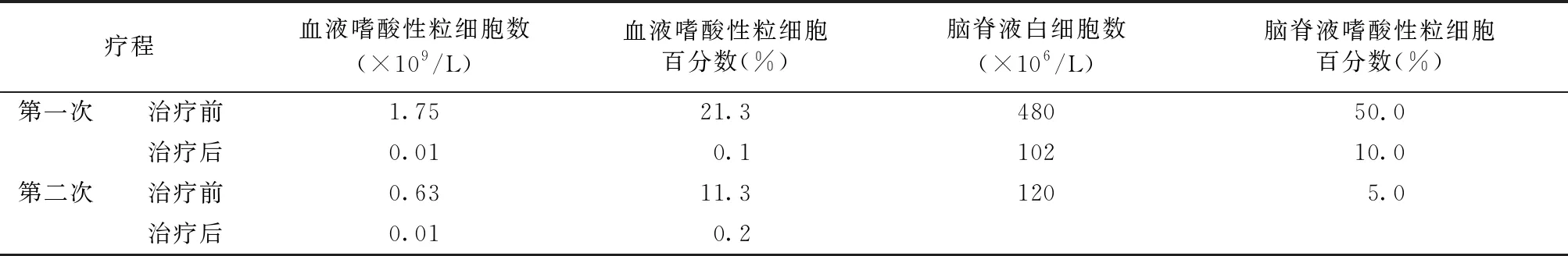
表1 患者杀虫治疗前后各指标变化
2 讨 论
广州管圆线虫病通过食用广州管圆线虫的中间宿主(螺类)或转续宿主(虾、蟹、鱼、蛙类)而感染。广西、福建和云南是我国广州管圆线虫的重要疫源地,近年来感染率有所升高[3-5],且大多数感染病例存在生吃螺肉等不洁饮食习惯。本例患者虽无直接食用生螺肉病史,但其有常年生食牛肉习惯,发病前存在同时购买螺和牛肉,因此考虑患者可能通过食用被螺污染的生牛肉而感染。
广州管圆线虫幼虫在大脑中移行时可造成神经功能的损伤,而即将死亡的虫体会引起机体强烈的免疫反应,进一步加重损害。该病引起的神经系统症状多种多样,不同的症状与蠕虫感染的位置和神经系统损伤的严重程度相关。广州管圆线虫病常见临床表现为:①脑膜脑炎。嗜酸性粒细胞增多性脑膜脑炎是广州管圆线虫病最常见的神经系统表现,常伴随颅内压升高。颅内压升高可能是脑实质血管扩张、脑脊液吸收减少或脑水肿所致[6]。其他症状包括感染不同部位导致颅神经受损、肢体无力及感觉异常等局灶性神经功能缺损等。本例患者表现为嗜酸性粒细胞增多性脑膜炎,合并颅内压升高。②脊髓炎、神经根炎和神经根肿胀[7]。本例患者右侧胸壁疼痛明显,查体可见右侧T2-6针刺痛觉减退,类似脊髓损伤表现,实际则是脊神经根炎所致。患者在当地医院误诊为胸膜炎,抗感染治疗效果不佳,予杀虫及激素治疗后症状改善。③眼部病变。虽然本例患者未发现确切眼部病变,但有研究[8]表明约1.1%的广州管圆线虫病患者可存在眼部疾患,可与脑膜脑炎同时发生,眼内广州管圆线虫病的临床表现多种多样,可包括葡萄膜炎、黄斑水肿、视网膜水肿、坏死性视网膜炎、全眼炎、乳头水肿、视神经炎、视神经压迫、眼眶肿胀、眼压升高等。
广州管圆线虫病诊断相对困难,CT或MRI等影像学检查不一定发现病灶,血液及脑脊液中嗜酸性粒细胞的升高有一定的提示作用,从脑脊液中或眼内等部位找到广州管圆线虫虫体可确诊,但检出率一般不高。分子免疫学在诊断中具有高特异度和敏感度[9],目前广州管圆线虫核酸检测技术同样具有诊断价值[10]。本例患者临床表现为颅内高压所致头痛、恶心、复视症状,同时伴有脊神经根炎所致胸壁疼痛症状,血常规及脑脊液提示嗜酸性粒细胞明显增高,通过脑脊液及血液特异性抗体检测明确诊断。广州管圆线虫病使用驱虫药治疗(如阿苯达唑)存在争议[11],但临床实践表明类固醇和驱虫药的结合可降低疾病的严重程度和持续时间[12]。目前应用较广泛的治疗方法为阿苯达唑与地塞米松联合疗法,其中阿苯达唑15~20 mg/(kg·d),分两次服用,7~10 d为1个疗程,一般2个疗程,2个疗程间隔2周[13]。其他辅助以止痛、降低颅内压等对症治疗措施。本例患者采取阿苯达唑与小剂量地塞米松联合治疗,患者临床症状改善,脑脊液及血液细胞数下降,治疗效果较好。
总之,广州管圆线虫导致的嗜酸性粒细胞增多性脑脊髓膜炎容易被忽视,特别是在疾病非流行地区,且诊断程序缺乏标准化,目前尚无统一的治疗方案,故诊疗相对困难。广州管圆线虫病的诊断不仅要了解流行病学史,还要结合临床表现,并辅助以特殊的实验室检查。若发现有中枢神经系统病变表现的患者血液或脑脊液中嗜酸性粒细胞增多,需排查是否有寄生虫尤其是广州管圆线虫感染,继而进行相关抗体检测以明确诊断。目前大多数情况下,联合使用驱虫药和皮质类固醇能取得较好的疗效,但仍需大规模随机对照试验进一步验证。除此之外,对公众进行健康教育,阻断传播是减少感染最有效的方法。
