食管胃颈部吻合与胃胸腔内吻合在中下段食管癌患者右胸入路根治术中的应用比较
2021-04-28董亚辉
董亚辉
食管癌是常见消化道恶性肿瘤的一种,与饮食习惯、生活作息以及遗传等因素相关[1]。外科手术是临床治疗食管癌的首选治疗方式,经手术治疗后,胸上段食管癌患者必须行颈部吻合,但对于中下段食管癌患者来说,颈部吻合和右胸腔内吻合均可实施,但具体何种吻合效果更好,目前临床尚无定论[2-3]。基于此,本研究旨在研究食管胃颈部吻合与胃胸腔内吻合在中下段食管癌患者右胸入路根治术中的应用效果。现报告如下。
1 资料与方法
1.1 一般资料
本研究通过医学伦理委员会审核同意,选择我院2015年2月至2017年2月收治的73例中下段食管癌患者作为研究对象,采用双盲法将其分为对照组(n=36)和观察组(n=37)。对照组男性17例,女性19例;年龄52~79岁,平均(67.34±5.38)岁;肿瘤位置:中段19例,下段17例。观察组男性18例,女性19例;年龄51~78岁,平均(68.81±5.35)岁;肿瘤位置:中段18例,下段19例。2组一般资料比较(P>0.05),有可对比性。
1.2 入选标准
纳入标准:①临床经病理检查确诊者;②临床分期在Ⅰ~Ⅲ期;③患者或其家属签署知情同意书。排除标准:①具有手术禁忌证;②伴有其他恶性肿瘤;③伴有其他食道疾病;④合并心肺、肝肾功能不全,全身感染、免疫功能障碍等疾病。
1.3 方法
2组患者实施全麻,经右胸第6肋间进入患者胸部,查看肿瘤所在位置以及肿瘤具体情况,同时将胸段食管游离至胸廓入口,对食管周边淋巴结进行清扫,并打开患者膈肌、食管裂孔直至贲门。对照组给予食管胃胸腔内吻合:游离胃组织的大下弯侧,并对胃左、胃短和胃网膜左动脉进行切断并结扎,保留胃右动脉和胃网膜右动脉;对腹腔内的淋巴结进行清扫,清扫完毕后,游离食管,直至肿瘤上方5 cm处,根据患者肿瘤具体情况,进行主动脉弓上或弓下吻合,同时再次对食管周围淋巴结进行清扫。观察组实施食管胃颈部吻合:切除全段食管,游离胃组织的大小弯侧,并将胃左、胃短和胃网膜左动脉进行切断并结扎,保留胃右动脉和胃网膜右动脉;对腹腔内的淋巴结进行清扫,清扫完毕后,于患者左胸锁乳突肌内侧作一颈部切口,并对其周围淋巴结作清扫,但该过程需仔细,切勿损伤喉返神经,从患者颈部经游离食管牵出,并将其切断,将胃组织向上抬高,经食管床至患者颈部进行吻合。结束后放置鼻胃管营养管,于术后第2天注入温水,术后第3天向内注入肠内营养液,经口进食,但患者术后若发生吻合口瘘,则禁食至吻合口愈合,再次考虑进食。
1.4 评价指标
(1)手术相关指标。详细记录手术用时、术中出血量、淋巴结清扫数量、食管切除长度、术后放管时间以及住院天数,并于术后7 d应用影像学检查切端癌残留情况,计算切端癌残留率。(2)术后并发症。统计所有患者术后切口感染、肺部感染、胃排空障碍、吻合口瘘、吻合口狭窄、喉返神经损伤发生情况。(3)生活质量。采用简明健康生活状况量表(SF-36)[4]评估2组患者术前和术后3个月后生活质量,量表包含情绪角色功能、躯体健康、心理健康、角色功能等8个维度,共36个条目,每个维度满分100分,分数越高说明生活质量越高。(4)远期生存率。统计术后1年、术后3年患者生存率。
1.5 统计学方法
2 结果
2.1 手术相关指标
2组手术用时、术中出血量、淋巴结清扫数量相比,差异无统计学意义(P>0.05);观察组术后放管时间、住院天数短于对照组,食管切除长度长于对照组,差异有统计学意义(P<0.05)。观察组切端癌残留1例(2.70%),对照组切端癌残留8例(22.22%),观察组切端癌残留率低于对照组,差异有统计学意义(P<0.05)。见表1。

表1 2组手术相关指标对比
2.2 术后并发症
观察组并发症总发生率为13.51%(5/37),低于对照组的24.22%(9/36),但差异无统计学意义(χ2=1.553,P=0.213)。见表2。

表2 2组患者术后并发症对比(例,%)
2.3 生活质量
术后3个月,2组SF-36各维度评分均比术前高,且观察组高于对照组(P<0.05)。见表3。

表3 2组患者生活质量对比分)
2.4 近期生存率
观察组术后1年生存率高于对照组,但差异无统计学意义(P>0.05);术后3年生存率高于对照组,差异有统计学意义(P<0.05)。见表4。
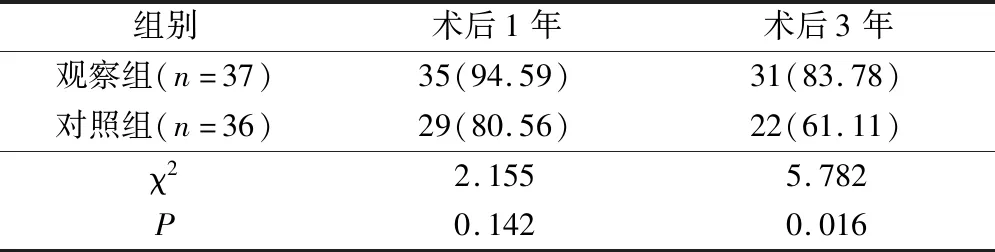
表4 2组患者近期生存率对比(例,%)
3 讨论
手术是治疗食管癌常用方式,但术后吻合口瘘发生率较高,患者住院时间长,增加了患者痛苦[5-6]。
手术用时、术中出血均是手术创伤相关指标,本研究结果显示,2组手术用时、术中出血、清扫淋巴结数量差异均无统计学意义,观察组术后放管时间、住院天数低于对照组,食管切除长度短于对照组,切端癌残留率低于对照组,术后并发症低于对照组,术后3个月生活质量各指标均高于对照组,术后1年以及3年的生存率高于对照组,表明,中下段食管癌患者右胸入路根治术中实施两种吻合方式的手术创伤程度相似,但食管胃颈部吻合可彻底切除原发病灶,降低手术切口癌残留率和术后并发症发生率,更利于术后恢复,提高术后生活质量,有助于延长患者生存期。分析其原因在于,手术吻合方式的选择,除术者的习惯以及经验外,还取决于肿瘤生长情况以及肿瘤和周围组织关系[7]。但多数研究学者认为,扩大食管癌的切除范围,可更利于清扫淋巴结、增加食管切除长度,提高手术效果,保证远期生存率[8-9]。且临床已证实,食管癌是多点起源的,在右胸入路根治术实施食管胃颈部吻合,在尽可能延长食管切除长度外,还可避免食管癌因多点起源所造成的术后肿瘤复发,在保证手术效果的同时,可有效提高近期生存率[10-11]。且胃颈部吻合于术中操作时,胸腔暴露程度相对较少,进行吻合相关操作时,对心肺器官没有挤压刺激,更利于术后恢复[12]。同时相对于食管胃颈部吻合,胃胸腔内吻合的切缘距离肿瘤较近,因此切端癌残留率较高[13-14];且术后食管吻合处较为狭窄,术后患者口腔分泌物、食物残渣等易发生滞留,长期易发生感染,对食管处造成一定刺激,从而影响术后生活质量,因此,综合而言食管胃颈部吻合效果更好。但本研究发现,食管胃颈部吻合术后吻合口瘘和喉返神经损伤的发生率较高,究其原因可能和术者操作技术有关,针对该种情况,可通过提高术者操作技术,降低周围组织的损伤[15]。
综上所述,中下段食管癌患者右胸入路根治术中应用食管胃颈部吻合,可扩大切除范围,降低切端癌残留率,更有利于提高患者术后生活质量和近期生存率。
