两种术式治疗老年骨质疏松性椎体压缩性骨折的效果及其术后继发相邻椎体骨折的危险因素分析
2021-04-28王庆雷马建华梁智林赵小林高茂龙
杨 波 王庆雷 马建华 梁智林 唐 杰 赵小林 高茂龙
(1. 北京老年医院骨科,北京 100095; 2. 北京老年医院老年病临床与康复研究所,北京 100095)
老年性骨质疏松症是一种全身性疾病,骨质疏松会破坏骨骼强度,老年人更易发生骨折。据文献[1]报道,全世界每年大约有140万老年人发生骨质疏松性椎体压缩性骨折(osteoporotic vertebral compression fracture, OVCF),随着世界人口老龄化,OVCF的发病率呈上升趋势,约占所有骨质疏松性骨折的45%[2]。传统的治疗包括外固定支具、镇痛药物和物理疗法等,但这些传统治疗增加了脊柱后凸畸形和心肺功能负担,增加了致残率和病死率。近年来,脊柱微创手术技术快速发展,其中经皮椎体后凸成形术(percutaneous kyphoplasty, PKP)和经皮椎体成形术(percutaneous vertebroplasty, PVP)作为OVCF的有效治疗手段已获得广泛的临床应用[3-4]。但随着手术的开展,术后非手术椎体继发骨折的发生率也在逐年增加。本研究前瞻性分析在北京老年医院骨科住院的患OVCF并接受PKP或PVP治疗的患者,评估两种术式的临床效果及继发邻近椎体骨折的风险,并探讨继发邻近椎体骨折的危险因素。
1 对象与方法
1.1 研究对象
2014年7月至2018年6月期间,北京老年医院骨科共收治了371例因单节段骨质疏松性胸腰椎椎体压缩性骨折接受PKP或PVP治疗的老年患者,选取其中完成了1年随访的362例患者为研究对象,其中189例接受PKP治疗的患者为PKP组,173例接受PVP治疗的患者为PVP组。以随访时继发邻近椎体骨折的25例患者为病例组,未继发邻近椎体骨折的337例患者为对照组。本研究获得北京老年医院伦理委员会批准,伦理批准文号:BJLNYY-伦审-批第2018-010号。所有研究对象或其家属均签署了知情同意书。
纳入标准:①患者年龄≥60岁且≤80岁,均发生原发性OVCF,无椎体骨缺损;②骨折发生在胸椎或腰椎的单一椎体;③胸腰椎后凸畸形但Cobb’s角<40°,严重的腰背痛,疼痛视觉模拟评分(visual analogue scale,VAS)≥5分;④签署知情同意书。
排除标准:①骨质疏松性椎体塌陷高于90%,有椎体骨缺损,胸腰椎重度后凸畸形,存在神经功能障碍的患者;②出血性疾病,因其他因素导致的不稳定性骨折、恶病质、脊髓感染等。
1.2 治疗方法
所有患者均采用俯卧过伸位双侧经皮穿刺治疗, 术中均选用德国贺利氏医疗有限公司的Osteopal V骨水泥。在C臂透视引导下通过椎弓根至椎体建立工作通道,PKP组患者沿通道插入球囊,利用造影剂缓慢扩充球囊,压力维持250~300 psi,释放压力取出球囊后,经通道注入骨水泥;PVP组患者完成工作套筒后,经通道注入骨水泥。两组手术过程中,骨水泥注入时机均在其黏稠拉丝期,在动态X射线透视下分次缓慢低压下完成,确保骨水泥在椎体内的分布、弥散及填充后,拔出工作通道,缝合伤口。术中发现骨水泥渗漏即停止手术,避免和减少骨水泥渗漏发生的风险。
1.3 临床和影像学检查
收集所有患者的术前、术后第1天和术后1年内随访资料,术前接受X射线和计算机断层扫描(computed tomography,CT)。通过评估磁共振成像(magnetic resonance imaging,MRI)的脂肪抑制序列(short tau inversion recovery,STIR)中的骨水肿,来证实了OVCF的新鲜属性。同时实验室化验分析和生化标志物排除其他骨病。术后在随访日以及随访期间内如有新发腰背部疼痛的情况下,应行体格检查和普通X线片检查,以确认是否存在继发邻近椎体骨折,并行相应治疗。
椎体压缩率:根据患者胸腰椎X线,测量术前和术后病椎上终板到下终板的距离中压缩最严重部位的垂直高度,并与邻近的正常椎体相同部位的垂直高度比较,计算椎体压缩率。
矢状位的Cobb’s角[5]:测量病椎上位椎体上终板到下位椎体下终板的后凸角,代表椎体畸形程度。其测量方法,取病椎上下各一椎体,分别沿这两个椎体的上终板和下终板作1条直线,再作这2条直线的垂直线,2条垂直线所成的锐角即为病椎局部矢状位的Cobb’s角。
应用VAS进行术前、术后疼痛评分。在最后随访时,通过双能X线吸收测量法(dualenergy X-ray absorptiometry,DXA)测量腰椎(L1-L4)的骨密度,计算L1到L4的平均值得到患者平均骨密度(bone mineral density,BMD)T值。记录并分析患者的年龄、性别、手术方法、骨水泥用量及有无骨水泥渗漏,手术前后VAS评分、局部矢状位的Cobb’s角以及骨密度T值等因素,评估PKP和PVP术后继发邻近椎体骨折发生的风险,并探索继发邻近椎体骨折的危险因素。
1.4 统计学方法

2 结果
2.1 两种术式患者基线资料比较
两组患者术前年龄、性别、椎体压缩率、矢状位Cobb’s角、VAS评分比较,差异均无统计学意义(P<0.05),详见表1。
表1 PKP和PVP治疗的患者特点和术前脊柱特征
2.2 两种术式治疗效果比较
PKP组继发邻近椎体骨折12例,PVP组13例,两组继发骨折的比率差异无统计学意义(P>0.05)。两组患者脊柱平均矢状位Cobb’s角和病椎椎体压缩率在术后1 d均明显减小,但PKP组两项指标改善程度均优于PVP组,差异有统计学意义(P<0.05)。两组术中骨水泥的平均用量相当,PVP组发生的骨水泥渗漏病例比例高于PKP组,但差异无统计学意义(P>0.05)。两组术后1 d平均VAS评分均降低,患者疼痛均得到明显缓解,但组间差异无统计学意义(P>0.05),详见表2。
表2 患者术后1 d随访和末次随访的临床情况
2.3 术后邻近椎体继发骨折危险因素分析
1)单因素分析:病例组与对照组患者的年龄、性别、发生骨水泥渗漏、骨密度、术前局部矢状位Cobb’s角、术后矢状位Cobb’s角矫正度,差异均有统计学意义(P<0.05);而两组患者的手术方式、注入骨水泥量、术后矢状位Cobb’s角的差异均无统计学意义 (P>0.05),详见表3。
表3 继发骨折危险因素的单因素分析结果
2)多因素Logistic 回归分析:以邻近椎体是否继发骨折为因变量,将单因素分析有统计学意义的因素为自变量,进行多因素Logistic回归分析。结果显示,高龄、骨水泥渗漏、骨密度T值减低、术后矢状位Cobb’s角过度矫正均与OVCF术后继发邻近椎体骨折密切相关(P<0.05)。高龄、术中发生椎间盘内的骨水泥渗漏、局部矢状位Cobb’s角过度矫正、骨密度T值减低的患者,继发骨折的危险性增加。详见表4。
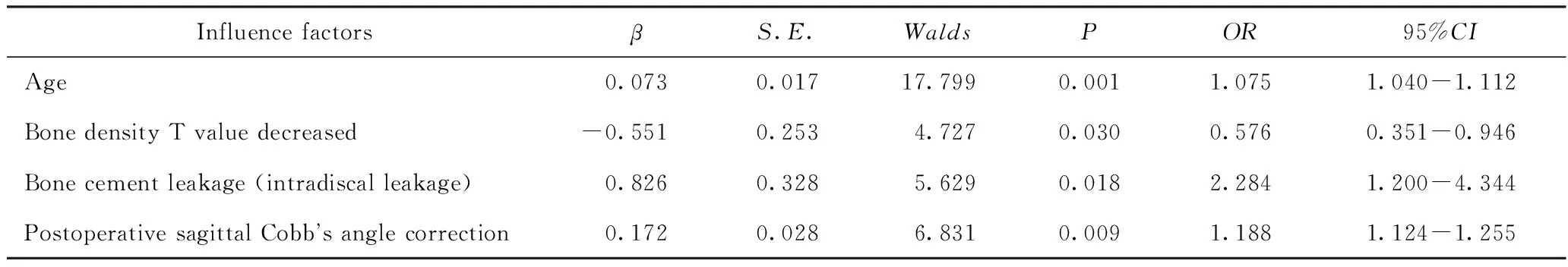
表4 术后继发邻近椎体骨折的多因素Logistic回归分析
3 讨论
本研究中,患者大多在PKP和PVP治疗后1 d内,腰背部疼痛均明显缓解,有很好的临床效果,而疼痛缓解与选择的手术方式没有明显相关性,其最常见的机制是通过病椎的骨折端得到稳定以及骨水泥对椎体内窦椎神经末梢的热和化学消融来实现的[6]。笔者发现病椎PKP术后1年内的邻近节段椎体继发骨折的发生率为6.3%,PVP术后的发生率为7.5%,PKP与PVP对术后继发邻近椎体骨折的影响差异无统计学意义,这与Yi等[7]的研究一致。本研究结果表明,患者的高龄、骨密度值减低、术后骨水泥渗漏和脊柱局部矢状位Cobb’s角的过度矫正是术后继发邻近节段椎体骨折的独立的危险因素。
随着患者年龄增长,骨质疏松程度逐渐加重,肌力和协调能力的下降,摔倒风险增加,这些都是发生OVCF的高危因素。本研究中继发骨折组患者平均年龄高于未骨折组,差异有统计学意义,说明高龄患者更容易继发邻近椎体骨折。有研究[8]证实,在未经抗骨质疏松治疗的老年绝经妇女中,骨折风险会成倍增长,腰椎骨密度与腰椎骨折密切相关。侯文根等[9]在研究中指出,脊柱骨折通常发生在骨质疏松比较严重的节段区域,使病变区域的生物力学进一步改变,相邻节段椎体极易发生骨折[10]。而骨密度是骨质量的重要标志,反映骨质疏松程度,是预测骨折危险性的重要依据[11-12]。本研究中术后发生邻近椎体继发骨折患者的骨密度T值明显低于未发生骨折者,证实患者骨密度T值降低是术后继发邻近椎体骨折的重要的独立预测因素,因此老年患者的抗骨质疏松治疗对预防发生骨折和术后继发骨折均是非常重要的。
患者发生OVCF后会逐渐发生脊柱局部后凸畸形和生物力学改变,邻近椎体的应力较前增加,极易继发骨折[13]。本研究中笔者发现,PKP组中脊柱平均矢状位Cobb’s角改善为(7.7±2.2)°,PVP组为(2.4±1.3)°,两组患者病椎高度在术中均可以部分恢复,从而可改善椎体的后凸畸形,使生物力学趋于正常,改善预后。但随着脊柱矢状位Cobb’s角不断矫正,非手术椎体周围软组织的张力相应增加,增大了邻近椎体的纵向负荷,也就提升了邻近椎体术后继发骨折的风险[14-16]。有学者[17-18]报道,脊柱局部矢状位Cobb’s角纠正每增加1°,术后邻近节段椎体继发骨折的风险就提高9%。毕松超[19]在研究中发现,病椎局部矢状位Cobb’s角纠正过度会增加术后周围椎体尤其是相邻节段椎体继发骨折的风险。本研究发现了术后局部矢状位Cobb’s角纠正情况及病椎高度恢复情况和邻近椎体骨折的风险正相关,证实了局部矢状位Cobb’s角过度矫正是邻近椎体术后继发骨折的独立的危险因素。
患者行PKP和PVP术最严重的并发症是骨水泥渗漏,其中渗漏至椎间盘更为常见。Komemushi等[20]研究发现,骨水泥渗入椎间盘的患者继发椎体骨折的概率明显高于无骨水泥渗漏的患者。骨水泥渗入椎间盘后使其压力增加,破坏了椎间盘功能,椎间盘的高压力加快了椎间盘退化,使病椎与邻近节段间隙变窄,改变了局部应力和张力分配,致使应力转移至邻近椎体,增高了邻近节段椎体继发骨折的风险[21-23]。本研究中的362例手术患者,经放射学证实发生骨水泥渗漏的共61例,总发生率为16.9%,主要渗漏至椎间盘内24例(39.3%),未发现进入椎管和神经根管的病例。在两组所有发生骨水泥渗漏的病例中,共计12例患者(渗漏至椎间盘的9例,占75%)继发邻近椎体骨折,占所有术后邻近椎体继发骨折病例的48%(12/25),继发邻近椎体骨折的概率(19.7%,12/61)明显高于无骨水泥渗漏的患者(4.3%,13/301),差异有统计学意义,证明术中发生骨水泥渗漏,尤其发生椎间盘渗漏是邻近椎体发生骨折的重要的独立危险因素,应高度重视并严格随访。
本研究存在着一定局限性:研究为非随机设计,且病例数量较少,随访时间较短,而且在随访期间,只有在脊柱X线片中出现新的椎体楔形样变的患者,才进行了MR检查,可能已经错过了仅具有磁共振成像信号强度变化的而无明显压缩的椎体骨折,而在统计上造成了骨折的低发生率,使研究结果有所偏差。
