急性B淋巴母细胞白血病/B淋巴母细胞性淋巴瘤合并肾脏浸润18F-FDG PET/CT表现
2021-04-27谢新立韩星敏
谢新立,刘 艳,程 兵,韩星敏
(郑州大学第一附属医院核医学科 河南省分子影像重点实验室,河南 郑州 450052)
前体淋巴细胞恶性肿瘤以T细胞来源为主,而B淋巴母细胞性淋巴瘤(B-lymphoblastic lymphoma, B-LBL)仅占约10%,常累及皮肤或骨骼,纵隔受累少见。B-LBL与B淋巴母细胞白血病(B-acute lymphoblastic leukemia, B-ALL)可归为一类,骨髓中淋巴母细胞比例≥25%时为B-ALL,比例在5%~25%时应诊断为B-LBL骨髓浸润[1]。肾脏淋巴瘤少见,且多为继发性。本研究观察B-LBL/ALL肾脏浸润的18F-FDG PET/CT表现。
1 资料与方法
1.1 研究对象 回顾性分析2011年1月—2020年1月6例于郑州大学第一附属医院经病理学证实的B-LBL/ALL伴肾脏浸润患者,男3例,女3例,年龄3~34岁,平均(18.2±12.1)岁;参照文献[1]分类诊断为B-LBL/ALL,包括1例B-ALL及5例B-LBL。1例因头痛就诊,MRI显示大脑左侧硬膜下血肿,行硬膜下血肿清除术后经病理学证实为B-LBL,骨髓中淋巴母细胞比例为94.2%,最终确诊为B-ALL。5例B-LBL中,2例伴骨髓浸润,其中1例右下颌牙齿疼痛伴下颌肿胀,经下颌肿物穿刺活检证实,骨髓中淋巴母细胞比例为10.8%;1例左侧锁骨外伤后局部形成肿物,经肿物穿刺活检证实,骨髓总淋巴母细胞比例为6.2%。另3例骨髓中未见淋巴母细胞,其中1例右侧睾丸肿大,经睾丸穿刺活检证实;1例因全身疼痛、四肢无力就诊,经颈部淋巴结穿刺活检证实;1例因间断呕吐、加重2天就诊,超声及增强CT发现腹腔肿物,腹腔手术探查后经病理学证实。检查前所有患者及家属均签署知情同意书。
1.2 仪器与方法 采用Siemens Biograph TruePoint 64(52环)PET/CT仪,18F-FDG由Sumitomo HM-20回旋加速器及CFN-100合成模块自动化合成(放射化学纯度≥95%)。静脉注射18F-FDG 3.70~5.18 MBq/kg体质量后,嘱患者静卧60 min。之后行头部PET/CT检查,扫描范围自颅顶至颏下;螺旋CT扫描管电压120 kV,管电流380 mA,0.8 s/周;PET扫描采用3D采集,单个床位,时间3 min。再行体部PET/CT检查,扫描范围自颅底至大腿中上段;螺旋CT扫描管电压120 kV,根据患者身高、体质量及部位自动调整管电流,0.8 s/周;PET扫描采用3D采集,每个床位2.5 min。结束显像后采用CT对PET图像进行衰减校正,行迭代法重建,在Syngo工作站上将重建图像与CT图像进行融合。
1.3 图像分析 由3名具有10年以上工作经验的核医学医师共同分析图像,根据病变大小、形态、密度、最大标准摄取值(maximum standardized uptake value, SUVmax)及全身病灶分布情况得出诊断或倾向性意见,意见不一致时经协商达成共识。
2 结果
6例B-LBL/ALL中,18F-FDG PET/CT显示10侧肾脏受累。其中4例(4/6,66.67%)双肾受累, 2例表现为双肾多发结节状病灶FDG摄取异常增高,结节最大直径为1.2~2.6 cm,SUVmax为15.50±4.38,密度略低于正常肾实质;1例表现为双肾多发团块状病灶FDG摄取异常增高,肿块长径为4.3~8.9 cm,SUVmax为27.9,密度略高于正常肾实质;1例表现为双肾体积增大伴FDG弥漫性摄取增高,SUVmax5.9,双肾密度稍欠均匀。另2例(2/6,33.33%)单侧肾脏受累,1例表现为左肾单发结节状病灶FDG摄取增高灶,结节最大径约1.6 cm,SUVmax6.8,密度未见明显异常;1例腹腔、腹膜后巨大肿物侵犯左肾门、左肾中下极和左侧输尿管,伴左肾积水,左肾中下极软组织密度肿物密度略高于正常肾实质,SUVmax13.8。6例中2例临床治疗后复查18F-FDG PET/CT显示全身病灶消失,为完全缓解(图1、2)。

图1 患者男,18岁,B-LBL A.18F-FDG PET/CT全身最大密度投影图示全身广泛FDG摄取异常增高灶,双肾多发结节状病灶、全身骨骼多发结节状或团块状病灶、右侧睾丸巨大软组织病灶; B.轴位PET/CT融合图示双肾多发结节状病灶FDG摄取增高(箭),SUVmax 18.6; C.治疗后全身最大密度投影图示原病灶基本消失; D.治疗后轴位PET/CT融合图肾脏未见病灶
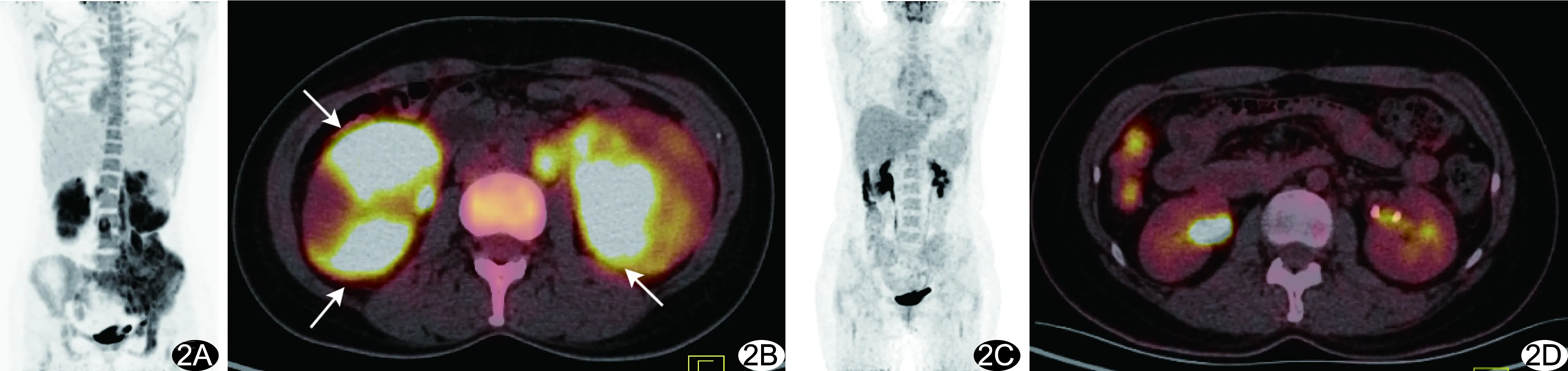
图2 患者女,34岁,B-LBL A.18F-FDG PET/CT全身最大密度投影图示双肾多发团块状病灶FDG摄取增高,左髋部巨大病灶伴FDG摄取异常增高,中央及外周骨髓弥漫性FDG摄取增高; B.轴位PET/CT融合图示双肾多发团块状病灶FDG摄取增高(箭),SUVmax 27.9; C.治疗后全身最大密度投影图显示原病灶基本消失; D.治疗后轴位PET/CT融合图肾脏未见明显病灶
除肾脏浸润外,6例B-LBL/ALL均伴全身多脏器或组织浸润,其中1例B-ALL双侧大脑实质、乳腺、纵隔、腹膜、多处骨骼、区域淋巴结及全身骨髓受累;2例B-LBL伴骨髓浸润,1例左视神经、下颌骨、左侧髂骨、多区域淋巴结、心包膜及脾脏受累,另1例颅骨、左侧锁骨受累;3例B-LBL无明显骨髓浸润,其中1例睾丸、阴茎、肾上腺、多区域淋巴结及多处骨骼受累,1例蝶窦、筛窦、多区域淋巴结、双肺、胰腺、肾上腺、腹膜、肠管、精囊腺、前列腺、睾丸、多处骨骼及肌肉受累,另1例腹膜后淋巴结、十二指肠、门静脉、胸膜、腹膜及多处骨骼受累。
3 讨论
本组6例B-LBL/ALL中,1例根据骨髓涂片诊断为B-ALL,2例诊断为B-LBL骨髓浸润,3例B-LBL骨髓涂片未见幼淋巴细胞,诊断为B-LBL,未见明确骨髓浸润。
目前有关18F-FDG PET/CT用于霍奇金淋巴瘤及弥漫大B细胞淋巴瘤的诊断、分期、疗效评价及预后评估等方面的研究已较为深入[2],但针对淋巴母细胞性淋巴瘤(lymphoblastic lymphoma, LBL)的报道较少。陈素芸等[3]观察15例儿童及青少年LBL/ALL(其中包括6例B-LBL/ALL)的18F-FDG PET/CT表现,发现T细胞表型与B细胞表型的LBL病灶均呈FDG高代谢,6例B-LBL/ALL中的3例最终诊断为骨髓浸润;本研究结果与之相符。
原发肾脏淋巴瘤临床罕见,在淋巴结外淋巴瘤中占比<1%。继发性肾脏淋巴瘤主要为非霍奇金淋巴瘤,尸检证实其在肾脏继发淋巴瘤中的占比可达30%~60%,但1%~8%获得影像学诊断[4]。肾脏淋巴瘤最常见CT表现为多发结节型,腹膜后浸润型次之,亦可表现为单发结节型或少见的肾周型及弥漫浸润型[5]。本组4例表现为多发结节状或团块状病灶FDG摄取异常增高,均累及双肾,与之基本相符。目前关于B-LBL/ALL累及肾脏多为个案报道[6],患者常以腹胀、血尿就诊,实验室检查提示肾功能不全,常规影像学检查可提示双肾体积增大。
综上, B-LBL/ALL病灶表现为FDG摄取异常增高,多累及骨骼或骨髓,伴多区域或局部淋巴结肿大;肾脏浸润多表现为单侧或双肾结节状、团块状FDG摄取异常增高,部分双肾体积增大伴FDG摄取弥漫性增高,或腹腔、腹膜后软组织肿物直接侵犯肾脏。
