老年糖尿病患者的步态特征差异分析与评价
2021-04-23白玉芝周立春王向东
田 甜,龙 舟,王 成*,王 晶,白玉芝*,李 培,周立春,王向东
(1.首都医科大学附属北京朝阳医院 a.全科医学科;b.神经内科,北京100043;2.中国科学院计算技术研究所数字经济产业研究院 人体感知智能计算研究中心;3.洛阳中科信息产业研究院 智能康复技术实验室;4.中国科学院计算技术研究所 移动计算与新型终端北京市重点实验室)
糖尿病是多原因造成的胰岛素分泌缺陷或生物作用受损引起的以高血糖为特征的代谢综合征,长期的代谢紊乱可导致眼、足、肾、神经、心血管等机体多器官组织损伤及功能障碍[1-2]。糖尿病周围神经病变(DPN)是糖尿病最常见的并发症之一,在糖尿病中的发生率为50%-80%[3]。DPN引起的运动神经、感觉神经及自动神经障碍可导致糖尿病患者步态不稳、足部受压不均,增加跌倒所致外伤、骨折风险和足溃疡发生风险[4]。研究表明[5],糖尿病患者步态与机体稳定性改变发生在DPN前期,即显性DPN临床症状前。美国ADA糖尿病周围神经病变指南中建议可考虑以步态分析与平衡测试评估糖尿病性多发性神经病的跌倒风险。因此通过了解糖尿病患者步态特征的变化,对于DPN相关并发症的防控有重要意义[6]。本研究使用可穿戴步态分析系统评估不同性别及肥胖程度的老年糖尿病患者步态参数变化,以期为足溃疡和跌倒伤的防治工作提供参考。
1 资料与方法
1.1 一般资料
选取2018年6月-2018年10月收治的老年糖尿病患者30例,纳入标准:①符合《中国糖尿病防治指南》[7]中对糖尿病的诊断;②年龄≥60岁;③精神状态、智力、言语功能正常,可正常自然行走积极配合步态参数记录工作的开展。排除标准:①存在足部骨性畸形者;②仅有单足患者;③伴有糖尿病坏疽、严重的类风湿性关节炎、骨质疏松、静脉曲张等其他影响步态参数疾病者。另选取年龄、性别相匹配的健康人(机体健康状况良好、下肢完整、无糖尿病或其他足部疾病且可完成自然行走动作、认知、语言及精神状态良好)35例为对照组。
1.2 方法
步态参数检测:本研究采用中国科学院计算技术研究所研制的盖力步(Gaitboter)步态分析系统,该系统包含融合薄膜压力、声音、运动传感器的可穿戴步态采集设备与相应的步态分析软件。可穿戴步态采集设备外观为日常穿着的运动鞋,鞋内置多传感器融合的步态数据采集电路,具体包含步态原始数据采集和获取模块、处理器模块、蓝牙无线收发模块、存储模块和电源模 块。传感器包括微型麦克风(采样率4000 Hz),以及加速度计、陀螺仪和脚底薄膜压力传感器(采样率均为80 Hz)。步态分析软件安装于智能手机上,可实时接收步态采集设备发送的步态数据并进行分析,采用的技术包括双通道穿戴式麦克风音频中的脚步声检测[8]、融合脚步声和惯性传感器数据的步态特征提取等[9]。前期实验表明,由于融合了多种传感器信息,本文所采用的系统测得的步态时空参数准确率高于只采用加速度、陀螺仪等惯性传感器的系统[8-9],同时具有较好的敏感性和信度[10]。检测前指导患者匀速行走练习,查看有无步态异常,佩戴步态检测系统后,先以常速平地行走15 m适应佩戴仪器,休息30 s后再次常速行走,记录患者步态特征参数,包括步幅、摆动时间、支撑时间、单足时间、双足时间、步频、步速、足偏角、离地角度、着地角度、摆动最小角度、摆动最大角度。
肥胖判定及分组:糖尿病患者根据体质量指数(BMI)判断是否肥胖,BMI=体重(kg)/身高2(m2),将BMI≥28 kg/m2纳入肥胖组,否则为非肥胖组。
1.3 统计学处理

2 结果
2.1 糖尿病组与对照组的临床特征比较
两组的性别、年龄、身高、体重及BMI比较,差异无统计学意义(P>0.05),见表1。

表1 两组的临床特征比较
2.2 糖尿病组与对照组的步态参数比较
糖尿病组摆动最小/最大角度、离地/着地角度与步频、步速、步幅均较对照组小,支撑/双足时间均较对照组长(P<0.05),两组的摆动/单足时间、足偏角差异无统计学意义(P>0.05),见表2。
2.3 糖尿病组与对照组不同性别人群的步态参数比较
男性步态参数数据中,糖尿病组的步速、摆动最小/最大角度、步幅、着地角度小于对照组,双足时间长于对照组(P<0.05),两组的摆动/支撑/单足时间、步频、足偏角、离地角度差异无统计学意义(P>0.05);女性步态参数数据中,与对照组比较,糖尿病组的步幅、摆动最小/最大角度、步频、离地/着地角度与步速更小,支撑/双足时间更长(P<0.05),两组摆动/单足时间、足偏角差异无统计学意义(P>0.05),见表3、4。
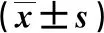
表2 两组的步态参数比较
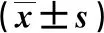
表3 两组的男性步态参数比较
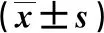
表4 两组的女性步态参数比较
2.4 肥胖组与非肥胖组的步态参数比较
肥胖组较非肥胖组的步幅、步速、摆动最小角度与离地角度更小,支撑/双足时间更长(P<0.05),两组摆动最大角度、步频、足偏角、摆动/单足时间、着地角度差异无统计学意义(P>0.05),见表5。
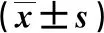
表5 肥胖组与非肥胖组步态参数比较
3 讨论
糖尿病作为一种慢性的内分泌疾病是老年人的常见病,其发病率随年龄增加而升高,对老年人的健康及生活质量均造成了严重威胁。资料表明[11-12],部分糖尿病患者在就诊时已出现多发性神经病、视网膜病变及外周动脉疾病等并发症,说明糖尿病血管病变在糖尿病早期甚至糖尿病前期已经发生。神经疾病及外周动脉疾病等相关并发症可直接或间接导致步态不稳,引起跌倒、足溃疡等相关伤害。调查数据表明[13],从1990年至2016年我国糖尿病患病人数增加116.3%,患病率增加78.4%,糖尿病导致的伤残人数增加119.4%,伤残损失寿命年率增加82.3%,说明因糖尿病所致的伤残负担呈上升趋势。因此通过分析老年糖尿病患者的步态特征,可在早期发现糖尿病对步态和下肢功能的影响。
步态分析是基于生物力学原理,客观评估神经系统与骨骼协调作用的技术,从而对糖尿病患者的步态变化做出判断。本研究结果显示与对照组比较,糖尿病组摆动最小/最大角度、离地/着地角度与步频、步速、步幅更小,说明糖尿病患者步态发生时间与空间性能的改变,表现为步长缩短、步速减慢、步频降低、双足时间延长、关节活动度降低。步态作为机体重要的行为学指标,受中枢神经系统、周围神经系统、外周循环、视觉系统及肌肉骨骼等多系统的影响,其中任何一个系统发生障碍均可导致步态障碍,而糖尿病可引起全身器官、系统功能受损,进而造成步态障碍[14-15]。Petrofsky等[16]认为糖尿病患者的步长缩短、步速减慢、步频降低、双足时间延长等步态运动学特征的改变是因机体主要关节的弯曲/伸展和侧向运动增加,导致上述关节变化的原因是因糖尿病引起的前庭功能、躯体感觉功能和自主神经系统功能受损,其改变程度与DPN严重程度有关。Esser等[17]将DPN患者步行速度减慢的这一变化称为“保守步态”,Esser等认为DPN患者为最大限度保持步行中的稳定、避免跌倒的发生,需增加对步态的注意力而导致反应时间延长,出现步速减慢的变化。本研究在性别差异特征分析中发现,男/女性糖尿病患者较对照组均有步速、摆动最小/最大角度、步幅、着地角度更小,双足时间更长的改变,而女性糖尿病患者同时伴有步频降低与离地/着地角度的改变,说明女性糖尿病患者的步态性能改变更为严重,产生这一差异原因可能是由于老年糖尿病患者中女性骨质疏松的程度较为严重,对骨骼系统的影响更大,这一结论仍需进一步的研究证实。
此外通过对比糖尿病患者中肥胖组与非肥胖组步态参数,发现肥胖组的步幅、步速与摆动最小角度、离地角度更小,支撑/双足时间更长,说明肥胖是影响糖尿病患者步态改变的相关因素。肥胖和肌肉减少是机体衰老过程中的特征,且肌肉系统是控制步态稳定的系统之一,因此肥胖老年糖尿病患者较非肥胖患者的步态参数改变更为明显。Öztürk研究发现[18]肥胖者的平均步态速度和握力强度较非肥胖者更低,跌倒风险更高。Abidin等[19]证实血糖可影响糖尿病患者步态速度、肌肉力量、肌肉含量和握力,证实老年糖尿病伴肥胖患者的步态稳定性差,为维持步态的稳定其在行走过程中需要更多的注意力,因此步态参数改变更大,与本研究观点一致。
综上所述,老年糖尿病患者的步态参数与正常人存在差异,男女均有步速变缓、步幅与摆动角度缩小、双足时间延长的改变,且女性还有步频降低与离地/着地角度的改变,此外肥胖糖尿病患者在步速、步幅、离地角度、摆动最小角度、支撑/双足时间方面的改变甚于非肥胖糖尿病患者。
