骶神经磁刺激联合生物反馈治疗功能性排粪障碍的疗效观察*
2021-04-22吴本升孙明明颜帅杨筱陈映辉程韦洁季红霞王晓鹏
吴本升,孙明明,颜帅,杨筱,陈映辉,程韦洁,季红霞,王晓鹏△
1 南京中医药大学附属苏州市中医医院肛肠科 江苏苏州 215009
2 南京中医药大学第一临床医学院 江苏南京 210023
3 南京中医药大学附属苏州市中医医院盆底治疗中心 江苏苏州 215009
4 南京中医药大学附属苏州市中医医院护理部 江苏苏州 215009
功能性排粪障碍(functional defecation disor⁃ders,FDD)主要是由于直肠推进力降低和(或)由于高肛门静息压力或肛管矛盾性收缩等所致的直肠排空抵抗力增加。FDD是临床最常见的慢性功能性胃肠道疾病之一,其发病率高,严重影响患者生活质量,是目前亟待解决的临床难点问题[1-2]。现阶段FDD的治疗方案主要是生物反馈(biofeedback,BF),而骶神经磁刺激是一种新型非创伤性的刺激骶尾部神经的方法,是一种无创伤、无痛且易于使用的技术,在便秘治疗方面有很大的潜力。本研究比较在南京中医药大学附属苏州市中医医院接受骶神经磁刺激联合BF与单用BF对FDD的治疗效果,旨在进一步探讨骶神经磁刺激联合BF治疗FDD的应用优势,为FDD患者治疗干预的更多选择提供依据,现报告如下。
1 资料与方法
1.1 一般资料
选取2018年3月至2019年12月南京中医药大学附属苏州市中医医院收治的72例FDD患者为研究对象,采用Doll’s临床病例随机表法将患者分为对照组和治疗组,每组各36例。对照组采用BF治疗,治疗组采用骶神经磁刺激联合BF治疗。两组患者性别、年龄、病程比较差异均无统计学意义(均P>0.05),见表1。本研究经南京中医药大学附属苏州市中医医院伦理委员会审查批准(2018-SZY-25),所有纳入患者均签署知情同意书。
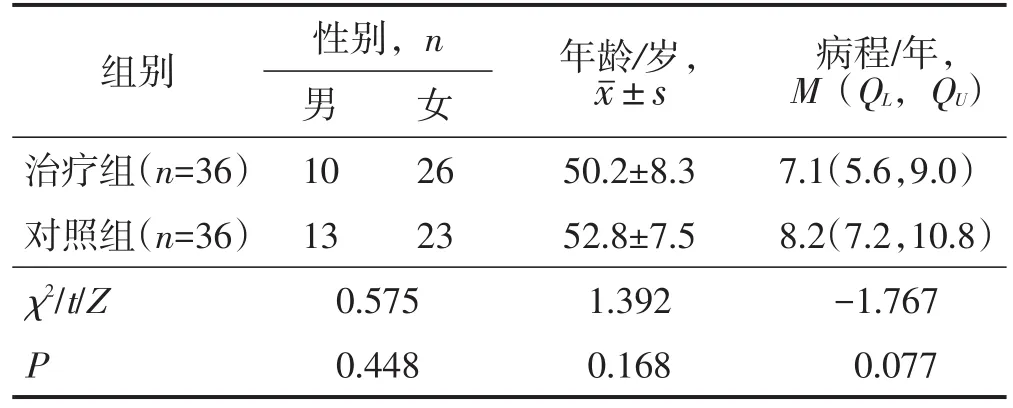
表1 两组患者一般资料比较
1.2 纳入与排除标准
纳入标准:(1)符合罗马Ⅳ诊断标准中FDD的诊断标准[3],且在反复用力排粪过程中,经以下三项检查中的两项证实有特征性排出功能下降:球囊逼出试验异常;压力测定或肛周体表肌电图检查显示肛门直肠排粪模式异常;影像学检查显示直肠排空能力下降。(2)诊断前症状出现至少有6个月,近3个月符合以上诊断标准。(3)年龄18~70岁。(4)可以完全理解治疗方案的要求。排除标准:(1)妊娠或哺乳期妇女。(2)智力缺陷或有自我认知功能障碍。(3)靠近刺激部位有置入性金属(如金属节育器)或者电子仪器及植入心脏起搏器。(4)严重心律失常。(5)未能按照要求完成治疗及随访。
1.3 方法
(1)对照组:单用BF治疗。使用生物反馈训练系统(南京伟思医疗科技有限公司,EA5100),治疗前先指导患者正确认识肛门、直肠、盆底肌、腹肌等肌肉运动的波形(正常和异常),目的是让患者能够熟悉缩肛、放松肛门外括约肌、增加腹压及模拟排粪等动作要领。患者每周在医院接受训练3次,每次30 min。同时指导患者在BF治疗期间,每日进行盆底肌肉训练(盆底肌肉的收缩和放松训练),2次/d,每次20 min。
(2)治疗组:在接受BF治疗当日使用骶神经刺激仪(南京伟思医疗科技有限公司,仪器型号:Magneuro60F)治疗,该治疗在BF治疗后间隔1 h进行。治疗时将磁刺激仪的治疗椅平置,患者在治疗椅上取俯卧位,将圆形刺激线圈对准骶尾部,刺激骶神经(S2~S4),治疗频率为10~15 Hz,刺激时间为每次20 min。
两组均治疗3个疗程,每个疗程含9次BF治疗。全部疗程结束后对相关观察指标进行评价。
1.4 观察指标和方法
1.4.1 疗效 参照《中国慢性便秘诊治指南(2013,武汉)》[4]中标准:痊愈,指便秘消失,排粪间隔时间及粪便性质正常,症状总积分减少≥90%;显效,指症状总积分减少≥70%,但<90%;有效,指症状总积分减少<70%,但≥30%;无效,指症状均无明显改善,甚或加重,症状总积分减少<30%。总有效率=(痊愈例数+显效例数+有效例数)/总例数×100%。
1.4.2 便秘症状评分[5]参考中华医学会外科学分会肛肠外科学组的便秘症状及疗效评估方法进行评分。见表2。

表2 便秘症状评估表
1.4.3 生活质量 两组治疗前后分别采用便秘患者生存质量问卷(patient assessment of constipation quality of life questionnaire,PAC-QOL)进行评价[6]。该量表共包括“躯体不适”“心理社会不适”“担心和焦虑”“满意度”共4个维度(含28个条目),每个条目按由低到高评分为0~4分,总分为所有条目的总分,得分越高代表便秘患者生活质量越低。
1.4.4 心理状态 两组治疗前后分别采用焦虑自评量表(self-rating anxiety scale,SAS)和抑郁自评量表(self-rating depression scale,SDS)评分进行心理状态评估[7]。SAS量表:50~59分为轻度焦虑,60~69分为中度焦虑,大于69分为重度焦虑。SDS量表:53~62为轻度抑郁,63~72为中度抑郁,大于72分为重度抑郁。
1.4.5 肛管直肠压力 两组治疗前后均使用八通道固定式水压测压导管(安徽省合肥市奥源科技发展有限公司,型号:ZGJ-D3)测量。其中,肛管最大收缩压(anal maximum squeeze pressure,AM⁃SP)正常值参考范围100~200 mmHg,肛管静息压(anal resting pressure,ARP)正常值参考范围45~75 mmHg,直肠排粪压力(rectal squeeze pressure,RSP)正常值参考范围40~60 mmHg,初始感觉阈值(first sensation volume,FSV)正常值参考范围10~30 mL,排粪感觉阈值(constant rectal sensation,CRS)正常值参考范围50~80 mL,最大耐受容量(maximum tolerable volume,MTV)正常值参考范围110~280 mL。
1.5 统计学分析
采用SPSS 19.0进行数据分析。符合正态分布的计量资料以(±s)表示,组内治疗前后比较采用配对t检验,组间比较采用独立样本t检验;符合偏态分布的计量资料以M(QL,QU)表示,组内治疗前后比较采用Wilcoxon符号秩检验,组间比较采用Wilcoxon秩和检验。计数资料以(n)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 总体情况
在本研究治疗期间共脱落5例,其中治疗组脱落2例,对照组脱落3例。5例患者皆因依从性较差或个人原因拒绝进一步完成临床观察而自行退出。最终治疗组纳入34例、对照组纳入33例进行分析。
2.2 疗效
治疗组总有效率为91.2%(31/34),对照组为72.7%(24/33),两组治疗总有效率比较差异有统计学意义(P<0.05)。见表3。
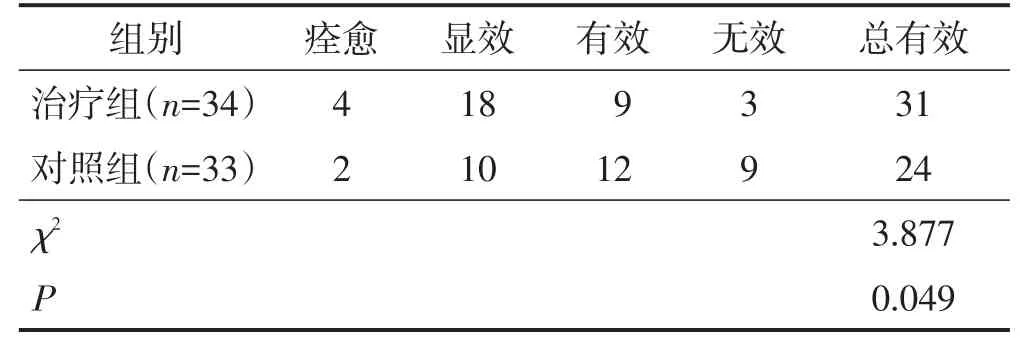
表3 两组疗效比较 n
2.3 便秘症状评分
治疗前,两组6项便秘症状评分比较,差异均无统计学意义(均P>0.05)。治疗后,两组6项便秘症状评分较组内治疗前下降,差异均有统计学意义(均P<0.05);治疗组排粪费力,排粪时间,下坠、不尽、胀感及腹胀评分低于对照组,差异均有统计学意义(均P<0.05),两组粪便性状及排粪频率评分比较差异均无统计学意义(均P>0.05)。见表4。

表4 两组便秘症状评分比较
2.4 生存质量与心理状态
治疗前,两组PAC-QOL、SAS、SDS评分比较,差异均无统计学意义(均P>0.05)。治疗后,两组PAC-QOL、SAS、SDS评分较组内治疗前下降,差异均有统计学意义(均P<0.05),治疗组PACQOL评分低于对照组(P<0.05),两组SAS、SDS评分比较差异均无统计学意义(均P>0.05)。见表5。
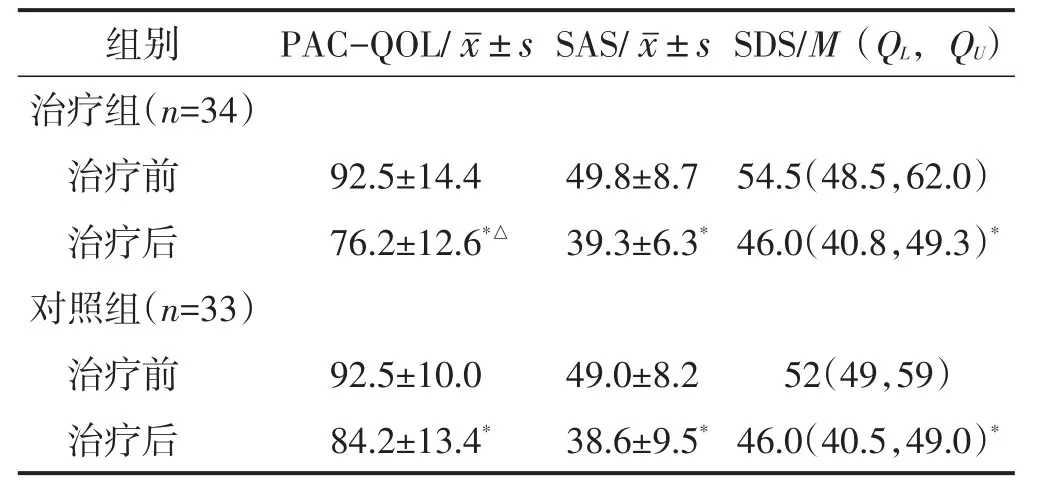
表5 两组生存质量与心理状态评分比较 分
2.5 肛管直肠测压
治疗前,两组肛管直肠测压各检测指标(AM⁃SP、ARP、RSP、FSV、CRS、MTV)比较,差异均无统计学意义(均P>0.05)。治疗后,治疗组ARP、FSV、CRS及MTV较前下降,对照组FSV、CRS及MTV较前下降,治疗组FSV、CRS低于对照组,差异均有统计学意义(均P<0.05)。见表6。
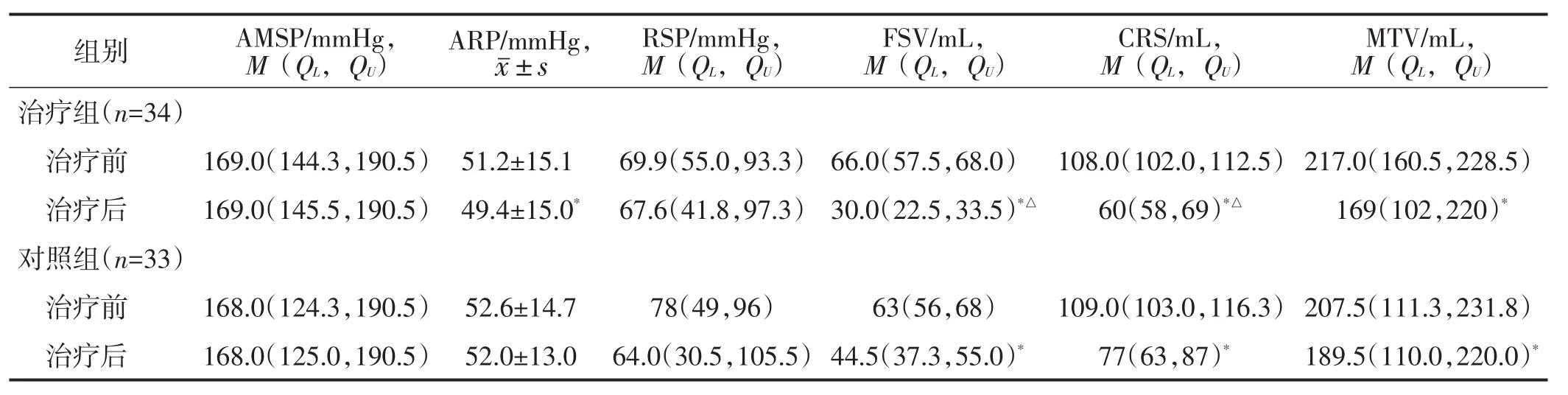
表6 两组肛管直肠测压指标比较
3 讨论
FDD会给患者生活质量带来不利影响,且患者多处于焦虑、抑郁的心理状态[8]。大部分患者在相当长的时间内,选择进行饮食调整和(或)口服泻药自我治疗,然而有时使用泻药并不能有效解决问题[9]。其中还需要关注的是,FDD患者通常由于排粪困难而并发肛门直肠疾病,对于老年患者而言则容易引发心肌梗死、脑卒中等循环系统疾病。
现阶段研究认为,FDD与直肠推进力降低和(或)直肠感觉功能异常有关[10]。在本研究中,发现两组治疗前直肠排粪压力平均水平较高,这类患者会出现直肠推进力降低,滞留的粪便会阻碍肠道内容物的通过或引起直肠肛门抑制反射[11];而初始感觉阈值、排粪感觉阈值平均水平高于正常值参考范围,提示FDD患者的直肠排粪反射有受损,直肠感觉功能减退,对容量刺激反应异常。因此,针对FDD的可能病因,目前主要治疗策略之一是生物反馈治疗[12],通过视觉或听觉反馈肛门直肠和盆底肌肉活动,基于表面肌电图传感器或测压记录,让患者学会在排粪时增加腹内压和放松盆底肌肉。在成人和青少年中,BF对FDD患者疗效较为明显[13]。在FDD成年患者中,生物反馈治疗效果优于安慰剂或标准治疗方法(包括饮食、教育和泻药)[14-15]。但在临床应用中发现,生物反馈治疗对部分FDD患者效果有限,同时也有部分患者在临床症状缓解并停止治疗后出现了治疗耐受,因此可能需要结合新的有效治疗方案。
骶神经在维持盆底肌的正常生理功能中发挥重要作用[16],而在粪便推入直肠时,直肠有其自身的顺应性,粪便会刺激直肠壁内的感受器,通过神经反射弧可引起便意和排粪动作。由此认为,针对部分患者在治疗过程中出现BF治疗耐受现象,可以考虑刺激骶神经治疗,增强神经反射,刺激排粪,应可提升FDD治疗效果。传统的骶神经刺激(sacral nerve stimulation,SNS)是将带导线的刺激器装置放入骶孔后刺激S3和S4,对慢传输型便秘和排粪障碍型便秘均有较好的治疗作用。2012年Knowles等[17]通过研究认为SNS治疗可以提高直肠敏感性,从而增加便意。张波等[18]通过临床研究认为SNS可能具有通过影响自主神经功能而改善慢性便秘的作用。Ratto等[19]认为SNS对出口梗阻型便秘效果较好。已有研究表明SNS临床疗效较好,但技术操作较困难,而且属于有创操作,且有一定的并发症[20]。因此,寻求一种与骶神经刺激疗效相当且无创的治疗方式,可为FDD患者提供新的治疗选择。
本课题组使用骶神经磁刺激代替有创的骶神经刺激,配合生物反馈治疗FDD,取得了较好的效果。骶神经磁刺激是一种新型非创伤性的方法,主要是利用时变的电流流过线圈产生时变的磁场,磁场穿透性较强,可在体内产生感应电流,而此类电流并不兴奋神经组织和疼痛感受器,所以磁刺激具有无痛、无创、非侵入性等特点,越来越受到人们的关注。近年来已有学者开展将骶神经磁刺激治疗用于便秘患者的研究,但针对FDD的临床研究仍偏少[21-24]。为探讨BF联合骶神经磁刺激对FDD的治疗效果,开展了本次临床研究。
本研究结果显示,BF治疗可有效降低6项便秘症状评分,联合骶神经磁刺激可刺激盆底肌肉,更有效改善排粪费力程度,缩短排粪时间,同时缓解下坠、不尽、胀感不适,减轻腹胀,且治疗组治疗总有效率高于对照组。两组患者治疗前AMSP和ARP平均水平处于正常值参考范围,但FSV、CRS高于正常值参考范围,提示患者直肠感觉功能减退,而直肠肠壁的感觉减退与直肠壁的张力、顺应性及骶神经作用等均有关,FDD患者经常伴有肛门坠胀、不尽感以及排粪时间延长,也可能与直肠感觉功能异常有关。本研究发现,两组治疗方法均可降低FSV、CRS,可增加直肠排空能力,促进排粪,联合治疗组疗效更为明显,考虑原因是骶神经磁刺激穿透范围较深且广,对骶神经根部也可能予以有效刺激。
在生活质量评价中,两组患者治疗后生活质量较前有改善,治疗组效果更优。负性的情绪可能会导致胃肠功能的紊乱,而FDD的发生也会加重患者焦虑及抑郁情绪,本研究中两组患者入组时SAS、SDS评分平均水平较低,尚未明确提示患者总体上合并焦虑、抑郁情绪,而治疗后评分降低,一定程度上反映FDD患者临床症状的缓解、生活质量的改善可能对情绪的调节有积极作用。本研究为单中心研究,最终纳入分析的病例数相对较少,而且BF治疗效果与治疗过程中医师的言语沟通、指导方式以及患者的依从性有关,而患者的依从性、自我训练效果也与患者的自身认知水平密切相关,后期可结合相关要素展开进一步研究。
综上所述,骶神经磁刺激联合BF治疗FDD效果确切,较单用BF能提升治疗效果,更好地提高直肠敏感性,有助于促进直肠排空,同时可有效改善患者生活质量。
