循环肿瘤细胞检测对宫颈癌患者预后的判断价值
2021-04-21冯凯勋
李 虎,杨 翔,冯凯勋,陈 烨
(广州市番禺中心医院妇科,广东 广州 511400)
宫颈癌患者接受根治术后,术中观察到的肿瘤被全部切除,手术标本切缘后也未见肿瘤,但手术后仍可能出现肿瘤复发,导致不良预后[1-2]。宫颈癌是临床常见的恶性肿瘤,会严重危害女性的健康甚至威胁到患者生命,其病死率在众多妇科癌症中位居前列[3]。虽然医疗技术在不断进步发展,但宫颈癌患者接受治疗后仍有宫颈癌复发的可能,研究显示[4-5],未经控制的宫颈癌病死率较高,患者五年内生存率最高仅有13%,目前宫颈癌的治疗较为困难,并且预后较差,因此宫颈癌患者的治疗和预后预测尤为重要。目前,国内治疗方法以手术和放、化疗的综合治疗方案为主,而对宫颈癌患者预后预测的相关研究还较少,因此本研究将对47例宫颈癌患者进行观察,研究宫颈癌预后的影响因素和循环肿瘤细胞(Circulating tumor cell,CTC)对其预后的预测价值。
1 资料与方法
1.1 一般资料 选择本院2018年1月至2020年1月本院收治的47例宫颈癌患者作为研究对象。患者年龄28~69岁,平均(53.28±12.62)岁;体重指数(BMI)18~28 kg/m2,平均(22.36±3.49)kg/m2;其中腺癌19例,鳞癌17例,腺鳞癌11例;根据FIGO分期,Ⅰ期10例,Ⅱ期28例,Ⅲ期6例,Ⅳ期3例。治疗后6个月对患者进行随访,根据患者预后将其分为预后良好组和预后不良组,其中预后良好组33例,预后不良组14例。研究已获得本院伦理委员会批准。病例纳入标准:①年龄≥18岁;②经病理学诊断、影像学检查等诊断为宫颈癌;③患者及其家属对本研究知情,均已签署知情同意书。排除标准:①凝血功能障碍者;②合并有其他恶性肿瘤;③患有严重精神或心理疾病,难以配合研究。
1.2 研究方法 收集所有患者临床资料,包括患者年龄、BMI、组织学类型、FIGO分期、原发肿瘤大小、分化程度、产次、宫颈浸润深度、盆腔淋巴结是否转移、有无高血压等,并检测外周血CTC数,计算CTC阳性率。
2 结 果
2.1 宫颈癌患者预后单因素分析 经单因素分析,与预后良好组相比,预后不良组年龄≥60岁、腺鳞癌、FIGOⅢ-Ⅳ期、原发肿瘤≥4 cm、盆腔淋巴结转移的患者比例较高,同时预后不良组CTC阳性率较高,差异均有统计学意义(P<0.05);两组BMI、分化程度、产次、宫颈浸润深度、高血压均无统计学差异(P>0.05),见表1。

表1 宫颈癌患者预后单因素分析
2.2 CTC预测宫颈癌患者预后不良ROC曲线分析 经ROC分析,CTC预测宫颈癌患者预后不良的曲线下面积为0.774,标准误为0.047,P<0.05,95%CI为0.681~0.867,最佳截断值为34.785%,敏感度为0.964,特异度为0.615。CTC预测宫颈癌患者预后不良的ROC曲线见图1。

图1 CTC预测宫颈癌患者预后不良ROC曲线
2.3 宫颈癌患者预后不良多因素Logistic回归分析 将有差异变量纳入Logistic回归分析模型,并进行量化赋值,经Logistic回归性分析证实年龄≥60岁、腺鳞癌、FIGOⅢ-Ⅳ期、原发肿瘤≥4 cm、盆腔淋巴结转移、CTC阳性率≥34.785%是宫颈癌患者预后不良的危险因素,差异均有统计学意义(P<0.05)。见表2。
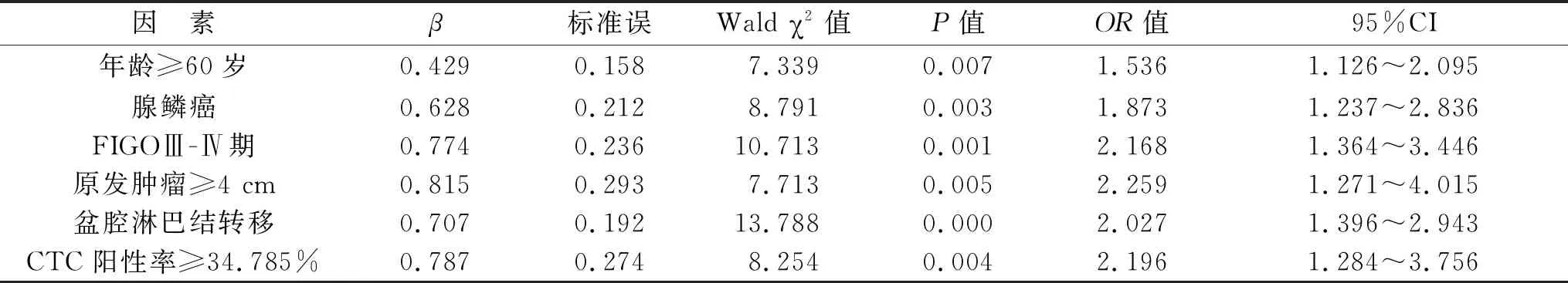
表2 宫颈癌患者预后不良多因素Logistic回归分析
3 讨 论
目前决定宫颈癌患者治疗方案和预测其预后的因素主要是组织学类型、癌症临床分期、分化程度、瘤体大小、淋巴结是否转移等[6-7],但有时会出现这些临床特征与实际结果不一致的情况,如部分FIGO早期患者在治疗后早期即有可能出现淋巴结转移,而FIGO晚期患者也可能有较长的存活时间[8-9]。目前已有研究证明CTC与宫颈癌的预后可能有一定关系,本研究将观察CTC能否作为宫颈癌预后的辅助预测指标。本次研究显示,与预后良好组相比,预后不良组年龄≥60岁、腺鳞癌、FIGOⅢ-Ⅳ期、原发肿瘤≥4 cm、盆腔淋巴结转移的患者比例较高,同时预后不良组CTC阳性率较高,提示这些因素可能是宫颈癌患者预后不良的危险因素。
分析宫颈癌患者预后不良危险因素的原因:①宫颈癌老年患者预后较差可能是其身体机能衰退、其免疫功能较差有关,老年患者通常是各种疾病的多发人群,其恢复能力通常也不及年轻患者,因此预后较差。目前相关研究对年龄与宫颈癌预后的相关性尚无定论,因此本研究中预后不良组老年患者较多也可能是纳入的样本较少导致。②腺癌、鳞癌和腺鳞癌是宫颈癌常见的病理类型,在宫颈癌患者中占比较高,多项研究显示[10-11],鳞癌在多种病理类型中预后较好,并且复发率最低、生存率最高,而腺鳞癌生存率较低,与鳞癌、腺癌相比,腺鳞癌的预后较差。③FIGO分期是影响宫颈癌预后的重要因素,FIGO分期越晚,显示患者病情越严重,肿瘤恶性程度越高,治疗难度越大,其预后也越差。宫颈癌的复发与宫颈癌的分期有直接关系,临床分期越晚,宫颈癌的复发率越高,但无论采用何种治疗方式,临床分期越早,治疗效果和预后更好[12]。④许多研究都认为肿瘤大小是影响宫颈癌预后的重要因素,但其原因尚不明确,肿瘤过大显示患者癌症分期可能较晚,同时,瘤体较大可能导致肿瘤转移的概率更高,因此对预后造成影响[13-14]。⑤临床手术治疗宫颈癌尽可能完全、彻底地切除掉肿瘤,盆腔淋巴结清扫对发生转移的淋巴结有较强的针对性,同时能够减轻肿瘤负荷,抑制淋巴结转移,降低远端复发的风险[15]。与盆腔淋巴结阴性患者相比,淋巴结阳性患者复发的时间间隔较短,并且淋巴结阳性远处复发的概率也较高[16]。⑥影响宫颈癌患者预后最常见的因素是综合治疗方式。虽然医疗设备在不断更新进步、术中的手术技巧在不断提升,但宫颈癌患者的生存率提升仍不明显。研究显示[17],对宫颈癌患者行综合治疗,尤其是术后进行同步放化疗或新辅助化疗能够缩小肿瘤,有利于完整、彻底地切除瘤体,并且对癌细胞活力有抑制作用,能够消除发生转移的病灶,有利于降低癌细胞扩散和术后发生癌细胞转移的风险,有助于改善预后。⑦研究[18-20]表明,CTC与宫颈癌的预后有密切关系,尤其在宫颈癌肿瘤的诊断和监测等方面有广阔的应用前景,除鳞状上皮细胞癌抗原之外,也可以将CTC作为宫颈癌诊断中的检测指标,在局部晚期宫颈癌患者预后的预测中,CTC也可作为其中的独立预测指标之一。本次研究通过使用Logistic回归分析模型进行分析,证实年龄≥60岁、腺鳞癌、FIGOⅢ-Ⅳ期、原发肿瘤≥4 cm、盆腔淋巴结转移、CTC阳性率≥34.785%是宫颈癌患者预后不良的危险因素。
综上所述,年老、腺鳞癌、临床分期为中晚期、原发肿瘤瘤体较大、发生盆腔淋巴结转移是宫颈癌患者预后不良的危险因素,CTC阳性率≥34.785%宫颈癌患者预后不良的最佳截断值。
