比较动力髋螺钉与防旋股骨近端髓内钉治疗外侧壁危险型股骨粗隆间骨折的临床效果
2021-04-21陈金晶
陈金晶
盐城市大丰中医院,江苏盐城 224100
外侧壁在医学术语中又称为股骨外侧皮质、 股骨外侧壁、大粗隆外侧壁,即位于小粗隆平面以上的股骨外侧皮质[1]。 临床对外侧壁危险型股骨粗隆间骨折患者实施内固定手术治疗的过程中, 通常情况下会选择动力髋螺钉与防旋股骨近端髓内钉两种, 其均能够对病情产生一定的控制效果。 但近年来相关领域有部分研究结果显示,使用动力髋螺钉技术实施手术治疗的效果往往不够稳定,特别是对于反粗隆骨折进行治疗的效果会大打折扣[2]。 该文对比研究外侧壁危险型股骨粗隆间骨折患者采用防旋股骨近端髓内钉与动力髋螺钉两种技术实施手术治疗的临床效果。 对2017 年8 月—2019 年8 月在该院接受手术治疗的60 例外侧壁危险型股骨粗隆间骨折患者的相关指标进行对比性分析。 现报道如下。
1 资料与方法
1.1 一般资料
研究对象为该院接受手术治疗的60 例外侧壁危险型股骨粗隆间骨折患者,将其分成对照组与治疗组,每组30 例。 对照组左侧骨折13 例, 右侧骨折17 例; 男性19例,女性11 例;骨折发生时间1~16 h,平均(5.7±0.5)h;年龄19~63 岁,平均(39.8±4.6)岁;交通事故伤患者18 例,跌倒伤患者12 例。 治疗组左侧骨折11 例,右侧骨折19 例;男性20 例,女性10 例;骨折发生时间1~18 h,平均(5.5±0.6)h;年龄19~65 岁,平均(39.6±4.7)岁;交通事故伤患者18 例,跌倒伤患者12 例。 治疗组与对照组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。该研究已获得患者知情同意,并通过伦理委员会批准。
1.2 方法
对照组:患者接受动力髋螺钉技术治疗,术前实施全麻或硬膜外麻醉, 在患侧的臀部下面垫一个高度适当的软枕,充分暴露骨折部位,在实施牵引复位处理后,采用撬拔、手联合方式进行操作,在髋部做手术操作切口,使股骨能够充分暴露,将导针沿股骨头端插入,直至确定达到软骨位置, 期间需要在C 型臂机的辅助调节下对导针的角度进行适当调整,以此对复位的效果进行判断,在平行方向上打入髋螺钉,通过钢板实施固定,放置相应的引流管,术后积极进行抗感染治疗。 治疗组采用防旋股骨近端髓内钉技术实施手术治疗, 麻醉与复位方式均与对照组完全相同,在大转子的顶端位置做一手术操作切口,对皮下组织进行逐层分离处理,选择中前方1/3 的位置插入导针,防旋股骨近端髓内钉沿着导针插入,直至达到股骨的髓内腔,同时退针。 在向股骨颈的内部插入导针的时候需要使用导向器, 使导针的尖端位置能够触及到股骨头的下方, 同样在C 型臂机的辅助调节下对导针的位置进行确定和调整,使用螺旋刀片进行固定。 锁定螺钉和防旋螺钉分别从近端和远端拧入,放置相应的引流管,术后积极进行抗感染治疗。
1.3 观察指标
①手术治疗总有效率;②手术操作时间、术后住院时间、术后髋关节功能恢复时间;③操作期间出血量、术后引流量、切口长度;④术后并发症情况;⑤手术治疗前后髋关节功能Harris 评分、 疼痛程度VAS 评分、 生活质量SF-36 量表评分;⑥对治疗方案及效果的满意度。
1.4 评价标准
髋关节功能: 利用Harris 标准展开髋关节功能评价,满分为100 分,分数越高,则证明髋关节功能越理想[3]。
生活质量:采用SF-36 量表进行评价,量表共设问题36 个,满分100 分,分数高说明生活质量高[4]。
疼痛程度:以VAS 评分法进行评价,最高10 分,分数低疼痛程度轻[5]。
治疗效果:通过Harris 评分进行评价,分数在90 分及以上为优, 分数>80 分但<90 分为良; 分数>70 分但≤80分为可;分数≤70 分为差[6]。
满意度:在患者出院当天,通过不记名打分问卷形式对患者满意度展开调查,满分为100 分。得分≥80 分者为满意;80 分>得分≥60 分者为基本满意; 得分<60 分者为不满意[7]。
1.5 统计方法
采用SPSS 18.0 统计学软件处理数据, 计量资料以(±s)表示,组间比较采用t检验;计数资料以频数和百分率(%)表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 手术治疗总有效率
治疗组患者治疗总有效率高于对照组, 差异有统计学意义(P<0.05)。 见表1。

表1 两组患者总有效率比较[n(%)]Table 1 Comparison of the total effective rate of patients between the two groups[n(%)]
2.2 手术操作时间、术后住院时间、术后髋关节功能恢复时间
治疗组手术操作时间、术后住院时间、术后髋关节功能恢复时间均适于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者手术操作时间、术后住院时间、术后髋关节功能恢复时间比较(±s)Table 2 Comparison of operation time, postoperative hospital stay, and postoperative hip function recovery time of patients between the two groups(±s)

表2 两组患者手术操作时间、术后住院时间、术后髋关节功能恢复时间比较(±s)Table 2 Comparison of operation time, postoperative hospital stay, and postoperative hip function recovery time of patients between the two groups(±s)
组别 操作时间(min) 住院时间(d) 髋关节功能恢复正常(d)对照组(n=30)治疗组(n=30)t 值P 值78.59±7.45 42.68±6.73 19.590<0.05 10.26±2.40 6.17±1.05 8.552<0.05 116.82±13.94 88.27±10.16 9.065<0.05
2.3 操作期间出血量、术后引流量、切口长度
治疗组操作期间出血量、 术后引流量及切口长度均低于对照组,差异有统计学意义(P<0.05)。 见表3。
表3 两组患者操作期间出血量、术后引流量、切口长度比较(±s)Table 3 Comparison of blood loss, postoperative drainage, and incision length of patients between the two groups during operation(±s)

表3 两组患者操作期间出血量、术后引流量、切口长度比较(±s)Table 3 Comparison of blood loss, postoperative drainage, and incision length of patients between the two groups during operation(±s)
组别 出血量(mL) 引流量(mL) 切口长度(cm)对照组(n=30)治疗组(n=30)t 值P 值178.25±7.39 81.63±10.75 40.570<0.05 70.29±5.40 39.42±3.15 27.050<0.05 14.63±2.47 7.18±0.74 15.830<0.05
2.4 手术前后髋关节功能Harris 评分、 疼痛程度VAS评分、生活质量SF-36 量表评分
两组手术后Harris 评分和SF-36 量表评分均高于手术前,VAS 评分低于手术前,组内差异有统计学意义(P<0.05)。 手术后组间对比,差异有统计学意义(P<0.05),手术前组间对比,差异无统计学意义(P>0.05)。 见表4。
表4 两组患者手术前后Harris 评分、VAS 评分、SF-36 量表评分水平比较[(±s),分]Table 4 Comparison of Harris score, VAS score, and SF-36 scale score of patients before and after surgery[(±s),points]
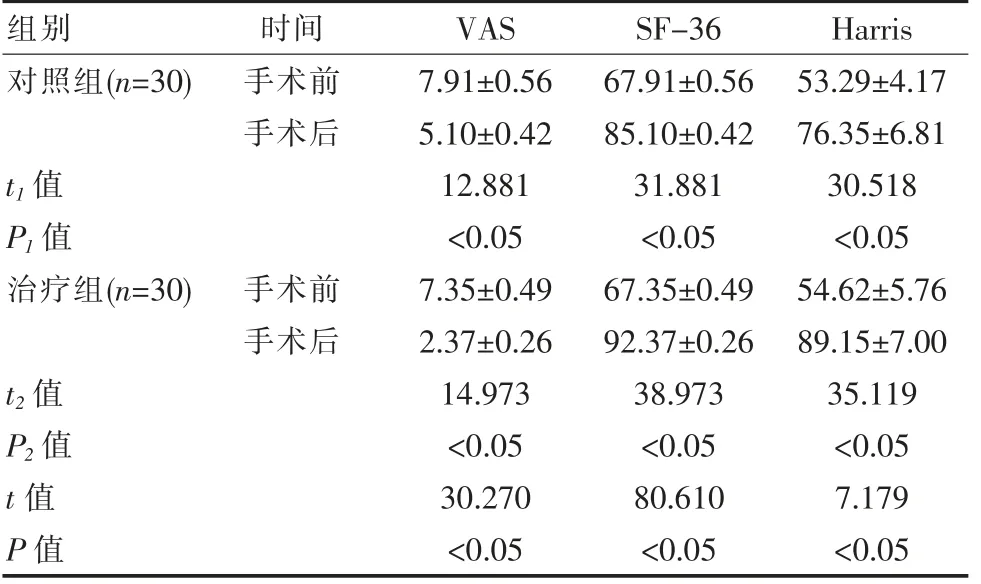
表4 两组患者手术前后Harris 评分、VAS 评分、SF-36 量表评分水平比较[(±s),分]Table 4 Comparison of Harris score, VAS score, and SF-36 scale score of patients before and after surgery[(±s),points]
注:t、P 为两组手术后组间比较,t2、P2 治疗组手术前后组内比较,t1、P1 对照组手术前后组内比较
组别 时间 VAS SF-36 Harris对照组(n=30)手术前手术后t1 值P1 值治疗组(n=30)手术前手术后t2 值P2 值t 值P 值7.91±0.56 5.10±0.42 12.881<0.05 7.35±0.49 2.37±0.26 14.973<0.05 30.270<0.05 67.91±0.56 85.10±0.42 31.881<0.05 67.35±0.49 92.37±0.26 38.973<0.05 80.610<0.05 53.29±4.17 76.35±6.81 30.518<0.05 54.62±5.76 89.15±7.00 35.119<0.05 7.179<0.05
2.5 术后并发症
治疗组患者中仅有1 例(3.3%)发生术后并发症,对照组患者中有9 例(30.0%)发生术后并发症,两组比较差异有统计学意义(χ2=7.680,P<0.05)。
2.6 对骨折治疗方案及效果的满意度
治疗组患者对骨折治疗方案及效果的满意度相对较高,差异有统计学意义(P<0.05)。 见表5。
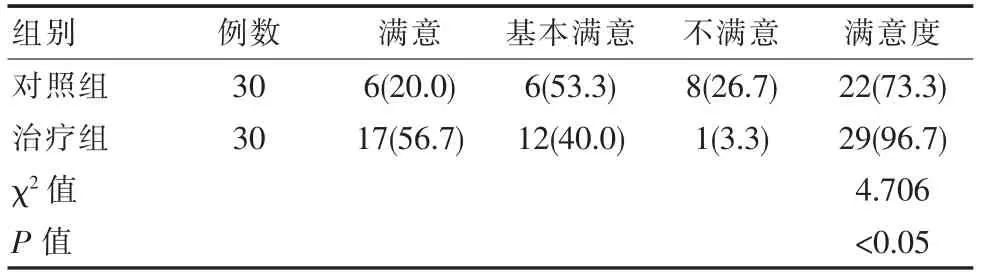
表5 两组患者满意度比较[n(%)]Table 5 Comparison of satisfaction of patients between the two groups[n(%)]
3 讨论
目前临床对外侧壁危险型股骨粗隆间骨折患者实施内固定手术治疗的过程中, 通常情况下会选择动力髋螺钉与防旋股骨近端髓内钉两种, 其均能够对病情产生一定的控制效果[8]。 动力髋螺钉内固定手术是以往临床对股骨粗隆间骨折进行治疗的一种具有代表性的术式[9]。 但近年来的研究发现, 该术式导致头钉切割和髋外翻畸形等不良事件发生的可能性较高[10]。而防旋股骨近端髓内钉内固定手术在对股骨粗隆间骨折进行治疗时, 不需要对骨膜实施剥离处理,可以明显缩短治疗时间,患者在手术后的短时间内就可以接受系统的功能康复锻炼, 使术后的康复速度进一步加快[11]。防旋股骨近端髓内钉还具有较强的抗折弯能力,通过对周围的骨质进行挤压,可以增加把持力和抗剪切力水平,使负重轴的力臂明显缩短,进而大幅度提升固定强度和稳定性。 此外手术操作不会对局部血供状态造成大面积的破坏, 术后只需要短时间卧床休息[12]。 该次研究中,采用防旋股骨近端髓内钉技术实施手术治疗的治疗组患者的外侧壁危险型股骨粗隆间骨折病情控制总有效率水平达到93.3%,高于采用动力髋螺钉技术实施手术治疗的对照组患者的70.0%,且治疗组在术后仅有1 例并发症出现,少于对照组的6 例(P<0.05)。此外,治疗组的手术操作时间、术后住院时间、术后髋关节功能恢复时间、操作期间出血量、术后引流量、切口长度、手术治疗前后髋关节功能Harris 评分、疼痛程度VAS 评分、生活质量SF-36 量表评分、 对治疗方案及效果的满意度等均较对照组更为理想,与相关文献报道结果相似(采用防旋股骨近端髓内钉技术治疗的治疗组有效率高达90%以上)[13]。 充分说明外侧壁危险型股骨粗隆间骨折患者采用防旋股骨近端髓内钉技术实施手术治疗的有效性、 优势性、安全性,今后可以将其作为该类患者的常规术式在临床广泛推广应用,使更多患者的病情能够得到有效的控制。
综上所述, 外侧壁危险型股骨粗隆间骨折患者采用防旋股骨近端髓内钉技术实施手术治疗, 能够减小手术操作切口长度,控制出血量和术后引流量,减少术后并发症,缩短手术操作时间和术后恢复时间,在短时间内减轻疼痛,大幅度改善髋关节功能和生活质量,使治疗总有效和患者满意度显著提高。
