血清β-HCG、MMP-9、GBS联合检测对胎膜早破产妇宫内感染的预测价值
2021-04-21裴文娟许昌市妇幼保健院检验科河南许昌461000
裴文娟(许昌市妇幼保健院检验科,河南 许昌461000)
研究表示,胎膜早破与产妇宫内感染具有密切联系,故采取科学有效方式对产妇宫内感染进行预测十分必要[1]。β-人绒毛膜促性腺激素(β-HCG)是一种糖蛋白激素,产妇一旦出现感染会导致胎膜受损,导致其宫内缺氧致滋养细胞异常增生,合成大量β-HCG,研究显示,其对宫内感染具有一定预测价值[2]。基质金属蛋白酶-9(MMP-9)是常见炎症指标之一,可调节胎膜结构,引起胎膜结构弱化,导致胎膜早破,且与机体炎症反应密切相关[3]。B族链球菌(GBS)是人体常见一种细菌,目前被作为围生期产妇感染主要病原菌之一[4]。目前临床对上述几项指标联合检测的研究并不多见,基于此,本研究旨在探讨β-HCG、MMP-9、GBS联合检测对预测胎膜早破宫内感染的预测价值。报道如下。
1 资料与方法
1.1 一般资料回顾分析2018年1月~2019年10月本院接收的87例胎膜早破产妇临床资料,根据产后病理切片结果,按照是否发生宫内感染将其分为感染组(并发宫内感染16例)及未感染组(未并发宫内感染71例)。其中感染组年龄22~38(28.12±2.03)岁;孕周36~42(38.59±1.87)周。未感染组年龄21~38(28.25±2.10)岁;孕周35~42(38.48±1.79)周。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准(1)纳入标准:①均符合《妇产科学》[5]中胎膜早破诊断标准;②临床资料均完整;③产妇及家属对本次研究资料的采集及阅览知情且同意;④均为单胎头位妊娠。(2)排除标准:①合并重要脏器病变者;②凝血功能障碍;③合并妊娠合并症或并发症者;④临床细菌感染的患者。
1.3 方法采集所有产妇清晨空腹外周肘静脉血3~4ml,于室温下放置30~60min左右,后以3 000r/min转速进行离心10min,分离血清,将其置于-20℃环境中冷冻备用;采用放射免疫法检测血清β-HCG水平;采用酶联免疫吸附法检测血清MMP-9水平;试剂盒均由深圳晶美生物工程有限公司提供;指标检测操作均严格按照试剂盒说明书进行。GBS检测:取产妇膀胱截石位,对其外阴进行消毒,将窥阴器放入,并充分暴露宫颈,采集阴道后穹隆处宫颈分泌物,通过无菌拭子进行采集;另将一根无菌拭子插入肛门,采集直肠分泌物,送检。对GBS进行细菌培养,并通过实时荧光定量PCR检测分泌物GBS。直肠及阴道分泌物两种方式任一检出GBS均确定为带菌者;阳性判定标准:细菌培养及实时荧光定量PCR法检测,任一方式检查阳性,则判定为GBS阳性。对比两组血清β-HCG、MMP-9水平,以及GBS阳性率;对比β-HCG、MMP-9、GBS及联合检测宫内感染阳性率情 况。阳 性 参 考 值:β-HCG>3.1ug/L、MMP-9>346.20ng/L。
1.4 统计学处理采用SPSS 20.0统计学软件处理数据。计数资料以例或百分率表示,行χ2检验;经正态分布检验,符合正态分布的计量资料采用x±s表示,2组间比较采用独立样本t检验;一致性采用Kappa检验(Kappa>0.75表明一致性极好,0.4~0.75表明一致性较为理想,<0.4表明一致性差),以P<0.05为差异有统计学意义。
2 结果
2.1 两组GBS阳性率比较宫内感染组检出GBS阳性7例,占43.75%;未感染组检出3例GBS阳性,占4.23%。宫内感染组GBS阳性率高于未感染组,差异有统计学意义(χ2=16.354,P=0.000)。
2.2 两组血清β-HCG、MMP-9水平比较感染组血清β-HCG、MMP-9水平均高于未感染组,差异有统计学意义(P<0.05)。见表1。
2.3 β-HCG、MMP-9、GBS及联合检测宫内感染结果分析β-HCG、MMP-9、GBS及联合检查感染、未感染总符合率分别为82.76%、83.91%、80.46%、97.70%;三项联合检查感染总符合率高于单独检查,差异有统计学意义(χ2=13.340,P=0.004)。β-HCG、MMP-9、GBS单独检查胎膜早破产妇宫内感染与病理切片检查一致性理想(Kappa=0.412,0.423,0.458);β-HCG、MMP-9、GBS联合检查胎膜早破产妇宫内感染与病理切片检查一致性极好(Kappa=0.923)。见表2。
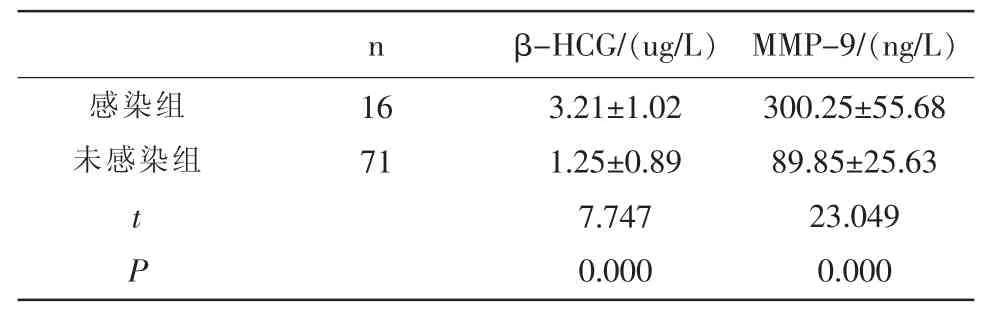
表1 血清β-HCG、MMP-9水平比较(x±s)

表2 β-HCG、MMP-9、GBS及联合检测宫内感染结果分析(n)
3 讨论
胎膜早破由各种原因导致胎膜自然破裂,容易导致早产、宫内感染等严重并发症,对新生儿及产妇生命安全造成一定威胁。胎膜早破的发生受到多种因素影响,其中宫内感染是主要因素之一,早期宫内感染无明显症状,临床阳性检出率较低,延误最佳治疗时机,因此寻求有效方式诊断宫内感染十分必要,对改善母婴结局具有重要作用。
目前关于血液检测相关指标较多,研究学者表示,机体炎症反应、免疫调节等相关指标均参与宫内感染的发展。血清β-HCG是一种糖蛋白激素,主要存在于血液、尿液及羊水中,当产妇发生感染时导致胎膜受损,进而造成产妇宫内发生缺氧[6]。当产妇宫内发生缺氧时,导致滋养细胞异常增生,最终分泌成β-HCG,导致产妇血清β-HCG水平升高,对预测胎膜早破产妇宫内感染具有一定价值[7]。但有研究显示,检测结果容易受到产妇自身健康情况及炎症反应等影响,故单一利用该指标预测宫内感染价值不高,因此临床需联合其他检测指标以提高预测准确性[8]。MMP-9是一种锌依赖的蛋白水解酶,其对细胞外基质含量具有一定调控作用,可能会导致胎膜结构弱化,进而导致胎膜早破,研究表明,该指标在孕中期含量低,但是当产妇发生宫内感染时,含量会有明显升高[9]。GBS是围生期常见致病菌,其可通过感染宫颈、消化道等,进而感染胎膜,可利用炎症细胞吞噬作用等降低胎膜张力,进而促使胎膜早破,胎膜早破后,病原菌微生物入侵到子宫,进而对胎盘及羊水造成感染[10]。本研究结果显示,感染组血清β-HCG、MMP-9水平以及GBS阳性率均高于未感染组,β-HCG、MMP-9、GBS联合检测阳性检出率高于几项单独检测,提示三项指标联合检测,可提高胎膜早破产妇宫内感染的检出率。
综上所述,血清β-HCG、MMP-9、GBS联合检测对预测胎膜早破产妇宫内感染具有一定指导价值,可为临床早期诊治提供依据。
