ω-3多不饱和脂肪酸对腹部创伤术后应激和肠道功能恢复的影响
2021-04-20张怀蓉李雪莲郑小玲李国玖
樊 娟,张怀蓉,李雪莲,郑小玲,邹 龑,李国玖
(1.陆军军医大学第一附属医院消化内科,重庆 400038; 2.陆军军医大学第一附属医院急诊医学科,重庆 400038; 3.陆军军医大学第一附属医院肝胆外科,重庆 400038; 4.陆军军医大学第一附属医院肾科,重庆 400038; 5.解放军31672部队卫生科,重庆 400038)
急性腹部创伤是临床急诊工作中的常见急危重症[1],由于创伤后严重的应激状态、腹腔脏器损伤,患者易发生营养代谢紊乱,加上手术重建或者脏器切除,最终会导致患者消化系统营养吸收功能障碍和机体免疫功能、胃肠功能紊乱[2],甚至诱发全身炎性反应综合征(systemic inflammatory response syndrome,SIRS)或多器官功能障碍,故除需要及时的外科手术急救外,合理、有效的营养支持也成为影响患者预后的关键环节之一。目前各种指南对于创伤后患者的营养治疗建议,特别是ω-3多不饱和脂肪酸(polyunsaturated fatty acid,PUFAs)的使用已有一定的介绍和研究[3],但对于添加ω-3PUFA对腹部创伤患者急救手术后应激的影响及胃肠道的保护作用则鲜有报道。本组前瞻性分析2017年1月-2019年6月陆军军医大学第一附属医院急诊医学科收治并请消化内科联合会诊治疗的急性腹部创伤84例患者资料,拟从调节炎性因子和免疫功能表达水平、应激反应及肠黏膜功能恢复等方面观察ω-3PUFA对腹部创伤患者的影响。
资料与方法
1 一般资料
纳入标准:(1)患者均符合《黄家驷外科学(第7版)》[4]相关诊断,且经过影像学检查有明确腹部脏器受创,伤后伴腹膜刺激征、持续性腹痛、移动性浊音,肠鸣音消失或减弱; (2)患者急诊手术均有效,有失血性休克的患者术后休克症状能明显缓解,但胃肠道功能仍紊乱,无法进行肠内营养; (3)预计住院时间>14d; (4)术前3周内未接受任何营养支持和免疫调节等治疗,且患者均对脂肪酸制品不过敏,未患对脂肪酸制品代谢异常的疾病。
排除标准:(1)年龄<12岁或>70岁,无法正常沟通或理解医务人员询问; (2)合并严重内科疾病如心功能不全(NYHA分级≥II级)、肝肾功能衰竭等或处于急性休克状态; (3)合并严重代谢性疾病可能会影响治疗方案,或有水电酸碱失衡; (4)既往消化道疾病手术史。
84例以双盲、前瞻、随机为研究宗旨,采用随机数字表法分为脂肪酸组42例,常规对照组42例。两组患者性别、年龄、体质量指数(BMI)、院前指数[5]、围手术期抗生素使用情况、输血情况以及损伤部位、急诊手术术式等基线资料差异均无统计学意义(P>0.05),具有可比性,见表1、2。本研究患者均签署知情同意书,获医院医学伦理委员会批准(JN.NO20161230c0501210[237])。
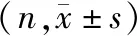
表1 两组一般资料比较
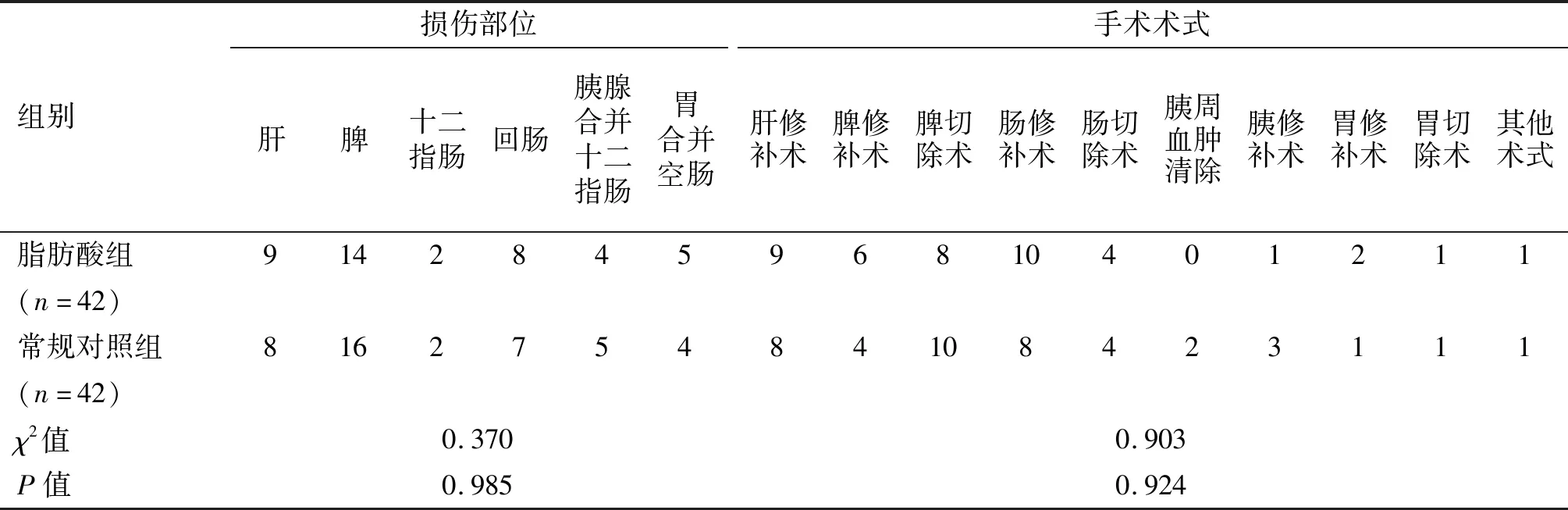
表2 两组损伤部位和手术术式比较(n)
2 研究方法
所有患者入院即刻即接受院前指数评估[5]以判断受创程度及休克情况,之后立即接受脾修补术、全脾切除术、肝修补术、胃修补术、胰修补术及相应肠段修补或切除等手术,在保证血流动力学稳定的前提下,术后第1天开始通过留置中心静脉导管接受等热量的肠外营养支持治疗,其中葡萄糖和脂肪乳(中/长链脂肪乳)提供非蛋白热量25kcal/(kg·d),糖脂比为6∶4,氨基酸按热氮比为120kcal∶1g氮补充,常规加入水溶性以及脂溶性维生素制剂、电解质和微量元素,复方氨基酸选用乐凡命注射液,上述营养制剂均购自华瑞公司,且以“全合一”方式混合于3L袋中,24h匀速输入。脂肪酸组在此基础上加用ω-3PUFA乳剂(华瑞公司)0.2g/(kg·d),连续使用7d。
3 观察指标
炎症及免疫因子:取术前即刻及术后第7天两组患者空腹血清标本,采用双抗夹心酶联免疫吸附试验(ELISA)法(试剂盒购自加拿大Stressgen公司)测定血清白细胞介素(IL-1、IL-6)、转化生长因子β(TGF-β)和肿瘤坏死因子α(TNF-α)水平; 应用双平台法测定辅助淋巴细胞计数(CD4+)、T杀伤淋巴细胞计数(CD8+)及CD4+/CD8+值,先用血细胞计数仪测定外周血CD4+、CD8+淋巴细胞计数,再用流式细胞仪测相对计数从而算出绝对计数。
肠黏膜相关蛋白及创伤应激指标:于术前即刻及术后第7天取两组患者空腹血清标本,利用酶学分光光度计法测定血浆D-乳酸、血清肠型脂肪酸结合蛋白(I-FABP)浓度,同时采用ELISA法测定热休克蛋白(HSP70)含量。
术后恢复情况及并发症比较:比较患者术后住院天数、肠鸣音恢复及肛门排气时间,同时观察两组患者术后2个月内手术并发症(谵妄、SIRS、吻合口或残端瘘、手术切口感染、肺炎等)的发生情况。
4 统计学分析
结 果
1 两组手术前后各项炎性因子比较
组内比较显示,两组术后7d IL-1、IL-6、TNF-α、TGF-β等指标较术前均有上升,差异有统计学意义(P<0.05); 组间比较显示,两组术前上述指标水平未见显著差异(P>0.05),但手术后7d脂肪酸组TGF-β水平较常规对照组更高,而IL-1、IL-6、TNF-α等指标水平更低,差异均有统计学意义(P<0.05)。见表3。
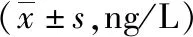
表3 两组手术前后各项炎性因子比较
2 两组手术前后免疫因子水平比较
两组手术后7d CD4+、CD8+、CD4+/CD8+等水平较手术前均有上升,差异有统计学意义(P<0.05); 术前两组CD4+、CD8+、CD4+/CD8+等水平无显著差异,但手术后脂肪酸组CD4+、CD4+/CD8+水平较常规对照组更高,而CD8+水平更低,差异均有统计学意义(P<0.05)。见表4。
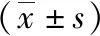
表4 两组手术前后各项免疫因子比较
3 两组手术前后肠黏膜相关蛋白及创伤应激指标比较
两组术后I-FABP、D-乳酸、HSP70水平较术前均有上升,差异有统计学意义(P<0.05); 同时,两组术前上述指标比较未见显著差异(P>0.05),但术后脂肪酸组I-FABP、D-乳酸水平较常规对照组低,而HSP70水平则较高,差异均有统计学意义(P<0.05)。见表5。
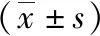
表5 两组手术前后肠黏膜相关蛋白及创伤应激指标比较
4 两组术后恢复情况比较
术后脂肪酸组肠鸣音恢复时间、肛门排气时间及术后住院天数等均明显少于常规对照组,差异均有统计学意义(P<0.05)。见表6。
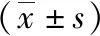
表6 两组手术前后生活质量评分及预后比较
5 两组术后并发症发生率比较
虽然脂肪酸组谵妄、SIRS、吻合口或残端瘘、手术切口感染、肺炎等每一项并发症发生率与常规对照组无显著差异,但其总发生率26.2%,明显低于常规对照组47.6%,差异均有统计学意义(P<0.05)。见表7。
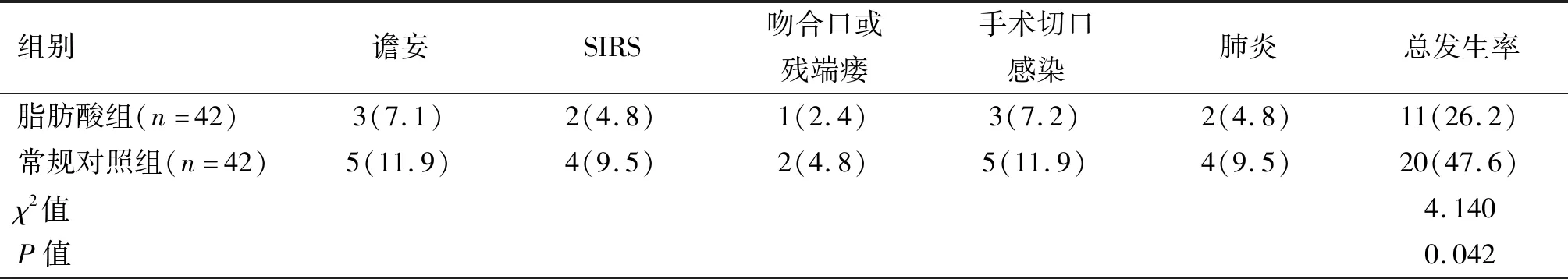
表7 两组术后并发症发生率比较[n(%)]
讨 论
通常人体受到严重的急性创伤后,可以发生创伤应激反应,其机制为当外界刺激对组织、血管进行破坏后,大量炎症细胞会聚集在受创部位,释放炎症因子并诱导形成级联放大效应; 同时炎症因子也可过度激活损伤细胞的内质网应激,诱发细胞凋亡和自噬反应[6]。对于急性腹部创伤患者,其应激反应会导致机体交感肾上腺髓质系统强烈兴奋,全身血流重新分布,胃肠血管收缩血流量减少,胃肠黏膜缺血导致黏膜上皮细胞损伤,加上原有外界刺激引起的腹部脏器损伤和手术带来的二次打击,患者的胃肠黏膜屏障会遭到严重破坏。故临床上急性腹部创伤患者常表现为机体炎症反应、免疫功能紊乱和胃肠道黏膜应激性损伤。故如何有效降低患者受创后及术后的应激和炎性反应水平,保护胃肠黏膜功能成为影响患者预后的关键环节之一。
ω-3PUFAs不但能在创伤的恢复期给分解代谢增强的人体补充优质必需脂肪酸,且还具有一定的抗炎和抗应激功能。最新研究表明[7],在调节炎症水平方面,ω-3PUFAs主要成分二十碳五烯酸和二十二碳六烯酸可以通过调控G蛋白偶联受体介导途径,或调节炎症瀑布效应,来抑制中性粒细胞与内皮细胞的黏附,即ω-3PUFAs能抑制促炎细胞因子IL-1、IL-6和TNF-α的释放,提升抗炎性细胞因子TGF-β的水平,从而预防机体受创后出现SIRS。本组研究结果证实,添加ω-3PUFAs的脂肪酸组,相对比于未添加的常规对照组,其机体IL-1、IL-6、TNF-α、TGF-β等指标均能得到显著改善。同样,在针对创伤后应激方面,ω-3PUFAs也具有一定的调和作用。HSP70是机体较为敏感的抗应激指标[8],与热耐受、毒物耐受及机体免疫功能密切相关,表达越高则对不良刺激的耐受性越强。研究发现[9],ω-3PUFAs在肠上皮细胞中能特异地诱导HSP70表达增加,抑制热休克引导的肠上皮细胞死亡,降低伤后自噬反应的影响及机体炎症反应和应激反应,使细胞对抗高温和氧自由基损伤的能力显著增强。本组研究结果显示术后脂肪酸组HSP70表达水平远高于常规对照组,证明其应激水平远低于常规对照组。
创伤时胃肠黏膜的损伤所致的肠道细菌和内毒素移位是促发MODS的重要因素,特别是应激性溃疡一旦并发大出血或穿孔,会显著增加患者的病死率。已知I-FABP是肠黏膜上具有桥接作用的特异性蛋白,能够维持肠黏膜的连续性,当肠黏膜缺血坏死,I-FABP可释放入血; 而D-乳酸为肠道菌群代谢产物,当肠黏膜屏障功能受损和通透性增加后,其可通过受损的肠黏膜入血。所以检测血清中的I-FABP和D-乳酸水平可间接反映肠黏膜损伤程度[10]。当机体胃肠道脏器受到外界创伤刺激和处于应激状态时,由于血液重新分布、炎症因子毒性作用,肠黏膜上皮细胞会出现低灌注损伤,黏膜屏障功能受损,胃肠道菌群、内毒素和炎性因子移位入血,诱发肠源性感染或激活肝枯否细胞导致SIRS危象[11]。ω-3PUFAs不但能够通过改善机体脂质代谢和应激水平,降低组织血管内皮损伤、局部炎症反应和氧化应激损害,还能够增加肠道血供,降低局部代谢产物水平和改善肠黏膜屏障功能[12]。本组研究结果显示,术后脂肪酸组I-FABP和D-乳酸水平均低于常规对照组,同时其肠鸣音恢复时间、肛门排气时间也短于常规对照组,证明其肠黏膜损害轻于对照组,而肠道功能恢复较不添加ω-3PUFAs的对照组更优。
另外,机体受到创伤刺激后的急性期,应激会促进下丘脑—垂体—肾上腺轴释放皮质醇和儿茶酚胺,激活交感神经系统,驱动Th2细胞因子的产生,进而引起CD4+/CD8+紊乱[13],而ω-3PUFAs可通过促进肝脏中脂肪酸氧化分解,减少体脂沉积,降低脂肪代谢紊乱和其相应的炎症反应来提高受伤者抗原呈递细胞活性进而激活机体的免疫监视机制[14]。本组研究结果表明,术后加用ω-3PUFAs的腹部创伤患者,其CD4+/CD8+比值较未添加的患者有显著提高,免疫功能得到有效提升。而由于ω-3PUFAs能有效调控患者术后的炎症水平,减轻创伤应激,增强免疫功能,故对于创伤后的免疫抑制、手术导致的组织的二次损伤均有明显改善作用,可一定程度上减少术后机体炎症反应、感染、吻合口瘘等并发症的发生诱因; 同时ω-3PUFAs本身还对大脑神经元功能有明显的改善作用,其可有效地保持海马神经元突触间的正常传递从而避免术后谵妄的发生[15]。虽然本研究可能因为样本量较小而导致脂肪酸组在每项并发症发生率上并不明显少于常规对照组,但总并发症发生率上却明显较低。
总之,添加ω-3PUFAs的肠外营养方式对腹部创伤后患者具有调控炎症水平、恢复肠黏膜功能、降低应激反应和并发症发生风险等作用。虽然研究中使用的ω-3PUFAs的剂量、途径、时间能否起到生物学作用,或能够达到最优效果尚缺乏标准和规范进行支持,仅能依托于经验性用药来判断[16],但下一步笔者将系统性研究ω-3PUFAs在腹部创伤患者术后恢复中的意义,特别是营养液中ω-3和ω-6PUFAs的配比,PUFAs的添加时机等内容,并且将研究结论融入到新型临床路径中,使患者能够获得更好的预后。