结肠息肉EMR术后迟发性出血的危险因素研究
2021-04-20金益峰唐骁文
金益峰,唐骁文,崔 荣,宋 辉
(上海市嘉定区中医医院,上海 201899)
随着内镜技术的逐步推广,结肠息肉的诊断及处理逐步成为临床常见诊疗行为。结肠息肉在结肠癌的发生、发展中扮演了重要角色。经结肠镜检查及治疗,能够有效阻止结肠息肉癌变,从而降低结肠癌的发病率[1]。临床内镜下治疗结肠息肉的方式包括:内镜黏膜下切除术(EMR)、内镜下黏膜剥离术(ESD)、高频电凝电切术等,主要的并发症为操作后出血、结肠穿孔及感染等,其中以迟发性创面出血(一般认为24 h至5 d内出现)为主要并发症,这也是内镜治疗技术发展过程中的核心处理要点。因此,如何在操作过程中处理创面,恰当处理术后出血,将术后发生迟发性出血的可能性及危害性降到最低,具有重要的临床意义。本研究选取2017年12月至2020年12月本院就诊行EMR术治疗的结肠息肉患者526例进行整理和总结,现报道如下。
1 资料与方法
1.1一般资料 选取2017年12月至2020年12月上海市嘉定区中医医院行内镜治疗结肠息肉患者526例作为研究对象,其中男255例,女271例;平均年龄(61.18±10.55)岁,<60岁者238例,≥60岁者288例。根据术后是否发生迟发性出血将患者分为出血组29例与未出血组497例。所有患者均签署知情同意书。全部结肠息肉均使用EMR操作,术后病理均证实为腺瘤性息肉。相关因素包括:年龄、性别、高血压史、高脂血症、动脉硬化病史、长期使用抗凝剂、息肉生长位置、息肉单发多发、息肉基底情况(是否大于或等于1.0 cm)及术后如何处理创面(高频电凝止血、止血夹夹闭创面或单纯冷切割后冲洗观察)。
1.2方法
1.2.1仪器与设备 采用Olympus 260电子结肠镜、爱尔博高频电外科系统、Boston止血夹、Alton内镜注射器、Alton圈套器、Alton软性内镜用高频手术器械、甘油果糖溶液行内镜下治疗。
1.2.2内镜治疗方法 本研究中治疗结肠息肉的方式为EMR术。在镜下使用注射针在病灶基底部黏膜下注射甘油果糖溶液,使黏膜抬起,确认病灶与正常组织分离,然后使用圈套器将病灶圈套切除,创面深度达黏膜下层。操作后根据情况观察处置创面,包括高频电凝止血、止血夹夹闭创面,或单纯冷切割后冲洗观察。
1.2.3术后迟发性出血处理 出血组中,7例患者便血量少,予以禁食、补液、止血保守治疗,患者病情缓解,复查粪隐血阴性;其余患者予以内镜下止血处理,创面予以冲洗电凝加止血夹夹闭创面止血,必要时辅以肾上腺素溶液绕出血部位点状注射止血。处理完成后冲洗创面,观察3~5 min,确认无活动性出血后退镜。操作后予禁食、补液、止血保守治疗至少3 d,复查粪隐血3次,均阴性认为出血已控制。
1.2.4单因素分析 比较2组患者的年龄、性别、高血压、高血脂、动脉硬化症、抗凝药服用史、息肉单发多发情况、息肉基底情况、息肉位置及内镜操作中创面处理方法等。
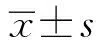
2 结 果
2.1出血组一般情况 出血组29例,占所有受试者的5.51%。其中,男16例,女13例;出血主要发生在术后1~5 d,平均(1.98±2.32)d;48 h内发生迟发性出血18例,3~5 d发生迟发性出血9例,>5 d发生迟发性出血2例。
2.22组患者单因素分析 2组患者息肉数量、息肉基底部宽度、息肉位置及创面处理方式等方面比较,差异均有统计学意义(P<0.05);而2组年龄、性别、合并高血压、合并高血脂、合并动脉硬化、长期使用抗凝药物等方面比较,差异均无统计学意义(P>0.05)。见表1。
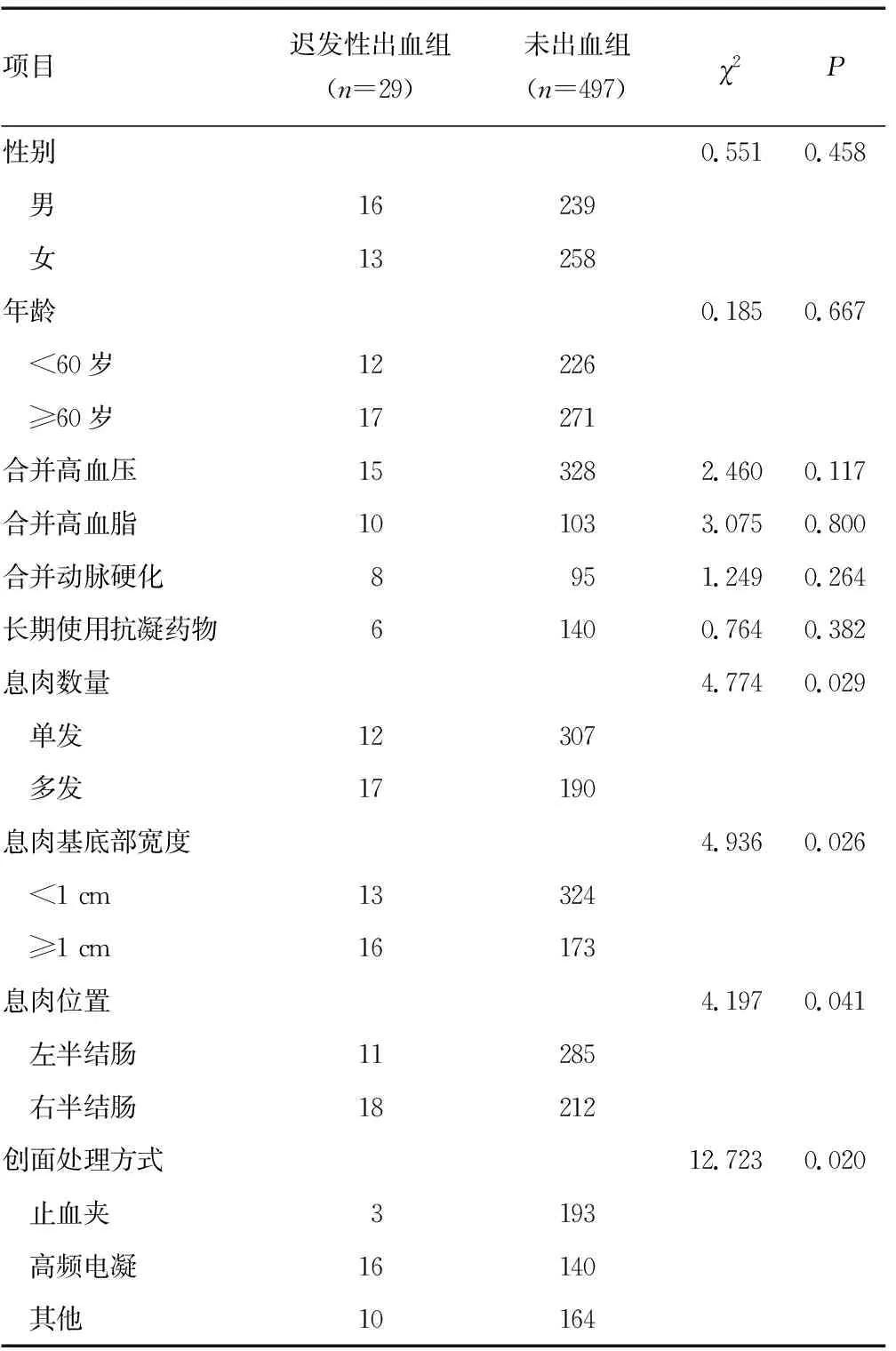
表1 2组患者临床资料比较(n)
2.3迟发性出血发生的多因素回归分析 logistic多因素回归分析结果显示,高频电凝、长期使用抗凝药物、息肉基底部宽度大于或等于1.0 cm为迟发性出血发生的独立危险因素,而其他临床指标与迟发性出血发生无明显相关性(P>0.05)。见表2。

表2 迟发性出血发生的多因素回归分析
3 讨 论
内镜治疗已成为处理结肠息肉的主要方式,其具有操作简便、安全、创伤性小等优势,目前在临床得到广泛推广。操作后出血是内镜治疗比较常见的并发症,尤其是术后迟发性出血。结肠息肉患者内镜下治疗后,创面迟发性出血发生率为0.20%~6.10%[2],与本研究结果(5.51%)相符。
造成结肠息肉术后迟发性出血的危险因素很多,各项报道结果并不一致。其主要因素包括患者年龄、性别、是否合并高血压、高脂血症、动脉硬化症、长期服用抗凝药物等;另外,息肉数目、大小、位置、形态等也与迟发性出血有密切联系。本研究结果显示,多发性结肠息肉、息肉基底部宽度大于或等于1 cm、右半结肠息肉及高频电凝止血患者的出血风险较高,差异均有统计学意义(P<0.05);多因素logistic回归分析结果显示,高频电凝、长期使用抗凝药物、息肉基底部宽度大于或等于1.0 cm是术后迟发性出血的独立危险因素。
多项研究表明,右半结肠息肉是内镜治疗息肉术后出血的独立危险因素[3-5],会导致患者术后发生迟发性出血的风险显著增加。主要是因为右半结肠肠壁相对薄弱,结肠血供丰富,操作易导致肠黏膜损伤,造成术后出血。本研究结果显示,右半结肠息肉患者出血风险较高,但多因素分析结果显示右半结肠息肉并非独立危险因素,这与李春光等[6]研究结果一致。综合临床经验及观察,考虑本研究与文献[3-5]的研究结果并不完全一致,主要原因由2点:(1)操作模式变化。本研究中全数息肉均使用EMR操作,而其他研究混合采用了冷切割、活检钳直接咬除等其他的治疗方法。在EMR术中,黏膜被注射溶液抬举后会使黏膜的面积和深度得到扩展,溶液也会对周围组织里的血管起一定的挤压作用,其本身在操作上就有一定的止血优势。本研究均采用EMR治疗,可能消除了这部分的偏倚。(2)右半结肠位置通常较深,相比左半结肠操作难度更大,术者对于止血操作的完成度有所不同,导致本研究中右半结肠发生术后迟发性出血的病例更多,这有待于后期纳入更多样本进行单因素分析。
随着血栓性疾病发生率的不断提高,临床中老年患者长期使用抗血栓药物的情况也不断增多。根据欧洲胃肠内镜学会2011年发表的消化道内镜围手术期抗栓药物管理指南[7]及日本胃肠内镜学会2014年发布的消化道内镜围手术期抗栓药物管理指南[8],抗栓治疗患者在内镜下行息肉切除,不论息肉大小出血风险均较高。本研究结果显示,2组患者长期使用抗凝药物方面比较无差异,但多因素分析结果显示长期使用抗凝药物确为独立危险因素,这与黄杰等[9]研究结果一致。结肠息肉内镜治疗常要求术前停用抗凝药物1周,但这可能造成血栓性疾病再发。建议在临床中对心脏瓣膜置换术后患者使用低分子肝素进行病情桥接,术后不使用止血药物,可降低血栓性疾病风险。
本研究结果显示,多发性息肉并不是息肉术后出血的独立危险因素,这与ELLIOTT等[10]报道结果不同,考虑是因为多发息肉内镜治疗操作存在不同的止血处理方式。有文献提出,结肠息肉直径大于1 cm是术后迟发性出血的独立危险因素[11]。作者在临床中发现,息肉自身大小并不代表基底部情况。例如,山田Ⅳ型的息肉因为蒂已形成,其息肉摘除术后创面有时甚至不如山田Ⅰ型息肉摘除术后创面大,甚至某些情况下,使用冷切割技术亦可自行止血。而对于宽基底且边界明确的山田Ⅱ、Ⅲ型息肉,经EMR处理后反而创面更大,且创面渗出更多,往往需要进一步处理创面。本研究结果显示,息肉基底部宽度大于或等于1.0 cm为结肠息肉EMR术后并发迟发性出血的独立危险因素。
针对息肉内镜治疗后的出血,有诸多干预措施,包括但不止于黏膜下肾上腺素注射、组织黏合剂预防、电凝止血、钛夹夹闭创面等。作者长期使用的主动干预止血方式为创面电凝止血及钛夹夹闭。近年来,随着冷切割技术的逐步发展,其在临床中的应用也越来越多。研究表明,创面预防性使用钛夹并不能有效降低息肉切除术后出血的风险,而高频电凝电切的术后出血率高于冷圈套[12-13]。本研究对比了创面处理方式与术后出血情况,结果显示,高频电凝止血的患者术后迟发性出血情况较为突出,止血夹与冷切割的术后迟发性出血发生率比较无差异,这与之前的研究结论并不相悖。创面高频电凝止血造成术后出血的原因可能有以下2点:(1)高频电凝热辐射易损伤肠道黏膜下层的小动脉血管,焦痂脱落从而造成术后二次出血;(2)创面高频电凝深度难以控制,止血后形成的溃疡面可能会蔓延至周围正常黏膜、肌层、浆膜下层,造成组织损伤,进而造成术后出血。因此,临床上高频电凝的使用应当谨慎。
本研究也存在不足之处。作者在临床实际操作过程中,对较大创面的处理通常会使用钛夹夹闭创面,而冷切割技术更倾向于对小息肉的处理;此外,由于操作者不同等原因,本研究中2组结果可能存在偏差,有待更多样本收集后的总结分析。
综上所述,高频电凝、长期使用抗凝药物、息肉基底部宽度大于或等于1.0 cm为迟发性出血发生的独立危险因素,建议严格把控抗凝患者治疗指征,对于宽基底创面应更为谨慎,术中预防性使用钛夹关闭创面可能更为安全。
