99Tcm-MIBI SPECT/CT、平面显像联合超声在继发甲状旁腺功能亢进症术前诊断中的应用
2021-04-17余丰文刘德军杨明鲁胜男王颖冯彦林
余丰文,刘德军,杨明,鲁胜男,王颖,冯彦林
佛山市第一人民医院核医学科,广东佛山 528000; *通讯作者 冯彦林 fylin@fsyyy.com
甲状旁腺全切术加或不加前臂移植是慢性肾病并发严重继发甲状旁腺功能亢进症的一种有效治疗方法,术前影像学定位诊断有助于提高手术成功率、缩短手术时间及减少术中并发症[1-2],形态学影像技术的敏感度较高,但特异度较低,对异位腺体的定位价值有限,功能学影像技术具有较高的特异度,易识别异位腺体,但敏感度有限,两者联合能提高整体定位诊断效能[1,3-6],但最佳联合方案目前尚未明确[4,7-8]。本研究拟对比分析继发甲状旁腺功能亢进症患者术前99锝m-甲氧基异丁基异腈(99Tcm-MIBI)SPECT/CT、双时相平面显像、彩色多普勒超声联合应用的定位诊断结果,探讨继发甲状旁腺功能亢进症更为合适的术前影像学定位诊断方法。
1 资料与方法
1.1 研究对象 收集2013年8月—2015年8月于佛山市第一人民医院行甲状旁腺全切术的60例继发甲状旁腺功能亢进症,男33例,女27例;年龄31~74岁,平均(51.0±11.3)岁。纳入标准:①确诊为慢性肾病5 期,维持血液透析≥5年;②有继发甲状旁腺功能亢进症生化证据;③出现严重抗药性,需行甲状旁腺全切术;④术前2 周行99Tcm-MIBI SPECT/CT、双时相平面显像、颈部彩色多普勒超声检查;⑤监测20 min 术中甲状旁腺激素下降≥80%,认为手术成功;⑥术中确定颈胸部病灶部位和数量,有明确的病理诊断结果。本研究经佛山市第一人民医院伦理委员会审查通过[审查号:L(2019)第1号],患者均签署知情同意书。
1.2 仪器与方法
1.2.199Tcm-MIBI平面显像 采用Philips ADAC Vertex V60 双探头SPECT 仪或Siemens Symbia T16SPECT/CT 系统,配低能高分辨率准直器。99Tcm-MIBI 由广州原子高科同位素医药有限公司提供,放化纯度>95%。静脉注射99Tcm-MIBI 740 MBq 后20 min、120 min 分别行颈胸部早期和延迟相前位平面静态显像,矩阵256×256,放大倍数2,能峰140 kV,窗宽20%,采集计数800 k。
1.2.299Tcm-MIBI SPECT/CT 延迟相平面显像结束后,先行颈胸部SPECT 采集,矩阵64×64,放大倍数2,每帧采集时间15 s,旋转180°,共采集64帧图像。再行CT平扫,嘱患者保持体位恒定,CT扫描视野与SPECT 相同,电压130 kV,自动管电流调制模式,矩阵512×512,扫描层厚3 mm,重建层厚1.5 mm,采用Siemens Syngo 工作站和Syngo VA10D软件,以有序子集最大期望值算法进行SPECT 图像重建,获得横断面、冠状面和矢状面SPECT 图像,自动匹配完成SPECT/CT 图像融合。
1.2.3 彩色多普勒超声检查 采用GE Logiq E9、GE Voluson 730、Siemens Acuson S2000 彩色多普勒超声诊断仪,线阵式高频探头,频率7.5~13.0 MHz。受检者取仰卧位,头向后仰,充分暴露颈部,行颈部横切和纵切扫查,上至下颌角,下至锁骨,两侧达颈内静脉,探测甲状腺内及腺外病灶。
1.3 图像评估标准 术前99Tcm-MIBI平面显像、SPECT/CT 和彩色多普勒超声图像由2名或2名以上经验丰富的核医学科或超声科医师采用盲法分析,观察颈部有无异常病灶,并根据病灶的部位、大小、形态、密度、边界、内部回声、血流信号、放射性浓聚特征共同分析取得一致意见。评估标准:早期相或延迟相颈胸部出现局限性高摄取灶为平面显像阳性;甲状旁腺及其移行区的低密度灶,无论有无高摄取,均为SPECT/CT 阳性;甲状旁腺及其移行区、包膜完整、无皮髓质结构的低回声结节为超声阳性;联合应用时,若其中1 项阳性则联合模式为阳性。
1.4 手术病理 由头颈部外科医师行甲状旁腺全切+前臂自体移植术[9],监测20 min 术中甲状旁腺激素下降≥80%认为手术成功。标本均快速冰冻,行组织病理学鉴定,将甲状旁腺组织定义为病理学阳性灶,分为正常甲状旁腺、弥漫性增生和结节样增生,将非甲状旁腺定义为病理学阴性灶。甲状旁腺的位置和大小在术中确认,位于环甲关节后方或甲状腺上极背侧包膜内或甲状腺下极前后表面的腺体为正常位甲状旁腺,位于颌下、咽后、气管食管沟内、颈动脉鞘内、甲状腺内、甲状腺胸腺韧带、胸腺或纵隔其他区域的腺体为异位甲状旁腺。
1.5 统计学方法 采用MedCalc 15.6.1 软件,正态分布的连续性变量用表示。以病理诊断为“金标准”,影像学结果与手术病理对照,计算不同模式的诊断效能。率的比较采用χ2检验或Fisher 确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 手术病理结果 60例继发甲状旁腺功能亢进症共243个甲状旁腺病理学阳性灶和36个阴性灶(包括5个未行手术切除的骨骼棕色瘤病灶),分别有2例、54例、3例、1例存在3个、4个、5个、6个甲状旁腺。243个甲状旁腺阳性灶中,异位甲状旁腺34个,分别位于颌下1个、颈动脉鞘1个、气管食管沟8个、甲状腺胸腺韧带12个、胸腺内10个、中纵隔2个。36个阴性灶分别为结节性甲状腺肿16个、反应性淋巴结增生12个、脂肪组织3个、骨骼棕色瘤5个。未发现甲状旁腺癌灶和甲状腺内异位甲状旁腺病灶,患者流行病学资料、临床表现和手术病理结果见表1。5例患者同时行甲状腺切除术,病理诊断为结节性甲状腺肿4个、慢性淋巴细胞性甲状腺炎1个。
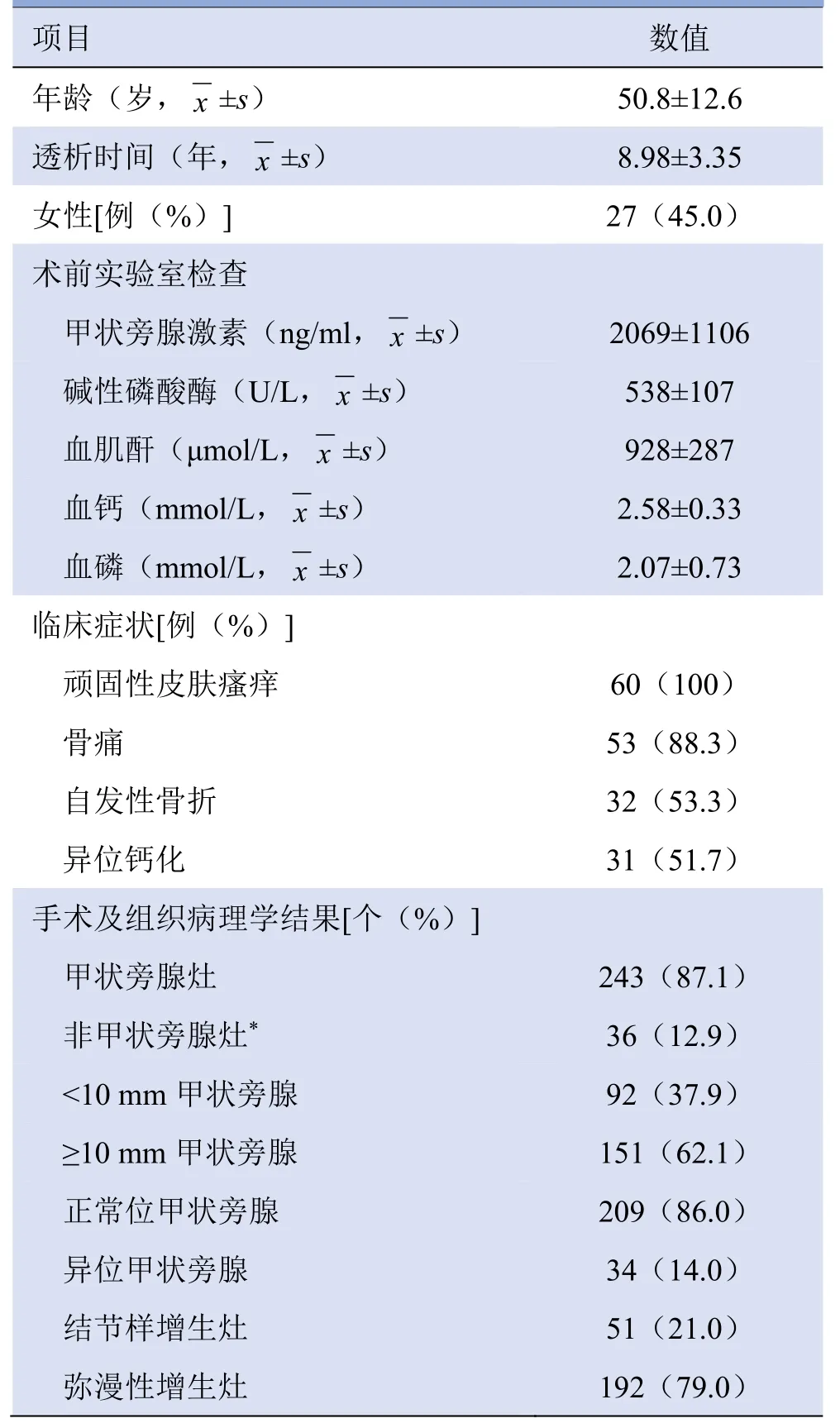
表1 60例手术成功的继发甲状旁腺功能亢进症患者流行病学资料、临床表现和手术病理结果
2.2 术前超声、平面显像和SPECT/CT评估结果 60例患者术前超声、99Tcm-MIBI平面显像和SPECT/CT分别诊断136个、136个和210个甲状旁腺阳性灶,与术后病理对照结果见表2。

表2 彩色多普勒超声、99Tcm-MIBI平面显像和SPECT/CT术前评估与术后病理诊断对照(个)
SPECT/CT术前定位甲状旁腺的敏感度、特异度和准确度分别为85.60%(208/243)、94.44%(34/36)、86.74%(242/279),平面显像和超声分别为53.50%(130/243)、83.33%(30/36)、57.35%(160/279)和53.09%(129/243)、80.56%(29/36)、56.63%(158/279),SPECT/CT的敏感度、准确度均明显优于平面显像和超声(P均<0.001)。此外,超声发现 90.0%(54/60)伴发甲状腺疾病,而SPECT/CT 和平面显像分别发现78.3%(47/60)和10.0%(6/60)。
2.3 甲状旁腺位置、大小和组织学类型对超声、平面显像和SPECT/CT敏感度的影响 超声对甲状旁腺的检出敏感度明显受腺体位置(P=0.015)和病理类型(P=0.042)影响,而受腺体大小的影响较小(P=0.057)。平面显像的敏感度明显受腺体大小(P<0.001)和病理类型(P=0.001)影响,而不受腺体位置的影响(P=0.392)。SPECT/CT的敏感度受腺体大小影响较大(P<0.001),而不受腺体位置(P=0.834)和病理类型(P=0.408)的影响。无论甲状旁腺病灶的位置、大小及病理类型如何,SPECT/CT的检出敏感度均明显优于超声和平面显像(P均<0.01)(表3,图1)。
2.4 超声、平面显像和SPECT/CT联合评估的增益价值 平面显像+超声联合模式的敏感度为71.19%(173/243)、准确度为70.61%(197/279),均明显优于平面显像和超声单一模式(P均<0.001)。

表3 甲状旁腺位置、大小和病理类型对术前超声、99Tcm-MIBI平面显像和SPECT/CT检出敏感度的影响[例(%)]

图1 男,45岁,慢性肾病5期。超声仅显示左上、右上(箭,A)2处甲状旁腺灶和甲状腺右叶结节灶(箭头,B);平面显像仅显示左下、右下甲状旁腺灶呈99Tcm-MIBI阳性(箭,C、D),右上浓聚灶实为甲状腺结节99Tcm-MIBI假阳性摄取(箭头,C、D、H);SPECT/CT显示左上、右上、左下、右下4处甲状旁腺病灶,其中左下、右下为胸腺异位甲状旁腺灶呈99Tcm-MIBI阳性摄取(箭,E~G),左上(箭,H~J)、右上病灶呈99Tcm-MIBI假阴性摄取,仅能靠CT检出(箭,K~M),甲状腺右叶结节呈99Tcm-MIBI假阳性摄取(箭头,H)。A、B为彩色多普勒超声图像,C、D分别为20 min、120 min平面显像图像,E~G和H~J分别为SPECT/CT横断位、矢状位、冠状位图,K~M分别为CT横断位、矢状位、冠状位图。最终手术病理证实,左上、右上、左下、右下为甲状旁腺弥漫性增生灶(左下、右下为胸腺异位甲状旁腺),甲状腺右叶结节为结节性甲状腺肿
作为特殊形式的联合模式,SPECT/CT的敏感度、特异度和准确度均优于平面显像+超声联合模式(P均<0.05)。SPECT/CT联合超声对甲状旁腺的检出敏感度提高至86.01%(209/243),虽差异无统计学意义(P=1.000),但提高了伴发甲状腺疾病患者的检出率(54/60 比47/60,P=0.016)。SPECT/CT联合平面显像未能提高甲状旁腺灶的检出敏感度,也未发现更多的伴发甲状腺疾病患者。
3 讨论
核素显像是公认的最具特异性的甲状旁腺功能亢进症术前定位方法,99Tcm-MIBI 双时相平面显像利用正常甲状腺组织和增生性甲状旁腺病灶对99Tcm-MIBI的摄取和清除速率不同而检出病灶,对原发甲状旁腺功能亢进症有较高的敏感度和特异度[8],但对继发甲状旁腺功能亢进症的检出敏感度相对较低[10]。彩色多普勒超声检测甲状旁腺病灶具有操作简便、价格低廉、可重复、无辐射暴露等优势,但探测视野有限,对位置更深、更下的异位甲状旁腺的检出价值有限[1]。功能学技术和形态学技术联合对原发[8]或继发甲状旁腺功能亢进症[3,5,10-13]均能获得更好的检出敏感度,SPECT/CT 是将SPECT 功能成像和CT 解剖成像融为一体的整合系统,能缩短采集时间、完成衰减校正、准确定位、提高特异性等,近年广泛应用于甲状旁腺功能亢进症的术前定位诊断[5-8,10,12-13]。
甲状旁腺的位置、大小、数量、组织学类型、血供、手术史及生化指标等因素均可能会影响术前影像学检出敏感度。本研究发现,超声受甲状旁腺异位位置的影响较大,检出敏感度有显著差异,但99Tcm-MIBI平面显像和SPECT/CT不受异位位置的影响,甚至对异位甲状旁腺的检出敏感度略高于正常位甲状旁腺,与Hiramitsu 等[1]的研究一致。本研究中近80%的甲状旁腺在组织病理学上表现为弥漫性增生,弥漫性增生和结节样增生是慢性肾病继发性甲状旁腺增生的两个不同阶段[14],后者血供更丰富、细胞活性更高,表现出更高的血流信号和99Tcm-MIBI 摄取,因此,导致本研究中超声和99Tcm-MIBI平面显像对弥漫性增生灶的检出敏感度明显不及结节样增生灶。本研究将甲状旁腺及其移行区的低密度灶,无论有无99Tcm-MIBI 高摄取,均作为甲状旁腺SPECT/CT 阳性表现,更加重视甲状旁腺的形态学改变和CT的高分辨率优势,明显降低SPECT/CT 对弥漫性增生灶的漏检率。尽管如此,本研究发现SPECT/CT 对长径<10 mm 甲状旁腺的敏感度仍然明显不及长径≥10 mm 者(P<0.001)。
本研究证实,平面显像+超声联合模式的敏感度、准确度均明显优于两者单一模式,也证实SPECT/CT同机融合联合模式的敏感度、特异度、准确度均优于平面显像和超声的单一模式以及平面显像+超声联合模式,其原因为:①SPECT的分辨率优于平面显像;②SPECT/CT 探测视野更广,对异位甲状旁腺的检出优于超声;③SPECT/CT 同机融合不仅能使形态学和功能学优势互补,而且能相互印证,有“1+1>2”的独特优势。此外,本研究发现在SPECT/CT 基础上联合双时相平面显像无任何增益价值,联合超声后能检出更多的甲状旁腺,并且能帮助发现更多的伴发甲状腺疾病患者(54/60 比47/60;P=0.016),与Alkhalili 等[4]的结论一致。因此,对于缺乏SPECT/CT的机构,99Tcm-MIBI 双时相平面显像联合超声进行甲状旁腺术前定位值得推广;对于具备SPECT/CT的机构,应推荐以99Tcm-MIBI SPECT/CT 取代平面显像,联合超声后具有更高的临床价值。
本研究的局限性:①仅采用99Tcm-MIBI 单一示踪剂;②仅在延迟相行SPECT/CT;③未行增强CT扫描,上述因素均可能影响甲状旁腺的检出。研究显示,99Tcm-MIBI 双时相SPECT/CT 比单一时相的敏感度更高[13],99Tcm-MIBI/123I 双核素减影法优于99Tcm-MIBI 双时相法[15],11C-蛋氨酸PET/CT 更适合于99Tcm-MIBI SPECT/CT 假阴性患者[16],能提供更好的准确率。
总之,继发甲状旁腺功能亢进症术前99Tcm-MIBI SPECT/CT 定位甲状旁腺具有较高的敏感度和准确度,联合超声能进一步提高检出敏感度,并能发现更多的伴发甲状腺疾病。未来将研究如何采用多核素或多示踪剂、选择合适时机、利用同机融合模式进一步提高检出度。
