胆囊后-前三角联合入路腹腔镜胆囊切除术治疗慢性结石性胆囊炎效果分析
2021-04-14戚发田戚鹏飞崔勇
戚发田 戚鹏飞 崔勇
河南商城县人民医院普通外科 商城 465350
慢性胆囊炎是胆囊持续的、反复发作的炎症过程,90%以上的患者因胆囊结石引发,其主要病理特点是胆囊壁增厚和瘢痕化,并与周围组织或器官形成不同程度的粘连,而且与胆囊癌的发生密切相关,因此,一旦确诊应实施胆囊切除术[1-2]。腹腔镜胆囊切除术(LC)因具有创伤小、患者术后恢复快等优势,目前已成为胆囊切除的经典术式。但由于慢性结石性胆囊炎的病理特点,出血、胆漏、胆道损伤仍是LC术的常见并发症[3-4]。有研究认为,并发症的发生与胆囊三角入路方式有关[5-6]。基于此,本研究拟通过病例分析,以探讨胆囊后-前三角联合入路LC治疗慢性结石性胆囊炎的临床效果。
1 资料与方法
1.1一般资料回顾性分析2019-06—2021-06我院普通外科行LC治疗的慢性结石性胆囊炎患者的临床资料。纳入标准:(1)均依据病史、临床表现、超声等影像学检查确诊[7],并经手术及术后病理学检查证实。(2)均由同一组医生成功完成本研究中的相关手术。(3)临床资料完整。排除标准:(1)伴有肝内胆管结石、恶性肿瘤、血液及免疫系统疾病、重要器官功能异常等患者。(2)有上腹部重大手术史,近期免疫抑制剂治疗史的患者。(3)妊娠期、哺乳期患者。本研究共纳入符合上述标准的137例患者,根据不同LC入路分为胆囊后-前三角联合入路组(联合组,68例)和胆囊前三角入路组(对照组,69例)。2组患者的基线资料差异无统计学意义(P>0.05),见表1。患者均签署知情同意书。
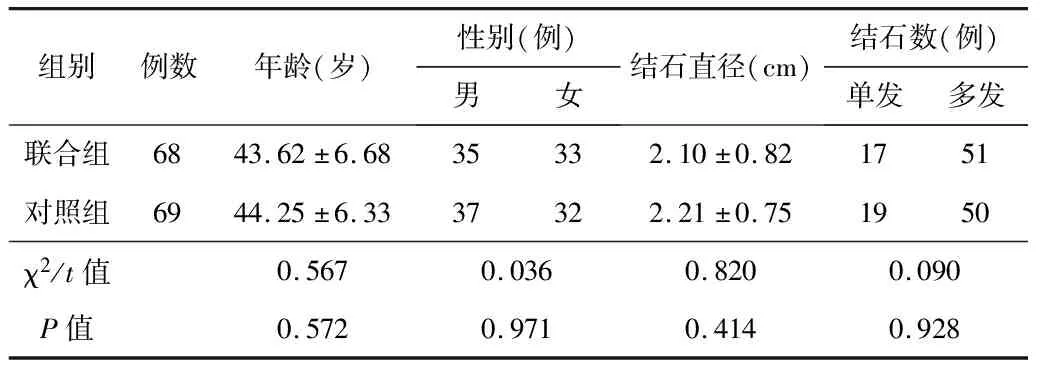
表1 2组患者的基线资料比较
1.2方法联合组经胆囊后-前三角联合入路实施LC[8-9]:气管插管全麻,取头高足低左倾30°体位。建立CO2气腹,常规4孔法,置入腔镜手术器械,分离胆囊与周围组织的粘连。(1)向左上方牵拉胆囊底以显露胆囊后三角,紧靠胆囊壶腹处用电凝钩背侧切开胆囊颈部的浆膜层,勾起后切开胆囊后三角浆膜。向胆囊后侧远离胆(肝)总管,以分离钳仔细轻柔向下钝性分离胆囊后三角脂肪结缔组织,游离出胆囊管,以纱条悬吊。采用吸引器应用抽吸、推离法去除胆囊动脉两侧间隙中的大部分脂肪结缔组织,以显露出胆囊动脉的轮廓。(2)向右上方牵拉胆囊底以显露胆囊前三角,向上、下解剖和分离以显露胆(肝)总管,再向后分离与胆囊后三角汇合。确认“三管一壶腹”的结构及相互关系无误后,常规处理胆囊动脉和胆囊管,切除胆囊。对照组经胆囊前三角入路实施LC术,具体手术方法参考文献[10]。
1.3观察指标(1)围术期指标:手术时间、术中失血量,以及术后肛门首次排气时间和住院时间。(2)炎症指标:术前、术后第1天清晨抽取患者的空腹静脉血5 mL,3 000 r/min离心15 min,取血清。使用全自动生化分析仪检测C反应蛋白(CRP)、肿瘤坏死因子-α(TNF-α)、中性粒细胞弹性蛋白酶(NE)。(3)并发症:出血、胆漏、胆道损伤。

2 结果
2.1围术期指标联合组患者的手术时间、术后肛门首次排气时间及住院时间均短于对照组,术中失血量少于对照组,差异均有统计学意义(P<0.05)。见表2。

表2 2组患者围术期指标比较
2.2并发症联合组并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表3。
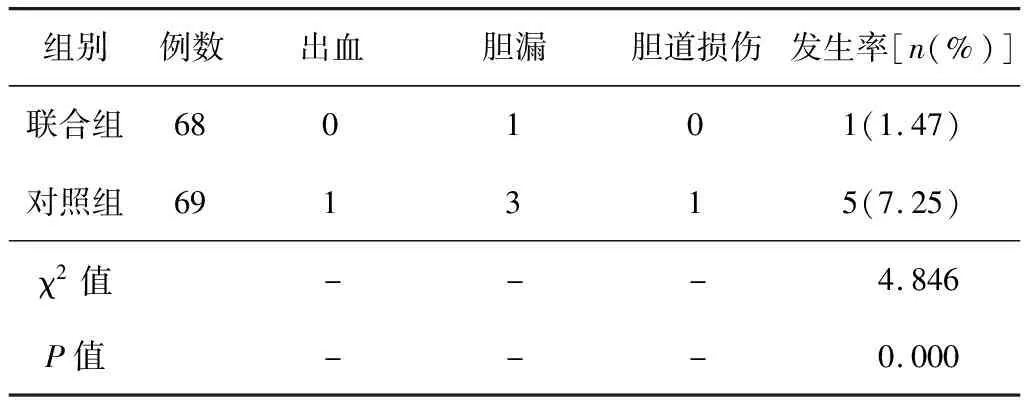
表3 2组患者的并发症发生率比较
2.3炎症指标术前2组患者的各项炎症指标水平差异无统计学意义(P>0.05)。术后2组患者的各项炎症指标水平均较术前升高,但联合组的各项炎症指标水平均显著低于对照组,差异均有统计学意义(P<0.05)。见表4。

表4 2组患者手术前后的炎症指标比较
3 讨论
胆囊结石是肝胆外科的常见病,多数患者无典型临床症状。当嵌顿于胆囊颈管的结石损伤受压黏膜,在胆汁瘀滞的基础上发生细菌感染时,便引起急性结石性胆囊炎。急性结石性胆囊炎长期反复发作,可使胆囊与周围组织或器官发生粘连,造成胆囊壁增厚和瘢痕化而形成慢性结石性胆囊炎。不但最终导致胆囊萎缩失去功能,而且极大增加了LC的难度及并发症的发生率[11]。因此为有效避免并发症的发生,利于LC顺利实施和促进患者术后康复,LC的入路及相应技巧亦成为LC医生关注的热点。经胆囊前三角入路、经胆囊后三角入路、以Rouvierer沟引导定位技术、经胆囊颈管“H”形解剖入路等均是LC术中采用的方法[12]。
胆囊前三角由右肝叶脏面下缘、肝总管和胆囊管构成,其内有胆囊动脉穿过。此区域一旦因粘连使正常解剖结构或层次发生改变,则会影响手术进程及安全性。胆囊后三角由右肝叶脏面、胆囊颈部后壁和胆囊管构成,顶部与胆囊前三角相通;其内为疏松结缔组织,罕有血管及胆管通过。故不但容易解剖分离,而且并发症地风险较低[13-14]。TNF-α是主要由巨噬细胞分泌的炎症因子,可引起细胞凋亡;CRP是一种急性蛋白,当机体受到损伤或感染时,其水平会急剧上升,以清除病原微生物及损伤或凋亡的组织细胞;此外,NE在机体炎症反应、组织损伤重构等病理过程中亦具有重要作用。故临床常将其作为评估手术创伤大小的指标[15-16]。
本研究对慢性结石性胆囊炎患者采取胆囊后-前三角联合入路实施LC,并与胆囊前三角入路进行对照比较。结果显示,联合组患者的手术时间、术后肛门首次排气时间及住院时间均短于对照组,术中失血量少于对照组。术后并发症发生率和各项炎症指标水平均显著低于对照组,差异均有统计学意义。充分表明了经胆囊后-前三角联合入路实施LC的良好效果。其优势在于:(1)胆囊后三角位置相对固定,其内为血管及胆管出现概率较小的疏松结缔组织,易于解剖分离而增加手术操作空间,有助于减少出血量、降低相关并发症发生风险,并可缩短手术和术后住院时间。(2)从胆囊后三角开始分离解剖,有利于发现迷走或变异的血管及胆管,加之联合胆囊前三角进行分离解剖,可最大限度避免或减少副损伤的发生。(3)操作相对简单,易于掌握,对机体炎症因子的影响小,故患者术后恢复快,便于在临床推广。
综上所述,与胆囊前三角入路比较,胆囊后-前三角联合入路LC术治疗慢性结石性胆囊炎,手术用时和术中出血量少,对机体的炎性应激反应影响小,有利于降低并发症发生风险。
