支气管封堵器应用于儿童肺包虫囊肿手术对动脉血气指标、肺萎陷情况和肺不张发生率的影响
2021-04-13边巴旺堆巴桑仓木决格桑罗布罗兴晶
边巴旺堆,赤 列,巴桑仓木决,格桑罗布,罗兴晶
(西藏自治区日喀则市人民医院麻醉科,西藏 日喀则 857000)
单肺通气(one-lung ventilation,OLV)是通过支气管导管使用非手术侧进行术中通气的方法,已广泛应用于胸外科手术中[1]。临床资料指出,OLV的目的主要是隔离患侧肺,以防止术中液性分泌物流入健侧,引起双肺交叉感染。研究显示,OLV不仅有利于术侧肺萎陷,为手术提供较好视野,而且可提供充足的气体交换,提高术中安全性[2-3]。双腔支气管导管法及支气管封堵器均为OLV方法。既往研究主要关注双腔支气管导管法对胸外科手术患者单肺通气效果,针对支气管封堵器对胸外科手术患者血气指标及肺萎陷情况的相关研究尚少。基于此,本研究旨在探讨支气管封堵器应用于儿童肺包虫囊肿手术对动脉血气指标、肺萎陷情况及肺不张发生率的影响,以期为临床外科手术治疗提供价值性参考。现将结果报告如下。
1 资料与方法
1.1一般资料 选取2018年6月1日—2020年2月29日西藏自治区日喀则市人民医院进行儿童肺包虫囊肿手术的患儿63例为研究对象。纳入标准:①行胸外科手术治疗;②临床资料完整,能够配合完成本研究;③患儿及家属知情同意并签署知情同意书。排除标准:①严重心、肝、肾等功能障碍;②术前CT显示主气道脓肿;③CT扫描禁忌证者;④肺功能FEV1≤70%预计值。基于随机数字表分为对照组30例和研究组33例。2组性别、年龄、体重指数(body mass index,BMI)、美国麻醉师协会(American Society of Andrology ,ASA )分级、手术时间、胸膜开放时间、单肺通气时间、第1秒用力呼气容积(forced expiratory volume in one second,FEV1)、用力肺活量(forced vital capacity,FVC)、FEV1/FVC差异均无统计学意义(P>0.05),具有可比性。见表1。
本研究经医院医学伦理委员会批准通过。
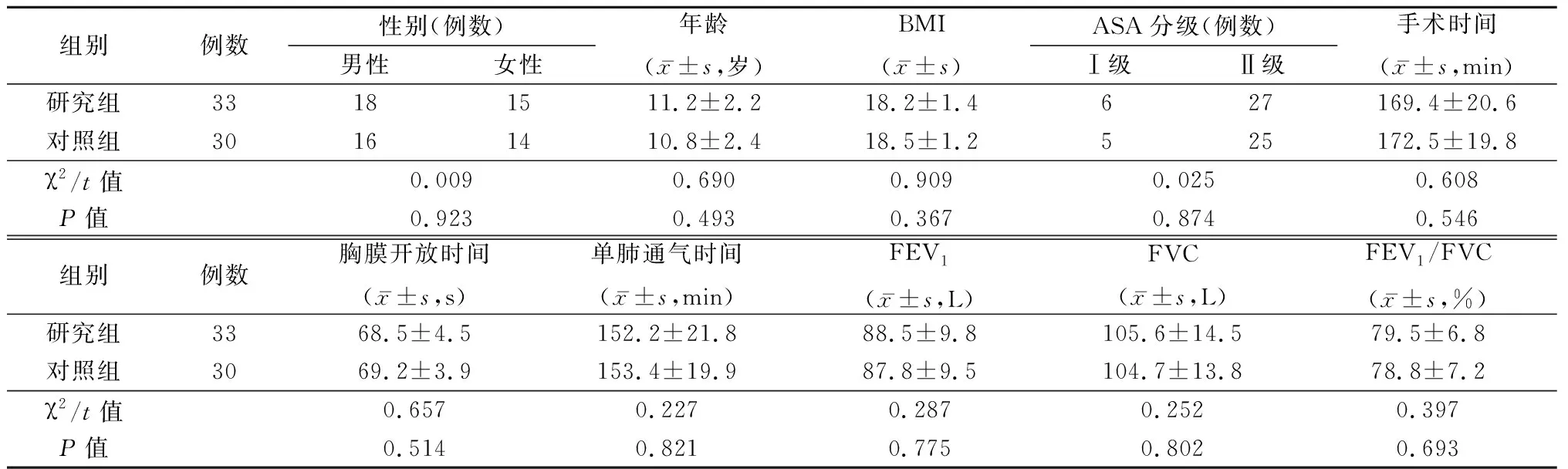
表1 2组一般资料比较Table 1 Comparison of general information between two groups
1.2研究方法 2组患儿术前均进行心电图、静脉通道的连接及血氧饱和度监测,术中全身麻醉,麻醉诱导依次使用咪达唑仑0.05~0.07 mg/kg、丙泊酚2 mg/kg、顺式阿曲库铵0.15 mg/kg、芬太尼2 μg/kg静脉注射,2 min后进行气管插管。
对照组术中应用双腔支气管导管法进行通气,术中通过纤维支气管镜进行定位,并经口插入28~32号双腔支气管。研究组术中应用支气管封堵器进行通气,经口插入单腔管,在纤维支气管镜定位下置入支气管封堵器。
麻醉维持使用瑞芬太尼0.1~0.5 μg·kg-1·min-1、丙泊酚4~6 mg·kg-1·h-1,持续静脉泵注;期间根据需要可加用顺式阿曲库铵。术中患儿体位摆正后,行支气管镜再次定位,后进行单肺通气,设置呼吸比1∶2,呼吸频率20次/min,潮气量6~8 mL/kg,纯氧流量为2 L/min,术中保持血氧饱和度维持在96%~100%,呼气末二氧化碳分压维持在35~45 mmHg(1 mmHg=0.133 kPa)。手术完成后,根据患儿自主呼吸、潮气量及麻醉复苏情况进行拔管。术后镇痛采用静脉自控镇痛。
1.3观察指标及评判标准 ①比较2组血气指标,分别于单肺通气前,单肺通气10,20,30 min记录动脉血二氧化碳分压(partial pressure of carbon dioxide,PaCO2)和动脉血氧分压(partial pressure of oxygen,PaO2)。②比较2组肺萎陷情况,分别于单肺通气10,20,30 min参照Campos标准[4]评估肺萎陷情况,优:术中需萎陷侧肺完全萎陷,手术视野暴露较好;良:术中需萎陷侧肺基本萎陷,肺内虽存有残存气体,但无明显肺通气,且手术视野暴露良好;差:术中需萎陷侧肺少量萎陷或未萎陷,手术视野暴露差。优良率=(优+良)/总例数×100%。③比较2组术后情况,术后3 d进行胸部CT检查,记录肺不张、胸部浸润影发生情况。
1.4统计学方法 应用SPSS 22.0统计软件处理数据。计数资料比较采χ2检验,计量资料比较采用独立样本t检验和重复测量的方差分析。P<0.05为差异有统计学意义。
2 结 果
2.12组动脉血气指标比较 2组PaO2均呈逐渐降低趋势,PaCO2均呈逐渐升高趋势,研究组PaO2低于对照组,PaCO2高于对照组,组间、时点间、组间·时点间交互作用差异均有统计学意义(P<0.05)。见表2。
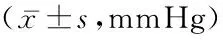
表2 2组动脉血气指标比较Table 2 Comparison of arterial blood gas indexes between two groups
2.22组患儿肺萎陷优良率比较 2组单肺通气20 min时术中肺萎陷优良率高于同组单肺通气10 min时,单肺通气30 min时术中肺萎陷优良率高于同组单肺通气10 min和单肺通气20 min时;研究组单肺通气30 min术中肺萎陷优良率显著高于对照组,差异有统计意义(P<0.05)。说明单肺通气时间越长,患儿肺萎陷优良率情况越好。见表3。
2.32组术后情况比较 2组术后住院时间、肺不张发生率及胸部浸润影发生率差异均无统计学意义(P>0.05)。见表4。
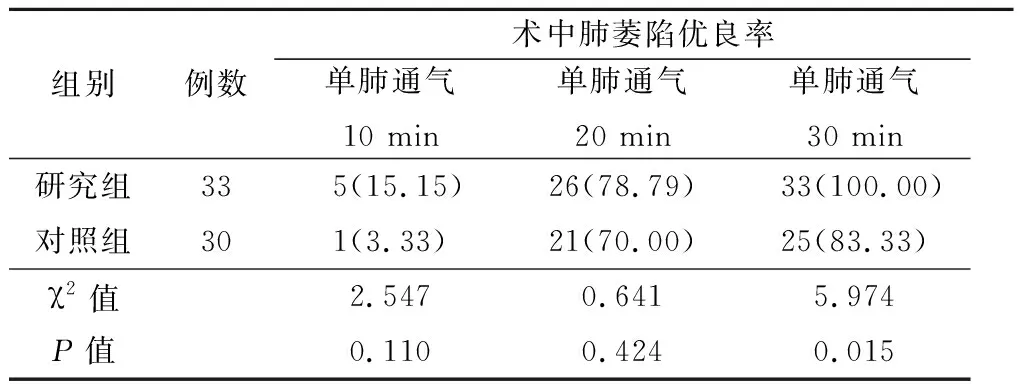
表3 2组术中肺萎陷优良率比较Table 3 Comparison of excellent and good rates of lung collapse between two groups (例数,%)
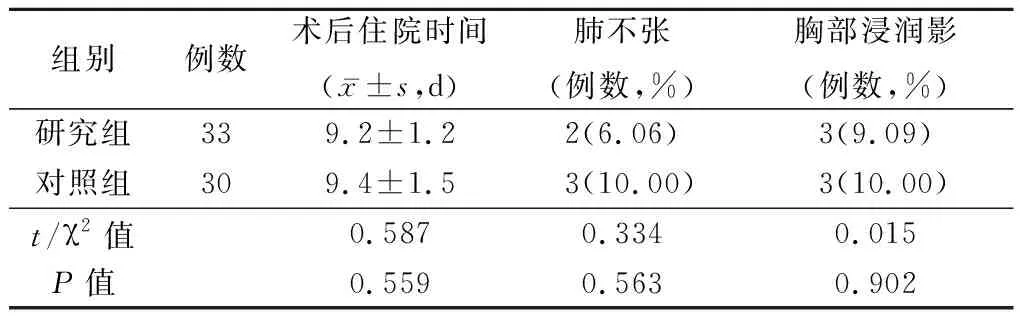
表4 2组术后情况比较Table 4 Comparison of postoperative situation between two groups
3 讨 论
OLV在胸外科手术中已较为常见,其可有效降低术中双肺的交叉感染,减少术中液性分泌物进入健侧肺中,提高手术安全性。既往胸外科手术中多采用双腔支气管导管法来实现OLV,且该方法具有安全性能高、易固定及肺隔离效果良好等优点。但随着临床应用的不断深入,其管径粗大、质地坚硬、定位时间长及插管时刺激性大,易造成气道损伤等弊端逐渐显现,可影响胸外科手术的顺利进行[5-6]。而支气管封堵器为近年来兴起的一种新型OLV技术,其管径较小,操作简单,适用于气管细小、BMI较低及双腔气管插管较难患儿[7-8]。且已有研究指出,胸外科手术中使用支气管封堵器可有效降低气管导管更换频率,较大程度降低气道损伤,对肺功能较差者具有重要作用[9]。另据文献报道,肺萎陷技术可扩大手术视野,是胸腔镜手术成功的关键点[10]。单肺通气时,肺脏固有回缩力及残留气体再吸收率是影响肺萎陷的2个重要因素,残留气体再吸收率越快,肺萎陷程度越好[11]。本研究2组单肺通气前均吸入纯氧,促使肺泡较快实现肺萎陷,扩大手术视野。但研究组在单肺通气后10,20,30 min术中肺萎陷优良率均高于对照组。提示,支气管封堵器对胸外科手术中双肺隔离及肺萎陷优良的有效性。
患儿呼吸系统发育尚不成熟,其氧储备能力及缺氧耐受能力均较差,因此减少气道损伤,提高患儿肺功能的保护至关重要。已有文献指出,支气管封堵器用于胸外科手术中不必更换气管导管,降低插管及拔管的刺激性作用,减少气道损伤及肺功能损伤[12-13]。PaO2、PaCO2均为血气分析的重要指标,二者均可反应肺呼吸功能状态。其中PaO2是指动脉血中氧分子发生的张力,可作为反映机体缺氧的重要指标,且对机体是否缺氧及缺氧程度具有重要的评估作用[14]。且资料指出,动脉PaO2的正常值为80~110 mmHg[15]。而PaCO2是指血液中CO2分子产生的压力,其是反映肺呼吸功能的客观指标,可用于衡量肺泡通气情况。本研究结果显示,单肺通气后,2组PaO2呈逐渐降低趋势,PaCO2呈逐渐升高趋势,研究组患儿动脉PaO2低于对照组,PaCO2值高于对照组。结果提示,OLV中支气管封堵器的应用有效改善了氧合,降低了术中肺损伤发生率。本研究结果显示,2组术后住院时间、肺不张发生率和胸部浸润影发生率差异均无统计学意义。说明,双腔支气管导管法及气管封堵器对OLV患儿术后肺不张的影响有限。而本研究术后肺不张发生可能与术中麻醉、体位压迫等有关。
综上所述,支气管封堵器应用于儿童肺包虫囊肿手术可有效改善血气功能,提高术中肺萎陷优良率,其安全性较高,对肺不张发生率的影响较小。本研究不足之处为研究样本量相对较少且研究地为高原,因此仍有待进一步行大样本进行研究。
