智能脉冲技术辅助的TransPRK矫正高度近视的效果和安全性评估
2021-04-12杜晓豪张佳苏蒙曹文佳曾双王勤美陈世豪
杜晓豪 张佳 苏蒙 曹文佳 曾双 王勤美 陈世豪
温州医科大学附属眼视光医院 325027
杜晓豪现在河南省立眼科医院,郑州 450003
经上皮准分子激光角膜切削术(transepithelial photorefractive keratectomy,TransPRK)于1993年由Alio等[1]首次介绍,不同于早期传统表层手术所采用的化学法或机械法,TransPRK是用准分子激光同时去除角膜上皮和前部角膜基质层。最初,TransPRK是由准分子激光治疗性角膜切削术和准分子激光角膜表面切削术(photorefractive keratectomy,PRK)2步法完成的[2]。随着技术的进步,TransPRK随后经历了一步法TransPRK、反向一步法TransPRK和精准一步法TransPRK等一系列的改进[3-7]。该术式因术中无刀、无瓣、无负压吸引、术后反应较轻和视力恢复快等优势得到了临床医师更多的关注。智能脉冲技术(smart pulse technology,SPT)通过优化激光切削时脉冲的几何排列使角膜基质床更光滑,从而使术后视力更早恢复,角膜上皮更快愈合,角膜上皮下雾状混浊(haze)更少发生。目前虽然国内外已有相关技术在临床上应用的研究报道[8-11],但用于高度近视矫正的研究少见。本研究拟通过观察SPT辅助的TransPRK矫正高度近视患者术后1年的随访结果,探讨该手术应用于高度近视的有效性及安全性。
1 资料与方法
1.1 一般资料
采用系列病例观察研究方法,收集2016年1—12月于温州医科大学附属眼视光医院屈光手术中心接受SPT辅助TransPRK手术的高度近视患者60例107眼,其中男14例24眼,女46例83眼;平均年龄(25.9±5.3)岁。纳入标准:(1)年龄>18周岁;(2)等效球镜度(spherical equivalent,SE)≥-6.0 D;(3)屈光力稳定2年以上(球镜度变化≤0.5 D);(4)停戴软性角膜接触镜2周以上、硬性角膜接触镜1个月以上或者硬性角膜塑形镜3个月以上;(5)随访时间>12个月。排除标准:(1)角膜地形图异常或圆锥角膜患者;(2)有眼部疾病史或手术史者;(3)瘢痕体质者;(4)有眼部感染或活动性炎症者;(5)自身免疫性疾病患者;(6)孕妇或哺乳期妇女;(7)不能按时随访者。本研究经温州医科大学附属眼视光医院伦理委员会审核批准(批文号:2019-197-k-177),患者术前均被告知病情、手术风险、研究目的及流程,并签署知情同意书。
1.2 方法
1.2.1术前用药 所有患者术前7 d口服维生素C片,每次5片,2次/d;术前3 d采用玻璃酸钠滴眼液点眼,4次/d;术前2 d采用质量分数0.5%左氧氟沙星滴眼液点眼,4次/d;术前1 d、手术当天及术后1 d晨服醋酸泼尼松片,每次30 mg。
1.2.2手术方法 常规消毒铺巾后,采用盐酸丙美卡因滴眼液点眼进行表面麻醉,开睑器开睑,确定切削中心后,采用AMARIS 750S准分子激光仪(德国Schwind公司)进行屈光模块和上皮模块的切削,一步完成。设定术中平均光学区直径为(6.14±0.28)mm,平均治疗区域半径为(7.92±0.36)mm,平均角膜中央区厚度为(509.44±22.71)μm;切削深度为(161.06±13.80)μm;剩余角膜基质床厚度为(346.00±22.19)μm。切削完毕后,采用质量分数0.02%丝裂霉素浸润基质床,0 ℃平衡盐溶液冲洗基质床表面,质量分数0.5%妥布霉素地塞米松滴眼液点眼后术眼配戴绷带型角膜接触镜。

表1 SPT辅助的TransPRK术前及术后各时间点视力及SE比较[M(Q1,Q3)]Table 1 Comparison of BCVA,UCVA and SE among various time points before and afterTransPRK assisted by SPT [M(Q1,Q3)]时间眼数BCVA(LogMAR)UCVA(LogMAR)SE(D)术前1070.000(-0.017,0.000)1.223(1.097,1.398)-7.875(-8.875,-6.875)术后7 d1070.066(0.018,0.155)a0.097(0.000,0.222)a+0.250(-0.250,+0.750)a术后1个月1070.000(0.000,0.018)0.000(-0.021,0.071)a+0.125(-0.750,-0.250)a术后3个月1070.000(-0.079,0.000)-0.079(-0.079,0.000)a+0.250(-0.250,+0.500)a术后6个月107-0.033(-0.079,0.000)a-0.021(-0.079,0.000)a+0.125(-0.125,+0.375)a术后12个月107-0.080(-0.079,0.000)a-0.075(-0.079,0.000)a+0.250(-0.250,+0.250)aZ值267.313380.812274.619P值<0.001<0.001<0.001 注:与术前比较,aP<0.05(Kruskal-Wallis H检验,Wilcoxon秩和检验) SPT:智能脉冲技术;TransPRK:经上皮准分子激光角膜切削术;SE:等效球镜度;BCVA:最佳矫正视力;UCVA:裸眼视力 Note:Compared with pre-operation,aP<0.05 (Kruskal-Wallis H test,Wilcoxon test) SPT:smart pulse tech-nology;TransPRK:transepithelial photorefractive keratectomy;SE:spherical equivalent;BCVA:best corrected vis-ual acuity;UCVA:uncorrected visual acuity
1.2.3术后用药及随访 手术当天采用质量分数0.5%妥布霉素地塞米松滴眼液点眼,每2 h 1次,次日改为4次/d至术后7 d,随后根据角膜情况酌情调整用药剂量及浓度,术后1个月起改为质量分数0.1%氟米龙滴眼液点眼,3次/d,之后每个月逐渐递减1次直至术后4个月停药;术后3 d玻璃酸钠滴眼液点眼每小时1次,之后改为4次/d。术后2周口服维生素C片,2次/d,每次500 mg。术后3 d开始观察角膜上皮愈合情况直至完全愈合,所有患者均在术后7 d、1个月、3个月、6个月和12个月进行随访。
1.2.4观察指标 (1)视力 术前及术后各随访时间点采用小数法记录裸眼视力(uncorrected visual acuity,UCVA)和最佳矫正视力(best corrected visual acuity,BCVA),并在进行统计学分析时均转换为LogMAR视力。(2)SE 术前及术后各随访时间点采用RT-5100型主觉验光仪(日本Nidek公司)检查患者屈光度,SE=球镜度+1/2柱镜度。(3)角膜上皮愈合时间及haze分级 术后各随访时间点采用SL-2G型裂隙灯显微镜(日本Topcon公司)检查角膜上皮愈合情况,若角膜上皮完全覆盖角膜创面即角膜上皮完全愈合,并观察术后haze情况,haze分级采用Fantes分级标准[12]:0级为角膜透明;0.5级为斜照法可见角膜轻度混浊;1级为裂隙灯显微镜下发现角膜混浊,不影响虹膜纹理观察;2级为角膜混浊,轻度影响虹膜纹理观察;3级为角膜明显混浊,中度影响虹膜纹理及晶状体观察;4级为角膜重度混浊,无法观察虹膜纹理。(4)安全性指数(safety index,SI) SI=术后平均BCVA/术前平均BCVA。(5)有效性指数(efficacy index,EI) EI=术后平均UCVA/术前平均BCVA。(6)眼压 术前及术后各随访时间点采用TX-20P型非接触式眼压计(日本Canon公司)测量眼压,眼压<21 mmHg(1 mmHg=0.133 kPa)者为正常。
1.3 统计学方法
采用SPSS 23.0统计学软件进行统计分析。计量指标数据资料采用Shapiro-Wilk检验进行正态分布检验,角膜上皮愈合时间、SI、EI、实际/预期矫正SE及眼压测定数据资料符合正态分布或近似正态分布,用mean±SD表示,手术前后不同时间点各指标总体差异比较采用重复测量单因素差分析,两两比较采用LSD-t检验。UCVA、BCVA、SE测定数据不符合正态分布,用M(Q1,Q3)表示,各指标手术前后不同时间点总体差异比较采用Kruskal-WillisH检验,术后各随访时间点与术前值比较采用Wilcoxon秩和检验。采用简单线性回归分析对预期SE矫正量和实际SE矫正量的关系进行分析,对回归方程进行假设检验。P<0.05为差异有统计学意义。
2 结果
2.1 SPT辅助的TransPRK术后术眼角膜上皮愈合时间
术后平均角膜上皮愈合时间为(3.77±1.02)d,所有术眼角膜上皮均在术后3~6 d完全愈合,其中61眼术后第3天完全愈合,占57%,19眼术后第4天完全愈合,占17.8%,18眼术后第5天完全愈合,占16.8%,9眼术后第6天完全愈合,占8.4%。
2.2 SPT辅助的TransPRK手术安全性评价
术后12个月,46%(49/107)的术眼BCVA均有改善,51%(55/107)术眼BCVA保持不变,3%(3/107)术眼BCVA有所下降。术前及术后不同时间点BCVA总体比较差异有统计学意义(Z=267.313,P<0.001),其中术后7 d、6个月和12个月术眼BCVA较术前明显提高,差异均有统计学意义(均P<0.05)(表1)。手术SI随时间的延长呈上升趋势,术后各时间点手术SI总体比较差异有统计学意义(F=125.859,P<0.001),其中术后1个月与术后7 d比较、术后3个月与术后1个月比较,差异均有统计学意义(均P<0.05)(表2)。

表2 SPT辅助的TransPRK术后各时间点SI及EI比较(mean±SD)Table 2 Comparison of SI and EI among various timepoints after TransPRK assisted by SPT (mean±SD)时间眼数SIEI术后7 d1070.79±0.190.77±0.22术后1个月1070.98±0.10a0.96±0.16a术后3个月1071.06±0.11b1.07±0.17b术后6个月1071.08±0.111.06±0.16术后12个月1071.10±0.121.05±0.17F值125.85987.161P值<0.001<0.001 注:与术后7 d比较,aP<0.05;与术后1个月比较,bP<0.05(重复测量单因素方差分析,LSD-t检验) SPT:智能脉冲技术;TransPRK:经上皮准分子激光角膜切削术;SI:安全性指数;EI:有效性指数 Note:Compared with 7 days after surgery,aP<0.05;compared with 1 month after surgery,bP<0.05 (Repeated measurement one-way ANOVA,LSD-t test) SPT:smart pulse technology;TransPRK:transepithelial photore-fractive keratectomy;SI:safety index;EI:efficacy index
2.3 SPT辅助的TransPRK手术有效性评价
术后12个月,51%(55/107)术眼UCVA(小数视力)≥1.2,87%(93/107)术眼UCVA≥1.0,97%(104/107)术眼UCVA≥0.8,所有术眼UCVA≥0.5。术前及术后不同时间点UCVA总体比较差异有统计学意义(Z=380.812,P<0.001),术后各时间点UCVA均优于术前,差异均有统计学意义(均P<0.05)(表1)。术后各时间点手术EI总体比较差异有统计学意义(F=87.161,P<0.001),其中术后1个月手术EI高于术后7 d,术后3个月手术EI高于术后1个月,差异均有统计学意义(均P<0.05)(表2)。
2.4 SPT辅助的TransPRK术后术眼矫正SE预测及SE稳定性
术前预期矫正SE为(-8.02±1.36)D,术后12个月实际矫正SE为(-8.04±1.51)D,二者比较差异无统计学意义(P=0.523),术后实际矫正SE随着预期矫正SE的增加而升高(R2=0.99,F=691.356,P<0.001),线性回归斜率为1.004 6(95%CI:0.958~1.114)(图1)。术后12个月,5眼出现屈光力明显回退(SE>-1.0 D),4眼出现较明显的过矫(SE>+1.0 D)。术后12个月SE在±0.50 D预测范围内的术眼比例达79%(85/107),在±1.0 D预测范围内的术眼比例达92%(98/107)。术眼术后1年随访期间SE变化趋势较稳定。
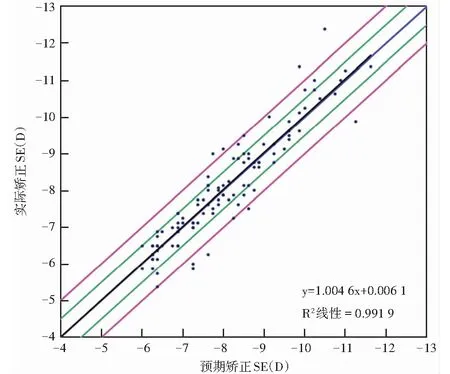
图1 SPT辅助的TransPRK术前预期SE矫正量与术后12个月实际SE矫正量相关性散点图(线性回归分析,n=107) 红线代表±1.0 D;绿线代表±0.50 D SE:等效球镜度Figure 1 Attempted vs.achieved SE refraction at 12 months after TransPRK assisted by SPT (Linear regression analysis,n=107) Red line:±1.0 D;Green line:±0.50 D SE:spherical equivalent
2.5 SPT辅助的TransPRK手术前后眼压变化
术前及术后不同时间点术眼平均眼压总体比较差异有统计学意义(F=9.996,P<0.001),其中术后1个月眼压值明显高于术前值,差异有统计学意义(P<0.05)(表3)。术后7 d和术后1个月眼压轻度升高者分别为3眼和7眼,给予马来酸噻吗洛尔滴眼液点眼,1~2次/d,若有禁忌证者则改用酒石酸溴莫尼定滴眼液点眼,1~2次/d,眼压高者在接受降眼压治疗后均恢复正常。

表3 SPT辅助的TransPRK术前及术后眼压比较(mean±SD,mmHg)Table 3 Comparison of intraocular pressure changes betweenbefore and after TransPRK assisted by SPT(mean±SD,mmHg)时间眼数眼压术前10714.60±3.02术后7 d10714.25±2.68术后1个月10716.01±3.23a术后3个月10715.27±2.29术后6个月10714.81±2.11术后12个月10714.66±2.04F值9.996P值<0.001 注:与术前比较,aP<0.05(重复测量单因素方差分析,LSD-t检验) SPT:智能脉冲技术;TransPRK:经上皮准分子激光角膜切削术 1 mmHg=0.133 kPa Note:Compared with pre-operation,aP<0.05 (Repeated measurement one-way ANOVA,LSD-t test) SPT:smart pulse technology;TransPRK:transepithelial photorefractive keratectomy 1 mmHg=0.133 kPa
2.6 SPT辅助的TransPRK术后术眼haze发生率
SPT辅助的TransPRK术眼术后haze多为0级,随访期间1眼发生2级以上haze(表4)。对于出现haze的患者给予妥布霉素地塞米松滴眼液点眼3~4次/d或醋酸泼尼松龙滴眼液点眼2~4次/d,并根据haze情况调整剂量。同时监测眼压,根据情况联合使用降眼压药物。患者在药物控制后haze逐渐减轻或消失,在随访期内未出现眼压升高引起的严重并发症。

表4 SPT辅助的TransPRK术后不同等级haze发生率[n(%)]Table 4 Haze incidence after TransPRK assisted by SPT[n(%)]时间总眼数0级0.5级1级2级术后1个月10783(77.6)24(22.4)0(0.0)0(0.0)术后3个月10784(78.5)21(19.6)2(1.9)0(0.0)术后6个月10796(89.7)7(6.5)3(2.8)1(0.9)术后12个月107101(94.4)3(2.8)3(2.8)0(0.0) 注:SPT:智能脉冲技术;TransPRK:经上皮准分子激光角膜切削术;haze:上皮下雾状混浊 Note:SPT:smart pulse technology;TransPRK:transepithelial photorefractive keratectomy
3 讨论
先前已有研究证实了TransPRK有较为良好的安全性、有效性和可预测性[6,13-16]。SPT采用富勒烯3D模型,通过优化激光切削时脉冲的几何排列使角膜基质床更光滑,从而使术后视力更早恢复,角膜上皮更快愈合,haze更少发生。
Aslanides等[8]在SPT辅助的TransPRK手术近视患者25例49眼与传统TransPRK手术近视患者20例40眼的对照研究中对术眼术后早期视力恢复、疼痛及角膜上皮愈合情况进行分析,发现SPT辅助的TransPRK在术后早期视力恢复及疼痛方面优于传统TransPRK组,术眼均于术后3 d角膜上皮完全愈合。本研究中57%(61/107)的术眼角膜上皮在术后3 d完全愈合,所有术眼于术后6 d完全愈合,角膜上皮愈合时间晚于Aslanides等[8]的研究,可能与本研究纳入研究对象全部为高度近视患者,术中切削深度较大,同时治疗区范围不尽相同有关,此外不同医生对上皮愈合判断标准的不同也是导致结果差异的原因之一。
张军燕等[11]对40例76眼近视患者分别行传统TransPRK与SPT辅助的TransPRK,并对患眼术后视力进行比较,结果发现术后3个月内各时间点2个组术眼UCVA差异无统计学意义,但SPT辅助的TransPRK组术后UCVA≥1.0的术眼比例较传统TransPRK组高。本研究中术后12个月术眼UCVA、有效性和安全性均较好,未见明显影响视力的并发症,可见对于高度近视患者来说,SPT辅助的TransPRK是有效且安全的。
在屈光预测性方面,本研究结果显示术后12个月SE在±1.0 D预测范围内眼数比例达92%,可预测性曲线斜率为1.004 6(越接近1,说明可预测性越好),但术后12个月5眼出现屈光力明显回退,有4眼出现较明显的过矫。因屈光度较高患者相对于中低度近视难以把握可预测性,但从研究结果来看,SPT辅助的TransPRK在治疗高度近视方面仍具有良好的可预测性。
TransPRK通过激光去除上皮的直径与激光扫描近视度数的直径一致,减小角膜损伤的创面,术后刺激症状轻,视力恢复快,视觉质量好,haze反应轻。SPT技术通过优化激光切削过程可能使haze反应更轻。角膜表面消融后残余基质表面不规则程度与PRK术后角膜混浊程度的关系已被相关研究证实[17],即在准分子激光PRK术后,有2%~4%,甚至更多的患者出现了明显haze,这取决于预期矫正屈光度数的大小,并且与屈光效果的回退有关。PRK术后,随着尝试矫正量和角膜间质组织切除量的增加,患眼haze的发生率升高[18-20]。Aslanides等[8]的研究结果显示,传统TransPRK组与SPT辅助的TransPRK组术后haze形成无明显差异,而SPT辅助的TransPRK组haze发生率较低。本研究中SPT辅助的TransPRK术后随着时间延长,术眼haze逐渐降低,尽管其发生率仍稍高于以往的研究,但多为轻度,对视力无明显影响,且均在用药后逐渐消失。分析本研究与以往研究中haze发生率差异产生的主要原因,可能为高度近视患者所需要切除的角膜组织较多,另外不同医生对haze评价标准不同也会对结果造成影响。
综上所述,本研究对SPT辅助的TransPRK在矫正高度近视术后1年随访过程中的安全性、有效性和可预测性进行评价,由于高度近视在角膜屈光手术中所需要的切削量较大,而角膜板层切削手术的切削量高于表层切削手术,因此对于角膜厚度较薄的高度近视患者来说表层切削手术成为其主要选择之一。本研究结果证实SPT辅助的TransPRK对高度近视矫正效果较好。本研究纳入的患者平均中央角膜厚度偏薄,这种情况下较少选择角膜板层切削手术,因此难以搜集与本研究中角膜厚度相匹配的板层角膜手术矫正高度近视的对照资料,这也是本研究的局限性。尽管如此,本研究结果为高度近视屈光手术方式的选择提供了参考依据。后续的研究中我们会继续对实施SPT辅助TransPRK的患者进行长期随访或对照研究,为SPT辅助的TransPRK矫正高度近视的临床效果提供更多可靠的循证证据。
利益冲突所有作者均声明不存在利益冲突
