非超声乳化小切口与超声乳化吸除手术治疗白内障的临床疗效对比分析
2021-04-09张厚洪袁江峰
张厚洪,袁江峰
(湖北省大冶市人民医院眼科,湖北 黄石 435100)
白内障致盲风险极高,以晶状体蛋白质浑浊、变性为主 要特征,严重影响患者日常生活,需及时进行临床治疗,以改善患者视力[1]。白内障患者多为老年人,可导致患者视力持续性降低。由于晶状体各部位屈光力因晶状体皮质浑浊而各有不同,极易增加患者近视度数,产生眩晕感,如治疗不及时,会随着病情的不断发展而丧失视力[2]。据相关临床调查发现,在盲人群体中,白内障致盲因素占50%甚至更高[3]。由于药物治疗效果不明确,故而手术成为临床治疗白内障的唯一方法,比如超声乳化吸除术、非超声乳化小切口手术[4]。本研究为探索最佳手术治疗方案,特选取106例白内障患者作为研究对象,对比分析非超声乳化小切口与超声乳化吸除手术的治疗效果,现报道如下。
1 资料与方法
1.1 临床资料 选取2019年5月至2020年5月本院收治的106例白内障患者为研究对象,根据随机双盲对照原则分为常规组与研究组,各53例。研究组男37例,女16例;年龄51~80岁,平均(63.6±10.8)岁;病程1~15年,平均(6.6±0.8)年;右眼27例,左眼26例;外伤性白内障10例,先天性白内障11例,并发性白内障14例,老年性白内障18例。常规组男35例,女18例;年龄50~80岁,平均(63.8±10.9)岁;病程1~14年,平均(63.9±0.7)年;右眼28例,左眼25例;外伤性白内障9例,先天性白内障10例,并发性白内障14例,老年性白内障20例。两组临床资料比较差异无统计学意义,具有可比性。本研究获得医院伦理委员会批准。纳入标准:术前超声诊断为白内障;患者及家属知情同意,并签署知情同意书。排除标准:眼部感染、青光眼、晶状体脱位、眼部先天性异常;心肝肾功能严重障碍;依从性差或无法主动配合者。
1.2 方法 常规组采用非超声乳化小切口手术。清洁结膜囊,散瞳,局部麻醉,铺巾消毒,开眼睑,将上直肌妥善固定,以穹隆部作为基底,实施一个球结膜瓣。在角膜上形成1个6 mm左右的巩膜隧道切口;在9点方向行1个1 mm侧切口,穿刺前房,将粘弹剂注入。而后环形撕囊、水分离,旋转游离晶状体核后,使其到达前房。在核后方、前房注入粘弹剂,将晶状体核、后囊膜给予分离,而后在晶状体核下方置入晶状体套器,慢慢将晶状体核取出,清理干净残余的皮质。在囊袋、前房内注入适量粘弹剂,人工晶状体植入囊内之后观察切口有无渗出,无渗出,则结膜瓣复位,同时,在结膜下注入20000 U庆大霉素、2 mg地塞米松,加压包扎切口,术后常规抗感染,每天按时更换切口敷料1次。
研究组采用超声乳化吸除手术。清洁结膜囊,散瞳,局部麻醉,铺巾消毒,开眼睑,将上直肌妥善固定,以穹隆部作为基底,实施1个球结膜瓣。在11点钟方向形成一个5 mm手术切口,将层间分离,行1 个隧道式切口,可直达角膜,通过穿刺点,将粘弹剂注入前房。环形撕囊、水分离,超声乳化的能量参数设置为55%,负压控制为120 mmHg。超声乳化囊袋之中的晶状体核,而后吸除残余的皮质,再取适量粘弹剂给予注入。扩大切口后,给予人工晶状体植入,将残余的粘弹剂吸除干净,加压包扎切口,术后常规抗感染、按时更换切口敷料,每天1次。
1.3 观察指标 ①术后24 h、第7天、第30天检查每例患者的裸眼视力,优等视力为>0.5;②术前、术后第7天、术后第30 天检查每位观察对象的角膜散光度;③手术治疗过程中观察患者有无角膜水肿、瞳孔上移、后囊撕裂、虹膜损伤等并发症。
1.4 统计学方法 采用SPSS 22.0 统计学软件进行数据分析,计数资料以[n(%)]表示,行χ2检验,计量资料以“±s”表示,行t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组术后裸眼视力比较 术后第7天、术后第30天,研究组裸眼视力>0.5占比高于常规组(P<0.05),见表1。
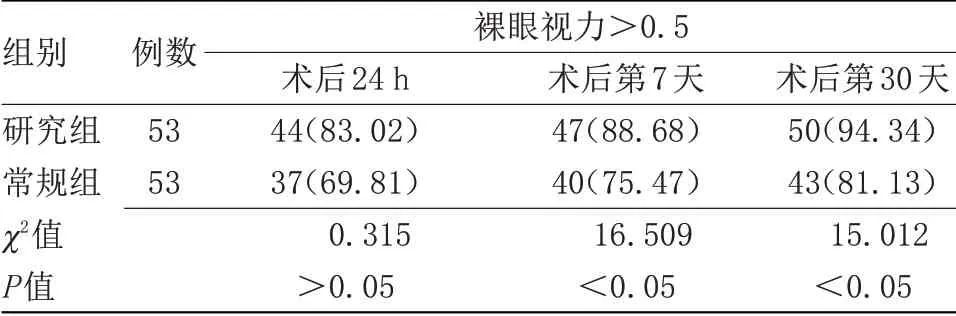
表1 两组术后裸眼视力比较Table 1 Comparison of naked eye visual acuity between the two groups
2.2 两组手术前后角膜散光度比较 术后第7 天,研究组角膜散光度低于常规组(P<0.05);术前、术后第30 天两组角膜散光度比较差异无统计学意义,见表2。
表2 两组手术前后角膜散光度比较(±s,D)Table 2 Comparision of the corneal dispersion between the two groups before and after operation(±s,D)
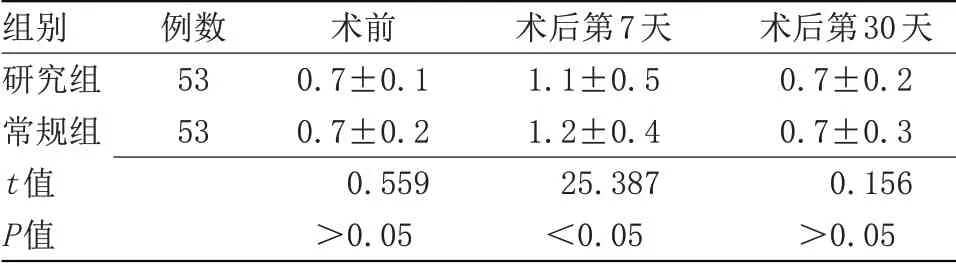
表2 两组手术前后角膜散光度比较(±s,D)Table 2 Comparision of the corneal dispersion between the two groups before and after operation(±s,D)
组别研究组常规组t值P值例数5353术前0.7±0.10.7±0.20.559>0.05术后第7天1.1±0.51.2±0.425.387<0.05术后第30天0.7±0.20.7±0.30.156>0.05
2.3 两组并发症发生率比较 研究组并发症发生率为3.77%,低于常规组的20.75%,比较差异有统计学意义(P<0.05),见表3。
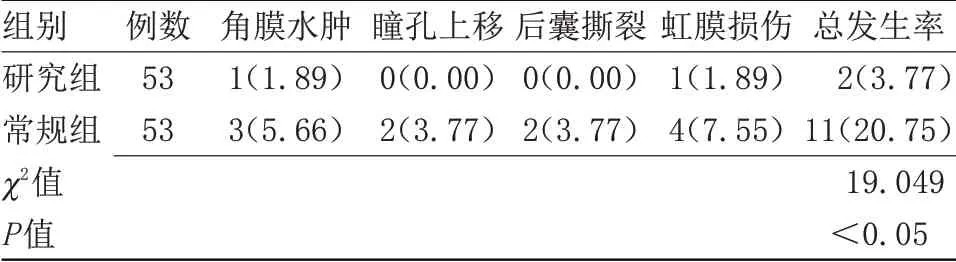
表3 两组并发症发生率比较[n(%)]Table 3 Comparision of the incidence of complications between the two groups[n(%)]
3 讨论
白内障给患者视觉功能带来极大的影响,并降低患者生存质量。临床眼科中,白内障属于常见病且发病率极高,主要有外伤性白内障、先天性白内障、并发性白内障、老年性白内障等类型,其中发生率最高为老年性白内障[5]。近年来,随着人口老龄化趋势的加重,白内障发生率也呈升高趋势。既往临床所采用的术式,由于创伤大、视力提高速度缓慢、术后康复时间长而不易被患者接受[6]。基于此,积极探索一种更加高效、安全的治疗方式并快速帮助患者恢复视力,具有重要意义。
随着现代医疗技术水平的持续提高以及治疗仪器设备的日益更新,小切口手术开始在临床中得到广泛普及,备受临床医师及患者的青睐[7]。非超声乳化小切口手术、超声乳化吸除手术是目前临床眼科手术方式中最常用的两种术式,均可表面麻醉,避免常规球后麻醉所带来的不良事件;非超声乳化小切口手术过程中所需切口小,有助于迅速提高患者术后视力,同时,不易引起角膜散光等严重并发症[7]。目前临床眼科对于这两种不同手术方式的应用效果尚存在争议。如非超声乳化小切口手术有可能会导致眼压水平升高;超声乳化吸除术费用昂贵,且术中操作步骤比较复杂,极易因为过高的能量而损伤角膜内皮,导致角膜内皮感染,引起继发性水肿,降低患者术后恢复效果。
相较于超声乳化吸除手术,非超声乳化小切口吸除术切口稍微偏大。对于年龄偏低的白内障患者来说,核小,手术切口可达5 mm,术后第30 天角膜散光度与超声乳化吸除手术差异无统计学意义。对于年龄稍微偏大的白内障患者,核大,手术切口可达6~7 mm,若是切口未出现漏水情况,通常无需缝合,若有必要,可缝合切口2~3 针,因此,手术治疗后,具有较高的散光度,但较传染手术治疗方式更优,且不会影响患者术后视力恢复[8]。由于非超声乳化小切口手术切口大于超声乳化吸除术,因此,术中清理残余的皮质时,前房不稳定、较浅,更不易操作,比较适用于年龄偏低的白内障患者。
超声乳化技术随着现代实践操作的成熟、仪器设备的日益更新以及治疗理念的改变,已成为目前临床眼科治疗白内障患者的主要方法[9-12]。吴柄成等[13]认为超声乳化吸除术能有效治疗Ⅱ~Ⅲ级核硬度的老年白内障患者;针对Ⅳ级核硬度的老年白内障患者,超声乳化吸除术有可能会损伤其角膜内皮细胞。基于此,临床选取手术治疗方法的同时,应当围绕患者实际情况,严控手术禁忌证、适应证,以获得最高疗效,避免患者术后发生严重并发症。
本研究结果表明,研究组术后第7 天、第30 天裸眼视力高于常规组(P<0.05);研究组术后第7 天角膜散光度低于常规组(P<0.05);研究组并发症发生率为3.77%,显著低于常规组的20.75%(P<0.05)。说明超声乳化吸除手术具有较高的优越性、安全性及有效性,可作为治疗白内障患者的首选术式。
综上所述,临床治疗白内障患者过程中,超声乳化吸除手术相较于非超声乳化小切口手术有效性、安全性更高,值得临床推广。
